患者は手術を受けるたびに、潜在的な合併症のリスクにさらされます。
これらは、手術による軽い副作用から患者の死亡につながるような大きな合併症までさまざまです。 術後の看護では、早期警告サインを確認し、合併症の発生を防ぐために、患者を注意深く観察する必要があります。
合併症は、実施する手術によって異なりますが、多くはさまざまな手術で共通しています。

Nausea and Vomiting
吐き気や嘔吐は取るに足らないように思えるが、患者にとっては苦痛であり(Gan et al. 2014)、コントロールできなければ自宅退院が遅れる(Rae 2016)可能性がある。
術後は、患者の約半数が吐き気を、30%が嘔吐を経験すると考えてください(Koutoukidisら 2017; Ganら 2014)
ツール。 吐き気と嘔吐の評価
腹部膨満と麻痺性イレウス
この2つの合併症は非常によく似ています。 患者は腹痛を訴え、排便ができなくなる。 5056>
これらの症状は、腸の蠕動運動が鈍くなるか停止して、腸の内容物が停滞したときに生じます。 早期のモビライゼーションで予防できることもあるが、一度発症すると、口からのニルによって治療し、経鼻胃管挿入による胃内容物の排出も必要となる(Koutoukidisら2017)
Tool: 腹部評価
尿閉
手術後に排尿機能が低下し、尿閉になる要因は多くあります。 例えば、痛み、薬、特定の麻酔薬や脊椎麻酔薬、エピデュラルによる排尿反射の低下などである(Pomajzl & Siref 2020)。
尿閉の管理には、
- 歩行の奨励、
- 正常な排尿姿勢の確保、
- 十分な水分摂取、
- 二重排泄、
- 排泄時に流水などの感覚刺激の付与、
- 最終手段としてカテーテル挿入(at the last resort)、が含まれます。
(Koutoukidis et al. 2017)
Related: 神経因性膀胱機能障害
便秘
術後便秘は、患者の通常の食事の乱れ、運動能力の低下、水分摂取量の減少、麻薬などの薬剤、麻酔薬の抑圧作用などによって引き起こされます。 軽視できるものではなく、便秘は腸閉塞を引き起こし、患者がさらなる手術を受ける可能性があります(Koutoukidis et al.2017)<5056><9003>Tool: 高齢者における便秘の管理
痛み
痛みの管理は、手術後の一部の患者にとって重要な問題となる可能性があります。 人々はしばしば痛みと手術を結びつけるが,制御できない痛みは,罹患率と死亡率のリスク上昇,回復の遅れ,慢性疼痛など,患者に多くの悪影響を及ぼす可能性がある(Baratta et al.2014)。
痛みのコントロールが不十分な患者は、痛みがストレス反応を刺激し、心機能と免疫機能の両方に影響を与えるため、感染症を経験する可能性が5倍高いこともわかっています(Baratta et al. 2014; Koutoukidis et al. 2017)
ツール 痛みの評価&管理
ショック
ショックは、体内を循環する血液量の減少によって引き起こされます。 患者は低血圧、弱い頻脈、落ち着きのなさ、青白く冷たく湿った皮膚、尿量の減少を呈する(Farrell & Dempsey 2013; Koutoukidis et al.2017)
ツール。 低血圧(低血圧)の徴候と症状
Haemorrhage
Postoperative haemorrhageは2つに分類される。
- 反応性出血:手術後24時間以内に起こり、血管から血栓が外れることによって起こるもの、
- 二次性出血:血栓または血管壁を弱める感染によって起こるもの。
(Koutoukidisら、2017)
低酸素
低酸素は、血液が体の必要量に対して十分な酸素を運んでいないときに起こります。 組織や臓器は生きていくために血液中の酸素を必要とするため、低酸素症は非常に重大な合併症となります。
低酸素症の患者は、以下のような徴候や症状を示すようになります。
- 頻脈;
- 頻呼吸;
- 息切れ;
- 蒼白またはチアノーゼ;
- 嗜眠;
- 反応低下;
- 混乱、および
- 激昂などです。
(Koutoukidis et al. 2017; Maity et al. 2012)
肺炎
肺炎は、肺に分泌物が蓄積して肺圧密を引き起こし、その結果、感染が起こるために起こる一般的な術後合併症です
肺炎のリスクは、高体重指数、喫煙、呼吸状態、COPDなどの前駆症状、術後に機械換気を必要としたか、オピオイド使用などのさまざまな因子により高まる可能性があります。 オピオイドは呼吸器系に抑圧作用を及ぼし、肺炎発症のリスクを高める可能性があります(Akhtar et al. 2013; Farrell & Dempsey 2013; Koutoukidis et al. 2017)。
Deep Vein Thrombosis (DVT)
DVTは静脈に停滞する血液、すなわち静脈うっ滞により手術後に発生する可能性があります。 これは、血液が足から心臓に戻るのを助ける必要がある場合に起こります。 通常、ふくらはぎの筋肉はこれを行うためのポンプの役割を果たしますが、手術後、長時間ベッドで休んでいると、これが起こらなくなり、DVT形成の原因となります(Koutoukidis et al.2017; Rothrock 2015)
ツール 静脈血栓塞栓症。 症状と予防
肺塞栓症
肺塞栓症(PE)は、肺動脈の1つが血栓、空気または脂肪によって閉塞したときに発生します。 患者はしばしば、突然の呼吸困難、胸痛、チアノーゼを訴えます。 PEは突然の循環虚脱を引き起こし、死に至ることもある(Koutoukidis et al. 2017)
ツール。 チェストペインアセスメント。
創感染
創感染は手術創にも起こりうるので、ドレッシング交換は無菌的な手法で行うことが重要である。
- 入院期間の延長、
- 医療費の増加、
- さらなる合併症のリスク、および
- 痛みや不快感など、手術部位感染には多くの影響があります。 Wound Care Guide
Wound Dehiscence
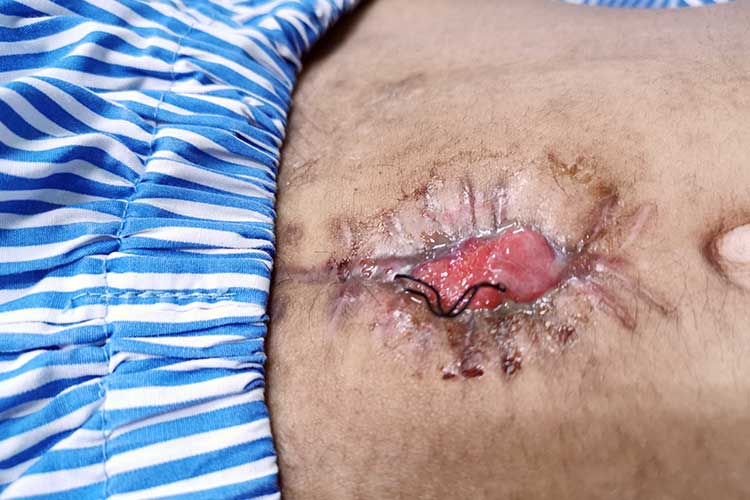
Wound dehiscenceは45%という高い死亡率と関連している。 傷が縫合線に沿って開く創傷剥離は、患者にとってかなりの外傷となり、45%という高い死亡率と関連しています(WoundSource 2016; Roy et al.)
栄養失調による組織治癒不良、
- 肥満、
- 貧血、
- 感染、
- 創閉鎖の早期除去、または
- 力んだり咳き込むなど治癒しない切開部へのストレスなどさまざまな要因によって発生する可能性があります。
(Koutoukidis et al. 2017; Van Ramshorst et al. 2010)
Tool: 創傷ケアガイド
術後せん妄
術後せん妄は通常、高齢者に発生する。 術後せん妄の特徴は、
- 混乱、
- 知覚・認知障害、
- 睡眠障害、
- 意識レベルの変動、
- 思考の混乱、および
- 注意レベルの変動にある。
(Cunningham & Kim 2018)
興味深いことに、術後せん妄の発生率は患者が受けた手術の種類に依存し、股関節骨折の手術は他の手術よりも術後せん妄の発生率が高くなることが分かっています。 これは、この手術に関連する緊急性と、股関節を骨折する人は複数の併存疾患を持つ高齢者であることが多いためと考えられます(Rudolph & Marcantonio 2011)。
結論
あらゆる手術後に起こりうる他の多くの合併症はありますが、これらはさまざまな処置と関連している、最も一般的な合併症をいくつか挙げています。 前述の通り、これらの合併症は様々な形で患者に影響を与えます。
- Akhtar, A, MacFarlane, RJ & Waseem, M 2013, ‘Pre-operative Assessment and Post-operative Care in Elective Shoulder Surgery’, The Open Orthopaedics Journal, vol. 7, no. 3, pp.316-322, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788190/
- Baratta, JL, Schwenk, ES & Viscusi, E 2014, ‘Clinical Consequences of Inadequate Pain Relief.’不適切な疼痛緩和の臨床的影響。 Barriers to Optimal Pain Management」、Plastic and Reconstructive Surgery、134巻、No. 4S-2, pp. 15-21, viewed 11 September 2020, https://journals.lww.com/plasreconsurg/Abstract/2014/10002/Clinical_Consequences_of_Inadequate_Pain_Relief__.5.aspx
- Cunningham, J & Kim, L D 2018, ‘Post-operative Delirium: A Review of Diagnosis and Treatment Strategies’, Journal of Xiangya Medicine, vol.3 no.2, viewed 11 September 2020, http://jxym.amegroups.com/article/view/4361/5185
- Farrell, M & Dempsey, J 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams & Wilkins, Broadway.
- Gan, TJ, Diemunsch, P, Habib, A, Kovac, A, Kranke, P, Meyer, T, Watcha, M, Chung, F, Angus, S, Apfe, C, Bergese, S, Candiotti, K, Chan, M, Davis, P, Hooper, V.(共著), Lafoo-Deenadayalan, S, Myles, P, Nezat, G, Philip, B & Tramer, M 2014, ‘Consensus Guidelines for the Management of Postoperative Nausea and Vomiting’、Anesthesia & Analgesia, vol.. 118, no. 1 pp. 85-113, viewed 11 September 2020, https://journals.lww.com/anesthesia-analgesia/Fulltext/2014/01000/Consensus_Guidelines_for_the_Management_of.13.aspx
- Koutoukidis, G, Stainton, K & Hughson, J (eds) 2017, Tabbner’s Nursing Care.邦訳『看護ケア』(講談社): Theory and Practice, 7th edn, Elsevier, Chatswood.
- Maity, A, Saha, D, Swaika, S, Maulik, SG, Choudhury, B & Sutradhar, M 2012, ‘Detection of Hypoxia in the Early Postoperative Period’, Anesthesia Essays and Researches, vol.1, no.1, pp.250-250. 34-37, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4173444/
- Pomajzl, A & Siref, L E 2020, ‘Post-op Urinary Retention’, StatPearls, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/books/NBK549844/
- Rothrock, JC (ed) 2015, Alexander’s Care of the Patient in Surgery, 15th edn, Elsiver, St Louis.
- Rae, A 2016, ‘Reasons for Delayed Patient Discharge Following Day Surgery’(日帰り手術後、患者の退院が遅れる理由): A Literature Review」,Nurs Stand., vol.31 no.11, viewed 11 September 2020, https://pubmed.ncbi.nlm.nih.gov/27848403/
- Roy, S B, Acharya, A N, Sarkar, A & Basu Roy, S 2013, ‘A Study of the Factors Related to Abdominal Wound Dehiscense’, J Indian Med Assoc, vol 111 no.12, viewed 11 September 2020, https://pubmed.ncbi.nlm.nih.gov/25154160/
- Rudolph, JL & Marcantonio, ER 2011, ‘Postoperative Delirium: Acute Change With Long-term Implications’, Anesthesia and Analgesia, vol. 112, no. 5, pp. 1202-1211, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3090222/
- WoundSource 2016, What Is Wound Dehiscence?, WoundSource, viewed 11 September 2020, https://www.woundsource.com/blog/what-wound-dehiscence#:~:text=Wound%20dehiscence%20is%20a%20distressing,to%20create%20a%20new%20wound.WoundSource 2016, WoundSource 2016, What Is Wound Dehiscence?
- Van Ramshorst, GH, Nieuwenhuizen, J, Hop, MC, Arends, P, Boom, J, Jeekel, J & Lange, JF 2010, ‘Abdominal Wound Dehiscence in Adults’(成人の腹部創傷剥離。 Development and Validation of a Risk Model」World Journal of Surgery, vol.34, no.20, viewed 11 September 2020, https://link.springer.com/article/10.1007/s00268-009-0277-y
.
コメントを残す