What are corticoids?
Glucocorticoids, nor called corticosteroids, are powerful drugs derived from hormone cortisol, which is produced by adrenal glands.Ort.
副腎皮質ステロイドは、炎症性、アレルギー性、免疫性の疾患や、ある種のがんの治療の一環としてよく使用されます。
いくつかの深刻な病気に対して非常に有効な薬ですが、副腎皮質ステロイドには大きな欠点があります。
長期的に使用すると、コルチコステロイドは体重増加につながり、妊娠線の原因となり、にきびの原因となり、骨を弱め、感染症のリスクを高めます。
この記事では、このクラスの薬剤で最も使われているプレドニゾンとプレドニゾロンに特に焦点を当てた、コルチコステロイドの適応と副作用について取り扱います。プレドニゾンの簡易添付文書を探している方は以下の記事へアクセスしてください。 PREDNISONE – What It’s For, Doses and Care
COVID-19におけるコルチコステロイドの使用に関する情報は、以下の記事にアクセスしてください:
- DEXAMETHASONE – BULA FOR PATIENTS。
- COVID-19について
コルチコイドとコルチゾール
グルココルチコイドはステロイドホルモンで、副腎皮質で作られる非同化・非性別のホルモンです。 私たちの体内で自然に生成されるホルモンがコルチゾールです。
コルチゾールはストレスホルモンと呼ばれ、外傷や感染症、手術など体にストレスがかかると分泌量が増加します。 コルチゾールは、グルコースとエネルギーの利用可能性を高め、血圧を上げ、心臓の緊張を高め、体が傷害に苦しみ戦う準備をする。
種類
医療現場で使われるグルココルチコイドは、天然ホルモンのコルチゾールを実験室で製造した合成品である。
コルチコステロイドにはいくつかの合成製剤があり、最もよく使われるのはプレドニゾン、プレドニゾロン、ヒドロコルチゾン、デキサメタゾン、メチルプレドニゾロン、ベクロメタゾン(吸入経路)です。
すべての合成コルチコステロイドは天然のコルチゾールよりも強力ですが、ヒドロコルチゾンは同等の効能を有しています。
コルチコイドの種類ごとのコルチゾールに対する効力:
- Hydrocortisone → cortisolと同様の効力。
- Deflazacort → cortisolの3倍の効力。
- Prednisolone → cortisolの4-5倍の効力。
- プレドニゾン →コルチゾールの4~5倍強力
- トリアムシノロン →コルチゾールの5倍強力
- メチルプレドニゾロン →コルチゾールの5~7.5倍強力
- ベータメタゾン →コルチゾールの25~30倍強力。
- デキサメタゾン →コルチゾールの25~30倍の作用がある。
- ベクロメタゾン(吸入) →1日4回8パフで経口プレドニン1日14mgと同等。
プレドニン60mgでデキサメタゾン2mgまたは天然コルチゾール300mgと同じ効果である。
副腎皮質ホルモンで治療できる病気
プレドニゾンと副腎皮質ホルモン全般は、体内の炎症と免疫のプロセスを調節する薬で、多くの病気に非常に有用です。 アレルギー性、炎症性、自己免疫性のどのような病気でも、これらのコルチコイドで治療することができます(「自己免疫性疾患とは」もお読みください)
医療行為におけるコルチコイドの重要性を知るために、その投与の適応として以下の疾患を挙げることができます。
プレドニゾン5~10mgに相当する1日の投与量は、1日の自然なコルチゾール生成に適合するため、生理学的投与量と呼ばれています。
通常、副腎からのコルチゾールの分泌は概日周期、つまり1日の時間帯によって変化するようになっています。 朝一番の時間帯は分泌量が非常に多く、夜11時ごろに最大量まで減少します。 そのため、私たちはコルチコイドを午前中に投与し、体が慣れている生理的な分泌をシミュレートすることで、副作用の発生を抑えるようにしているのです。
投与量を増やすと、プレドニゾンや他のグルココルチコイドは免疫抑制効果を発揮し始め、自己免疫疾患や臓器移植での使用を正当化する。
自己免疫疾患や糸球体腎炎では、1日に最大80mgまでのプレドニゾンを使用できる。 重症の場合は、メチルプレドニゾロンを最大1000mg、3日間連続で静脈内投与するパルス療法という方法をとります。 このパルス療法は、重症の血管炎、移植された臓器の拒絶反応の場合、および例えば狼瘡のいくつかのケースで起こるような重症で減弱した自己免疫疾患の治療に使用することができます。 例えば、全身性コルチコイドは、経口または静脈内投与されるものである。 喘息では、吸入コルチコステロイドの投与が非常に一般的です。 鼻炎や副鼻腔炎では、鼻腔内投与が望ましいとされています。 皮膚疾患では、コルチコイドは外用、すなわちクリームや軟膏に配合されます。 コルチコイドは、目薬や耳から投与する液剤があります。 関節炎では、経路は関節内(浸潤)かもしれない。
全身吸収
副作用の大部分は、長期間の高用量の経口または静脈内コルチコステロイドを服用する患者に発生する。 しかし、これは他の形態のコルチコステロイド投与に副作用がないことを意味するものではない。
喘息の治療に広く使用されている吸入コルチコステロイドは、経口投与のコルチコステロイドで生じるものよりもはるかに少ないが、関連した全身吸収がある可能性がある。 例えば吸入式のフルチカゾンは、副腎によるコルチゾールの産生を抑制することが知られており、特に小児で数ヶ月間継続使用すると全身性の副作用を引き起こす可能性があります。 他の形の吸入コルチコステロイドは、全身吸収率が低いようです。
関節内のデキサメタゾン注射は、クッシング症候群(この変化が何かは後で説明します)を起こすことがあります。
軟膏やクリーム状のコルチコステロイドでさえ、長期間使用すると副作用を引き起こすほど十分に体内に吸収されることがあります。 副腎皮質ホルモンの皮膚への吸収は、様々な要因によって変化します。 例えば、皮膚のひだや頭皮、額などの部分は吸収されやすいと言われています。 小児や皮膚の炎症や剥離のある部位では、副腎皮質ホルモンの全身吸収も大きくなります。
一般に、副腎皮質ホルモンに副作用がないものはありません。
副作用
副腎皮質ステロイドは、さまざまな深刻な病気に対して非常に有用な薬ですが、特に長期間使用した場合、美容上の問題から免疫系の抑制による深刻な感染症まで、望ましくない副作用の膨大なリストを持っています。 散発的かつ短期間の使用であれば、以下に述べるような有害事象を引き起こす可能性はない。 たとえ高用量であっても、1週間だけコルチコイドを処方する心配はない。
この記事を読んで、プレドニンや類似の薬はひどい薬だという印象を持たれたかもしれません。
皮膚の副作用
副腎皮質ステロイドの美容効果は、患者、特に女性を最も悩ませます。 プレドニゾンを1日20mg以上、または他のコルチコステロイドを同量、3ヵ月以上使用している人の約半数が美容上の副作用を経験する。
これらのうち最も多いのはコルチコステロイドによる斑状出血と紫斑病である。 これらの変化は、通常、手や前腕などの日光にさらされる部分の皮下に生じる小さな出血です。 207>
腹部の紫色の縞模様、禿げ、女性の発毛、にきびも、経口コルチコステロイドの慢性使用者によく起こります。
副腎皮質ステロイドを長期間服用している人は、非黒色腫型の皮膚がんのリスクが高いようです。
クリームや軟膏で副腎皮質ステロイドを長期間服用する患者さんは、皮膚の萎縮、妊娠線、遠隔血管拡張、紫斑などの望ましくない作用も経験する可能性があります。
副腎皮質ステロイド中毒の典型的な兆候は、丸顔(月様顔貌と呼ばれる)、後頸部および背部への脂肪蓄積(ハンプまたはバッファローギバと呼ばれる)、腹部および体幹に優位な体脂肪の不均一な分布によって特徴づけられる「クッシングロイド」外観の発現である。
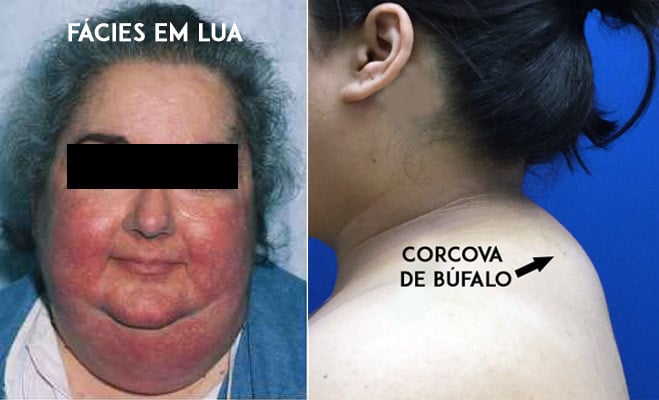
クッシング症候群と呼ばれるこの一連の副作用は、患者の外見を大きく変え、特にそれまで痩せていた人では最も煩わしいものの一つです。
クッシング症候群は通常1日20mg以上の量のコルチコステロイドで治療を始めて2か月以内に発現します。 しかし、患者によっては、1日10mgを超える用量で、すでにこの変化を引き起こすのに十分である。
目の副作用
全身性コルチコステロイドを、通常1日10mg相当のプレドニゾンより多い用量で1年以上継続使用すると、白内障や緑内障などの眼科的変化を引き起こすことがある。 コルチコステロイドを経口、経鼻(喘息や気管支炎のための点鼻薬)、点眼の形で使用すると、どちらの病気も引き起こします。
コルチコステロイドを慢性的に服用している患者さんは、白内障や緑内障の初期症状を見つけるために、眼科医の診断を定期的に受けなければなりません。
代謝作用
1日5mgの服用で、体重増加および体幹・腹部領域の脂肪蓄積の傾向が明らかになる。 207>
脂肪の蓄積に加えて、慢性皮質療法はグルコース代謝の変化をもたらし、糖尿病を引き起こす可能性さえある。 このリスクは、皮下脂肪療法の開始前にすでにグルコース値がわずかに変化している人ほど大きくなります。 207>
プレドニゾンを10mg以上、3ヶ月以上毎日投与すると、コレステロール値の変化、すなわちLDLコレステロール(悪玉コレステロール)とトリグリセリドの上昇、HDLコレステロール(善玉コレステロール)の減少を引き起こす可能性もあります。
心血管系への影響
通常、副腎皮質ホルモンの長期使用により、さまざまな心血管系疾患の発生率が増加する。 高血圧、心筋梗塞、心不全、脳卒中の発生が増加することを挙げることができます。
循環器疾患のリスクは、治療の量と期間に依存します。 クッシング症候群を発症した患者は、通常、動脈硬化の割合が最も高く、心疾患のリスクが高い。
少量の副腎皮質ホルモンを短期間投与しても、関連する方法で心血管リスクを高めるとは考えられない。
筋骨格系の影響
グルココルチコイドの慢性使用は、いくつかの筋骨格系の変化と関連している。 最も多いのは骨粗鬆症です。 この場合、1日2.5mgや5mgといった低用量でも慢性的に使用すれば、骨量減少を促進する可能性がある。
また、小児に使用した場合、長期の皮質ホルモン療法は骨壊死、筋損傷(ミオパシー)、骨折、成長障害の発生率を高める原因となっている。
中枢神経系の副作用
副腎皮質ホルモンの使用により、最初は幸福感や多幸感を感じることがあります。
免疫学的影響
副腎皮質ホルモン療法による免疫抑制は、自己免疫疾患の場合には望ましい効果ですが、感染症の発生を容易にするため、大きな問題にもなりえます。 207>
感染症のリスクは、1日10mg相当のプレドニゾンを数日間服用した場合に発生します。 このリスクは、1日40mg以上の投与量、または治療全体で700mgのプレドニゾンの累積投与量が得られた場合に非常に高くなる。
感染を促進することに加え、コルチコステロイドは発熱の開始を抑制するため、進行中の感染過程を認識することが困難になる。
高用量のコルチコステロイド投与中の患者は、ワクチン感染を起こすリスクがあるので、生ウイルスからなるワクチンを避けるべきである。 ウイルスを殺したワクチンを投与することもできますが、副腎皮質ホルモン療法は抗体の形成を阻害するため、免疫の効果はほとんどありません。
口腔カンジダ症および膣カンジダ症は、慢性グルココルチコイド使用中の患者において非常によく見られる感染症です。
その他の効果
コルチコステロイドの考えられる副作用は非常に広範囲にわたっています。 既述のほか、比較的よく見られる副作用として、体液貯留、月経異常、胃炎、消化性潰瘍、肝性脂肪沈着、膵炎、不妊症などがあります。
コルチコステロイド使用の注意と危険性
長期にわたるコルチコ療法には、特に薬を中止するときに注意が必要です。
プレドニゾンまたは同様の薬の長期使用は、副腎によるコルチゾールの自然生産を阻害します。 合成副腎皮質ホルモンの半減期は数時間なので、急に中止すると2〜3日後にはコルチゾール値がゼロに近くなってしまうのです。 外因性副腎皮質ホルモンの投与によって副腎が長期間抑制されると、コルチゾールの自然な産生に戻るまで時間がかかる。
一般に、3週間未満の治療では、通常、大きな副作用はなく、副腎の抑制が長引くこともありません。
コルチゾールは生命維持に欠かせないホルモンなので、合成副腎皮質ホルモン剤を急に中止すると副腎機能不全という状態になり、早く対処しないと循環器系ショック、昏睡、死に至ることもあります
したがって、長期使用後の副腎皮質ホルモン剤の中止は常にゆっくり、徐々に行うことが必要です。 207>
References
- Systemic corticosteroid therapy – side effects and their management –
British Journal of Ophthalmology.より引用。 - Review: Long-term side effects of glucocorticoids – Journal Expert Opinion on Drug Safetyを掲載しました。
- グルココルチコイド-ハンチントン病教育支援プロジェクト、スタンフォードにて。
- 全身性グルココルチコイドの副作用の予防と治療-International Journal of Dermatology.
- グルココルチコイドの薬理学的使用 – UpToDate.
- 全身性グルココルチコイドの主な副作用-UpToDate.
- コルチコステロイドの副作用 – StatPearls.
コメントを残す