今回は、胃における胃粘液の生成について説明します。
胃の粘膜を構成する細胞、粘液の生成過程、分泌に関わる制御機構について見ていきます。
胃粘液
胃粘液は、胃壁の上皮細胞や腺細胞から分泌されるゲル粘液のバリアーである。 胃内腔内の酸や消化酵素から胃壁を保護するバリアの一部として機能している。 また、このバリアは重炭酸塩の分泌物と上皮細胞そのものが強固に結合してできています。 これらの成分が合わさって、胃が効果的に消化されるのを防いでいる。
粘液は胃の上皮細胞から分泌されるが、粘液は主に胃孔のくびれにある小胞細胞から分泌される。
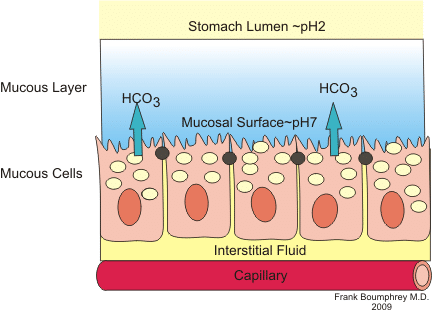 図1 – 胃粘液を示す図
図1 – 胃粘液を示す図Cellular Anatomy
上皮層を構成する細胞は、胃壁に均等に広がっているわけではありません。 胃全体には深い胃腺があり、胃の上皮細胞の浸潤によってできた孔があります。
胃の最下部である幽門部と心膜部では、これらの胃腺から粘液のみが分泌されています。 しかし、他の部位では、胃腺の構成成分にはより大きな細胞多様性が存在する。
- Parietal cell secrete hydrochloric acid and Intrinsic factor
- Chief cell secrete pepsinogens
- ECL cell secrete histamine
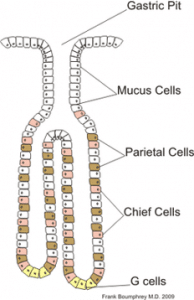
Fig 2 showing different types of cells in the gastric pits.「胃孔の中の様々な種類の細胞を示すダイアグラム」。 粘液細胞は胃孔の頸部にあることに注意
粘液の生産
粘液の生産は胃の表面上皮細胞と小胞細胞によって行われます。 粘液自体は約95%が水で、残りの5%は粘液にゲル状の粘性を与える高分子で構成されている。 粘液の粘性は動的で、腺細胞からの分泌速度や胃内腔のタンパク質分解酵素による分解速度によって変化する。
粘液の重炭酸要素は、上皮細胞のpHを上昇させて、強酸性の胃環境から保護するために重要である。 この重炭酸イオンは、炭酸脱水酵素を使って水と二酸化炭素を反応させることにより、粘液分泌細胞内で生成されます。
分泌の制御
唾液分泌の制御と同様に、胃の分泌(粘液分泌を含む)は主に神経の影響により制御されている。 粘液分泌の増加は迷走神経(脳神経10)の刺激によって信号化され、プロスタグランジンによって媒介される。 細胞は、機械的ストレスや頭蓋内および胃の消化段階の要素などの外的要因に反応して、必要に応じて粘液の産生を増加させます。 健康な患者では、常に厚い粘液層があり、自己消化から胃を保護しています。
臨床的関連性-消化性潰瘍疾患
何らかの理由で粘液層が破られると、上皮細胞は濃縮胃酸と胃液に含まれる消化酵素にさらされることになります。 胃壁は私たちが食べる多くの食品と同じタンパク質と脂質でできているため、この粘膜のバリアが破られると、胃は自己消化を始め、消化性潰瘍を形成します。
この症状には、ヘリコバクター・ピロリの胃内寄生、イブプロフェンなどの非ステロイド抗炎症薬(NSAID)への曝露、Zollinger-Elison症候群に見られる過剰な酸分泌などの特定の前兆がみられます。
 Fig 3 – H. Pylori感染時にどのようにダメージが起こるかを示す図
Fig 3 – H. Pylori感染時にどのようにダメージが起こるかを示す図NSAIDsの胃粘液分泌への影響は、約40年前から知られています。 イブプロフェンやアスピリンなどの薬物は、痛みや炎症の即時的な管理に革命をもたらしたが、胃腸粘膜に悪影響を及ぼす可能性がある。 NSAIDsは、痛みの感覚と粘膜の維持の両方に重要な役割を果たすプロスタグランジンの合成を阻害することで作用します。
プロスタグランジンが阻害されると、胃粘液の分泌が減り、細胞接合部の締まりが悪くなり、粘膜血流が適切に維持されなくなる。 このため、粘液層は胃の上皮を保護する効果も、その後の上皮の損傷を管理する効果も低くなる。 このため、NSAIDsを慢性的に摂取している患者さんは、消化性潰瘍のリスクが非常に高くなります。
コメントを残す