妊娠中のさまざまな時期に出血が起こることがあります。 出血は心配なものですが、重大な合併症である場合とそうでない場合があります。 妊娠中の出血の時期、量、痛みの有無は原因によって異なることがあります。
妊娠第1期の出血はよくあることです。 妊娠中の出血は、以下のような原因が考えられます。
- 流産(妊娠の失敗)。
- 子宮外妊娠(卵管内の妊娠)。
- 妊娠性絨毛疾患(胎児と胎盤の組織がブドウのような塊になり、癌化することもあるまれな疾患)。
- 胎盤が子宮に着床すること。
- 感染症。
妊娠後期(約20週以降)の出血は、以下による可能性があります。
- 前置胎盤(胎盤が子宮頸管の開口部の近くにあるか、または覆っている)。
- 胎盤剥離(胎盤が子宮から早期に剥離する)。
- 原因不明。
前置胎盤とは何ですか?
前置胎盤とは、胎盤が子宮頸管(子宮の入り口)の近くに付着したり、覆ったりしている状態のことを言います。 前置胎盤は、生児200人に1人の割合で発生します。 前置胎盤には3つのタイプがあります。
- 全前置胎盤-胎盤が子宮頸部を完全に覆っている状態です。
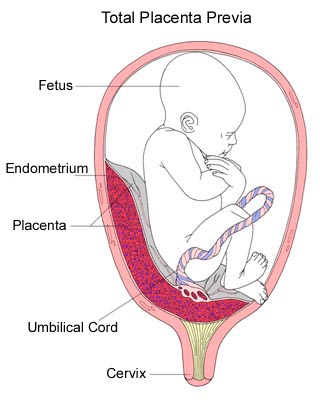
- 部分前置胎盤-胎盤が部分的に子宮頸管を覆っている状態。

- 辺縁胎盤-胎盤が子宮頸管の端に近いところにあります。
前置胎盤の原因
前置胎盤の原因は不明ですが、以下を含む特定の条件と関連しています。
- 以前の妊娠で子宮壁に瘢痕がある女性。
- 子宮筋腫または子宮の他の異常がある女性。
- 過去に子宮の手術や帝王切開を行ったことがある女性。
- 高齢者(35歳以上)の方。
- アフリカ系アメリカ人またはその他の少数民族の母親。
- タバコを吸う。
- 以前の妊娠で前置胎盤であった。
なぜ前置胎盤が心配されるのですか?
前置胎盤の最大のリスクは出血(または吐血)です。 妊娠中期に陣痛に備えて子宮の下部が薄くなるため、出血がしばしば起こります。 このため、子宮頸管の上にある胎盤の部分が出血します。 胎盤が子宮頸管を覆っている部分が多いほど、出血のリスクは高くなります。 その他のリスクとしては、以下のようなものがあります。
- 胎盤の着床が異常な場合。
- 胎児の発育が遅くなる。
- 早産。
- 出生異常。
- 分娩後感染症。
前置胎盤の症状について教えてください。
前置胎盤の最も一般的な症状は、特に妊娠第3期において、腹部の圧痛や痛みを伴わない鮮やかな赤色の膣内出血です。 しかし、女性によって症状が異なったり、他の疾患や医学的な問題と症状が似ていたりすることがあります。 診断については、必ず医師にご相談ください。
前置胎盤はどのように診断されるのですか?
病歴聴取と身体検査に加えて、超音波検査(音波を使用して内部構造を画像化する検査)が前置胎盤の診断に使用される場合があります。 超音波検査は、胎盤の位置や子宮頸部を覆っている量を示すことができます。 膣式超音波検査の方がより正確な診断ができるかもしれません。
妊娠初期に超音波検査で低位胎盤を示すことがありますが、真の前置胎盤になる女性はごく少数です。 胎盤が子宮の成長とともに上方に移動し、子宮頸部から離れることはよくあることで、胎盤移動と呼ばれています。
前置胎盤の治療について。
前置胎盤の具体的な治療法は、以下をもとに医師が決定します。
- あなたの妊娠状態、全般的な健康状態、病歴などです。
- 症状の程度。
- 特定の薬物、処置、または治療に対するあなたの耐性。
- 症状の経過に対する期待値。
- あなたの意見または好み。
胎盤の位置を変えるような治療法はありません。 前置胎盤と診断されると、その位置を追跡するために追加の超音波検査がしばしば行われます。 出血量、妊娠期間、胎児の状態によっては、分娩が必要になることもあります。 前置胎盤のほとんどの症例で帝王切開による分娩が必要です。 出血がひどい場合は、輸血が必要になることもあります。
胎盤剥離とは何ですか?
胎盤剥離とは、子宮内に着床した胎盤が早期に剥離することです。 胎盤の中には、母体から胎児に栄養を送るための血管がたくさん張り巡らされています。 妊娠中に胎盤が剥がれ始めると、これらの血管から出血が起こります。 剥離する範囲が広いほど、出血量も多くなります。 胎盤剥離は、出産120回に1回の割合で起こります。 胎盤早期剥離(たいばんそくはつ)とも呼ばれます。
胎盤剥離の原因は何ですか?
自動車事故などの子宮への直接の外傷以外では、胎盤剥離の原因は不明です。 しかし、以下のような特定の条件と関連しています。
- 胎盤剥離を伴う妊娠の既往がある。
- 高血圧症(高血圧)。
- タバコを吸っている。
- 多胎妊娠。
なぜ胎盤剥離が心配されるのでしょうか?
胎盤剥離が危険なのは、コントロールできない出血(hemorrhage)のリスクがあるためです。 重度の胎盤剥離はまれですが、その他の合併症として次のようなものが考えられます。
- 出血とショック。
- 播種性血管凝固症候群(DIC)-重大な血液凝固合併症です。
- 血流が悪くなり、腎臓や脳がダメージを受ける。
- 死産。
- 産後(出産後)出血。
胎盤剥離の症状について教えてください。
胎盤剥離の症状で最も多いのは、妊娠3ヶ月の痛みを伴う暗赤色の膣内出血です。 また、分娩時に起こることもあります。 しかし、女性によって症状の出方が異なります。 症状としては、以下のようなものがあります。
- 膣からの出血
- 腹痛
- 子宮収縮が緩まない
- 羊水に血が混ざる
- 吐き気
- 失神
- 胎動減少
口渇
胎盤剥離の症状は、他の病状と類似している場合があります。 診断には必ず医師にご相談ください。
胎盤剥離はどのように診断されるのですか?
胎盤剥離の診断は、通常、症状や出血量、痛みによって行われます。 また、超音波検査で出血の場所を示し、胎児を確認することもあります。 胎盤剥離には以下の3つのグレードがあります:


- グレード1-少量の膣出血と多少の子宮収縮があるが、胎児の苦痛や母体の低血圧の兆候はないものです。
- グレード2-軽度から中等度の出血量、子宮収縮、胎児の心拍数は苦痛の兆候を示すかもしれません。
- グレード3 – 中等度から重度の出血または隠蔽(いんぺい)出血、子宮収縮が緩まない(テタニーと呼ばれる)、腹痛、低血圧、胎児の死亡。
胎盤剥離は、出産後、胎盤の裏側に血液が固まった部分が見つかり、初めて診断されることもあります。
胎盤剥離の治療法について。
胎盤剥離の具体的な治療法は、医師が以下の基準で決定します。
- あなたの妊娠状態、健康状態、病歴
- 病気の程度
- 特定の薬、処置、治療に対する耐性
- 病気の経過に対する期待
- あなたの意見や好み
剥離を止めたり胎盤を再接着する治療法はありません。 胎盤剥離と診断されると、出血量、妊娠期間、胎児の状態によって対処が異なります。 胎盤剥離のほとんどの症例で帝王切開が行われ、出血が起こった場合は緊急分娩が必要になることもあります。 出血がひどい場合は輸血が必要になることもあります。
コメントを残す