Abstract
Die jährliche Inzidenz neuer Fälle von Osteosarkomen (OS) betrifft etwa 0,7 Millionen Menschen, ist häufiger bei Männern und im dritten und vierten Lebensjahrzehnt das Durchschnittsalter der höchsten Inzidenz. Da die Beteiligung der Kiefer-Gesichts-Region ist selten, etwa 6,0% aller Fälle von OS. Ziel dieser Studie war es, über einen Fall von Osteosarkom im Unterkiefer zu berichten und dessen klinischen, bildgebenden und histopathologischen Befund zu beschreiben. Patientin weiblich, 20 Jahre alt, leucoderma, suchte für die Überweisung an eine spezialisierte Klinik für Chirurgie und Traumatologie Mund-und Kieferheilkunde. Im folgenden Fall wurde eine Volumenvergrößerung im vorderen Unterkieferbereich mit einer Vorgeschichte von 3-4 Monaten vorgestellt. Die chirurgische Exzision ist die Hauptbehandlung für OS, wobei bei etwa 60 % der Patienten ein lokales Rezidiv auftritt, in der Regel innerhalb des ersten Jahres nach der Behandlung. Die Überlebensraten nach 5 Jahren werden mit einem Durchschnitt von 43 % für OS gnathic berichtet. Er kommt zu dem Schluss, dass OS ein aggressiver und seltener Krebs im Kiefer-Gesichtsbereich ist, bei dem die chirurgische Exzision die beste Behandlung ist, mit hoher Wahrscheinlichkeit eines Rückfalls im ersten Jahr.
Schlüsselwörter
Osteosarkom, Kiefer- und Gesichtsbereich, junger Patient
Einführung
Das Osteosarkom (OS) macht 20 % aller Sarkome aus, einschließlich vorbestehender Knochenanomalien, früherer Traumata, unvollständiger Osteogenese und anderer. Die jährliche Inzidenz von Neuerkrankungen betrifft etwa 0,7 Millionen Menschen, ist häufiger bei Männern und im dritten und vierten Lebensjahrzehnt das Durchschnittsalter der höchsten Inzidenz. Darüber hinaus ist das Auftreten von OS größeren langen Knochen, was 60% aller bösartigen Tumoren , mit einer Inzidenz von 1: 100.000 . Da die Beteiligung der maxillofacialen Region ist selten, rund 6,0% aller Fälle von OS.
Metastasen von OS sind am häufigsten in der Lunge oder Knochen beobachtet. Metastasen in der Mundhöhle und im Kiefer sind selten, etwa 1% , wenige gut dokumentierte Fälle von Metastasen in der Mundschleimhaut sind bis 2015 bekannt. Allerdings, wie Lücke Informationen, wegen der relativen Seltenheit dieser Bedingung, keine Behandlung Leitlinien auf der Grundlage klar definierter Beweise für diese Tumoren.
Die häufigsten Anzeichen und Symptome im Zusammenhang mit OS im Kiefer sind anhaltende Schmerzen, erhöhte Volumen und Parästhesie . Die OS sind als osteoblastischen oder osteolytischen Läsionen mit periostalen Reaktion in Röntgenstrahlen gezeigt, und die Ergebnisse patológicosrevelam osteoid Gewebe durch den Tumor produziert, mit einer hohen Dichte von bösartigen Zellen. Die histologischen Typen sind bekannt chondroblastic (41%), osteoblastic (33%) und Fibroblasten (26%) . Nach einigen Fallserien, 50% der OS im Kiefer sind condroblásticos, und diese Art ist mit einer besseren Prognose als andere histologische Typen verbunden.
Einige Autoren sagen, dass die OS des Oberkiefers als eine spezifische Einheit mit unterschiedlichen klinischen Verhalten der anderen Skelettknochen . Im Gegensatz zu den OS der langen Knochen, Kopf und Hals treten am häufigsten in den dritten und vierten Jahrzehnten des Lebens ohne Voreingenommenheit in Bezug auf das Geschlecht. Risikofaktoren wurden für die Ursache des OS verantwortlich gemacht; das schnelle Knochenwachstum ist einer von ihnen. Kraniofazial sind auch mit älteren Patienten mit Paget-Krankheit des Skeletts, fibröse Dysplasie und Knochen als Spätfolge der kraniofazialen Bestrahlung verbunden.
Das Ziel dieser Studie war es, einen Fall von Osteosarkom im Unterkiefer zu berichten, die Beschreibung der klinischen, bildgebenden und histopathologischen.
Fallbericht
Eine 20-jährige Patientin mit Leukodermie wurde mit Überweisung in eine Spezialklinik für Mund-, Kiefer- und Gesichtschirurgie und Traumatologie vorgestellt. Die Patientin wies seit 3-4 Monaten eine Volumenvergrößerung im Bereich des vorderen Unterkiefers auf. Zunächst gab es keine Schmerzen, doch nach der ersten chirurgischen Exploration entwickelte sich der Fall mit Schmerzen, Hyperthermie, Zahnmobilität, Parästhesien in der Region, Hypersalivation und Appetitlosigkeit.
Die intraorale Untersuchung ergab ein vergrößertes Volumen von fester Konsistenz, das sich von der Region 42 bis 35 erstreckte und den Bogen, den vestibulären Fornixbereich und den Mundboden der Region einschloss. Bei der Patientin wurde eine ulzerierte Läsion im Zahn in der Verschieberegion zwischen 32 und 33 diagnostiziert (Abbildung 1). Ein Panoramaröntgenbild zeigte ein gemischtes Gebiet mit unregelmäßigen und unbestimmten Rändern (Abbildung 2). In der Computertomographie ist eine Tumormasse mit aggressivem Aspekt zu erkennen, die den alveolären Teil einbezieht, mit einer Ausdehnung der bukkalen und lingualen Kortikalis, gefolgt von einer peripheren Knochenzerstörung und unregelmäßigen Bereichen mit hoher und niedriger Dichte (Abbildung 3 und 4).
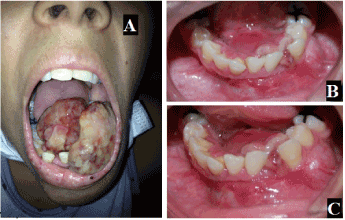
Abbildung 1. A: Extraorale Frontalaufnahme, die den Schweregrad des Osteosarkoms zeigt, B und C: Intraorale Aufnahmen, die die volumetrische Vergrößerung im Unterkieferbereich mit bikortikaler Ausbuchtung und Ulzeration zeigen
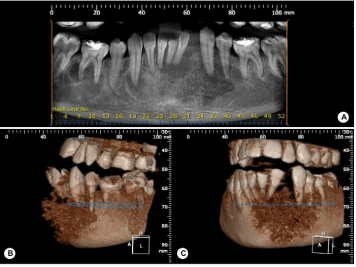
Abbildung 2. A: Panoramabild, das einen gemischten Bereich mit unregelmäßigen und undefinierten Rändern im vorderen Bereich des Unterkiefers zeigt, und B und C: 3D-Rekonstruktionen
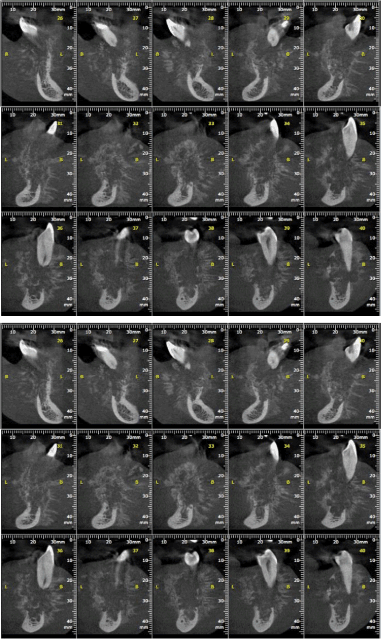
Abbildung 3. Tomographische Schnitte von Bildern, die die von der Verletzung betroffenen Bereiche zeigen
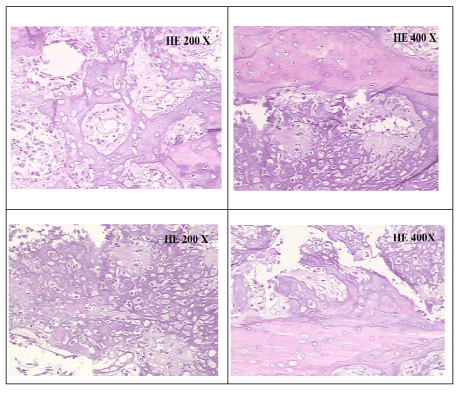
Abbildung 4. Histologische Mikroskopie, die mesenchymale Zellen zeigt, fusiform ungeordnet, nicht mineralische Knochenmatrix, eosinophile, esteoide genannt, basophile Bereiche wegen der Mineralisierung der osteoiden Matrix. Es wurden auch Bereiche mit chondroider Matrix beobachtet
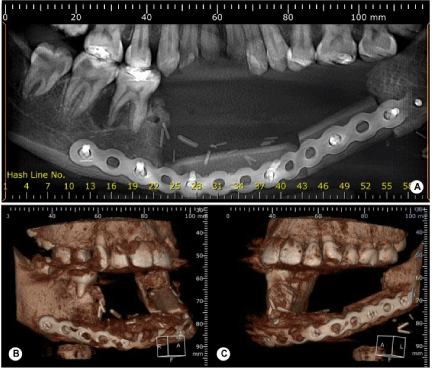
Abbildung 5. Tomographischer Scan, der die partielle Unterkieferrekonstruktion unmittelbar postoperativ mit sofortiger Rekonstruktion mit Fibulatransplantat zeigt
Dann wurde eine Inzisionsbiopsie durchgeführt und das entnommene Material zur pathologischen Analyse geschickt. Histologisch zeigte der Tumor eine diffuse Produktion von osteoidem Gewebe und Chondroid. Immunhistochemische Untersuchungen ergaben einen positiven Befund für S-100-Proteine, AML und für Ki-67 und einen negativen Befund für CD 34, Desmin und Myogenin. Die Läsion wurde dann mit OS chondroblastic diagnostiziert und der Patient wurde an einen Onkologen überwiesen (Abbildung 6). In postoperativen der chirurgischen Manipulation, umfangreiche Tumor von schnellem Wachstum, feste Konsistenz und rötlich mit leucoplásicos Schwerpunkte entstanden in manipulierten Region. Es führte dann die mandibuläre rececção pacial mit Transplantat Rekonstruktion Fibula (Abbildung 7).
Diskussion
Die betrifft den Kopf und Hals in etwa 10% der Fälle. Der Kiefer, wie in diesem Fall, und der Kiefer sind oslocais am häufigsten betroffen, gefolgt von Sinus . Die Läsionen haben in der Regel das gleiche Verhalten durch den Patienten berichtet, manifestiert sich als eine Schwellung oder Masse des Kiefers oder der Wange, mit oder ohne Parästhesien und Schmerzen; zahnärztliche Symptome sind weniger häufig.
Das Auftreten dieser Verletzung der 20-Jährige geht gegen die Literatur, die höhere Prävalenz in der dritten und vierten Jahrzehnten des Lebens präsentiert . Allerdings sind auch Fälle bei jüngeren Patienten berichtet worden. Aus diesem Grund wird auch das schnelle Knochenwachstum als Risikofaktor für die OS angesehen. Dieser Wachstumsschub tritt in jüngeren Jahren auf und die Wachstumszentren der Knochen sind die am stärksten betroffenen Bereiche, so dass die höhere Inzidenz dieser Art von Verletzungen in den Metaphysen der langen Knochen.
Die Läsion wurde als primär betrachtet, da der Patient keine prädisponierenden Faktoren hatte, die in der Literatur bekannt sind, wie z. B. Morbus Paget, frühere Strahlenbelastung, fibröse Dysplasie . Klinisch handelte es sich um den bereits beschriebenen Haupttumortyp. Die Aggressivität der Läsion durch seine Entwicklungsgeschichte 3-4 Monate angegeben ist erstaunlich, wenn das Ausmaß der Knochenzerstörung in der Bildgebung bewertet, aber es wird von anderen Autoren als charakteristisch für diese Pathologie berichtet.
Radiographisch zeigte die Läsion gemischt mit Standard osteogenen und osteolytischen beschrieben als eine resultierende Strahlung Muster von feinen und unregelmäßigen Knochen Spicules von neuem Knochengewebe, die nach außen der Läsion zu entwickeln, wodurch die so genannte „Aussehen der Sonnenstrahlen“ . Histologisch werden diese Schnipsel aus osteoidem Gewebe, einem Vorläufer des Knochengewebes, als Unterscheidungsmerkmal für diese Art von Verletzung angegeben.
Die chirurgische Exzision ist die Hauptbehandlung für OS, wobei bei etwa 60 % der Patienten ein lokales Rezidiv auftritt, meist im ersten Jahr nach der Behandlung. Überlebensraten bei 5 Jahren sind im Durchschnitt von 43% für OS gnathic berichtet.
Schlussfolgerung
Es kommt zu dem Schluss, dass die OS ist eine aggressive und seltene Krebs im Kiefer-Gesichtsbereich, deren chirurgische Exzision ist die beste Behandlung, jedoch mit hoher Wahrscheinlichkeit eines Rückfalls im ersten Jahr.
Interessenkonflikte
Die Autoren erklären, dass sie keine Interessenkonflikte haben.
Dankbarkeit
Die Arbeit wurde finanziell von Unipos – Postgraduate und Unorp – University Center North Paulista – São José do Rio Preto – SP, Brasilien unterstützt. Wir danken auch den Patienten, die sich bereit erklärt haben, an Interviews teilzunehmen, und allen, die zur Entwicklung und Veröffentlichung der Ergebnisse beigetragen haben.
- August M, Magennis P, Dewitt D (1997) Osteogenic sarcoma of the jaws: factors influencing prognosis. Int J Oral Maxillofac Surg 26: 198-204.
- Delgado R, Maafs E, Alfeiran A, Mohar A, Barrera JL, et al. (1994) Osteosarcoma of the jaw. Head Neck 16: 246-252.
- Bennett JH, Thomas G, Evans AW, Speight PM (2000) Osteosarkom des Kiefers: ein retrospektiver Überblick über 30 Jahre. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 90: 323-332.
- Ajura AJ, Lau SH (2010) A retrospective clinicopathological study of 59 osteogenic sarcoma of jaw bone archived in a stomatology unit. Malays J Pathol 32: 27-34.
- Ong ST, Shim CK, Ng KH, Siar CH (2004) Osteosarkom als aggressive knotige Masse in der Region des Unterkiefers. J Oral Sci 46: 55-59.
- Kassir RR, Rassekh CH, Kinsella JB, Segas J, Carrau RL, et al. (1997) Osteosarkom des Kopfes und Halses: Meta-Analyse nicht-randomisierter Studien. Laryngoscope 107: 56-61.
- Damron TA, Morganti C, Yang Y, Hojnowski L, Cherny R (2000) Metastasierung eines Osteosarkoms in Weichgewebe. Ein Fallbericht. J Bone Joint Surg Am 82-82A: 1634-8.
- Chen YK, Chen CH, Lin LM (2006) Weichteilmetastasierung eines Osteosarkoms in das submentale Vestibulum. Int J Oral Maxillofac Surg 35: 1068-1071.
- Cohen IJ (1993) Bedeutende neue Fortschritte bei der Behandlung des osteogenen Sarkoms. Isr J Med Sci 29: 748-753.
- Fernandes R, Nikitakis NG, Pazoki A, Ord RA (2007) Osteogenes Sarkom des Kiefers: eine 10-jährige Erfahrung. J Oral Maxillofac Surg 65: 1286-1291.
- Clark JL, Unni KK, Dahlin DC, Devine KD (1983) Osteosarcoma of the jaw. Cancer 51: 2311-2316.
- Mardinger O, Givol N, Talmi YP, Taicher S (2001) Osteosarcom of the jaw. The Chaim Sheba Medical Center experience. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 91: 445-451.
- Mark RJ, Sercarz JA, Tran L, Dodd LG, Selch M, et al. (1991) Osteogenic sarcoma of the head and neck. Die UCLA-Erfahrung. Arch Otolaryngol Head Neck Surg 117: 761-766.
- Garrington GE, Scofield HH, Cornyn J, Hooker SP (1967) Osteosarcom of the jaws. Analysis of 56 cases. Cancer 20: 377-391.
- Brackenridge CJ (1979) A statistical study of sarcoma complicating Paget’s disease of bone in three countries. Br J Cancer 40: 194-200.
- Huvos AG, Woodard HQ, Cahan WG, Higinbotham NL, Stewart FW, et al. (1985) Postradiation osteogenic sarcoma of bone and soft tissues. Eine klinisch-pathologische Studie an 66 Patienten. Cancer 55: 1244-1255.
- Frei C, Bornstein MM, Stauffer E, Iizuka T, Buser D (2004) Osteosarkom des Oberkiefers und der Kieferhöhle: ein Fallbericht. Quintessence Int 35: 228-233.
- Cutilli T, Scarsella S, Fabio DD, Oliva A, Cargini P (2011) High-grade chondroblastic and fibroblastic osteosarcoma of the upper jaw. Ann Maxillofac Surg 1: 176-180.
- Laskar S, Basu A, Muckaden MA, D’Cruz A, Pai S, et al. (2008) Osteosarkom der Kopf-Hals-Region: Lessons learned from a single-institution experience of 50 patients. Head Neck 30: 1020-1026.
- Ludhani PM, Anathakrishnan R, Chandrasekar P, Muralidharan S (2013) Unusual case of chondroblastic osteosarcoma of the rib in an adult. Asian Cardiovasc Thorac Ann 22: 745-747.
- Chaudhary M, Chaudhary SD (2012) Osteosarcoma of jaws. J Oral Maxillofac Pathol 16: 233-238.
- Lukschal LF, Lukschal Baêta RMB, Alvarenga RL, Rebello MCH (2013) Osteossarcoma em maxila: relato de caso. Rev Port Estomatol Med Dent Cir Maxilofac 54: 48-52.
- Luna-Ortiz K, Villavicencio-Valencia V, Carmona-Luna T, Pasche P, Mosqueda-Taylor A (2010) Osteogenic sarcoma of the maxillary region in a Mexican mestizo population. J Craniofac Surg 21: 1709-1714.
- Bentz BG, Singh B, Woodruff J, Brennan M, Shah JP, et al. (2004) Head and neck soft tissue sarcomas: a multivariate analysis of outcomes. Ann Surg Oncol 11: 619-628.
- Rosenthal MA, Mougos S, Wiesenfeld D (2003) High-grade maxillofacial osteosarcoma: evolving strategies for a curable cancer. Oral Oncol 39: 402-404.
- Murphey MD, Jelinek JS, Temple HT, Flemming DJ, Gannon FH (2004) Imaging of periosteal osteosarcoma: radiologic-pathologic comparison. Radiology 233: 129-138.
Schreibe einen Kommentar