- Was sind Kortikoide?
- Kortikoide und Kortisol
- Typen
- Krankheiten, die mit Kortikosteroiden behandelt werden können
- Systemische Absorption
- Nebenwirkungen
- Nebenwirkungen auf die Haut
- Nebenwirkungen am Auge
- Metabolische Wirkungen
- Kardiovaskuläre Wirkungen
- Muskuloskelettale Wirkungen
- Nebenwirkungen auf das zentrale Nervensystem
- Immunologische Wirkungen
- Sonstige Wirkungen
- Pflege und Gefahren der Kortikosteroideinnahme
- Referenzen
Was sind Kortikoide?
Glukokortikoide, auch Kortikosteroide oder Corticosteroide genannt, sind starke Medikamente, die vom Hormon Cortisol abgeleitet sind, das von der Nebenniere produziert wird.
Kortikosteroide werden häufig im Rahmen der Behandlung von entzündlichen, allergischen und immunologischen Erkrankungen und sogar bei einigen Krebsarten eingesetzt.
Obwohl es sich bei Kortikosteroiden um ein sehr wirksames Medikament gegen mehrere schwere Krankheiten handelt, haben sie einen großen Nachteil: ein sehr umfangreiches Profil von Nebenwirkungen, von denen einige schwerwiegend und andere ästhetisch unerwünscht sind.
Bei längerem Gebrauch führen Kortikosteroide zu Gewichtszunahme, können Dehnungsstreifen verursachen, Akne hervorrufen, die Knochen schwächen, das Infektionsrisiko erhöhen usw.
In diesem Artikel werden wir uns mit den Indikationen und Nebenwirkungen von Kortikosteroiden befassen, mit besonderem Schwerpunkt auf Prednison und Prednisolon, den am häufigsten verwendeten Medikamenten dieser Klasse.
Wenn Sie eine vereinfachte Packungsbeilage für Prednison suchen, greifen Sie auf den folgenden Artikel zu: PREDNISONE – Wozu es dient, Dosierung und Pflege
Informationen zum Einsatz von Kortikosteroiden bei COVID-19 finden Sie in folgenden Artikeln:
- DEXAMETHASON – BULA FÜR PATIENTEN.
- INFORMATIONEN ÜBER COVID-19.
Kortikoide und Kortisol
Glukokortikoide sind Steroidhormone, die nicht anabol und nicht sexuell sind und von der Rinde der Nebenniere produziert werden. Das Hormon, das unser Körper auf natürliche Weise produziert, ist Cortisol.
Ein normaler Cortisolspiegel ist für unsere Gesundheit unerlässlich, da dieses Hormon auf den Glukosestoffwechsel, die Stoffwechselfunktionen des Körpers, die Heilung, das Immunsystem, die Herzfunktion, die Wachstumskontrolle und viele andere grundlegende Vorgänge in unserem Körper einwirkt.
Cortisol ist ein Stresshormon, da seine Produktion immer dann ansteigt, wenn unser Körper unter physischem Stress steht, wie z. B. bei Traumata, Infektionen oder Operationen. Cortisol erhöht die Verfügbarkeit von Glukose und Energie, erhöht den Blutdruck, steigert den Herzschlag und bereitet den Körper darauf vor, Beeinträchtigungen zu erleiden und zu bekämpfen.
Typen
Die in der medizinischen Praxis verwendeten Glukokortikoide sind synthetische, im Labor hergestellte Versionen des natürlichen Hormons Cortisol.
Es gibt mehrere synthetische Kortikosteroide, die am häufigsten verwendeten sind Prednison, Prednisolon, Hydrocortison, Dexamethason, Methylprednisolon und Beclomethason (Inhalation).
Alle synthetischen Kortikosteroide sind wirksamer als natürliches Cortisol, mit Ausnahme von Hydrocortison, das eine ähnliche Wirkung hat.
Potenz der einzelnen Kortikoidtypen im Vergleich zu Cortisol:
- Hydrocortison → ähnliche Potenz wie Cortisol.
- Deflazacort → 3-mal stärker als Cortisol.
- Prednisolon → 4-5-mal stärker als Cortisol.
- Prednison → 4-5 mal stärker als Kortisol.
- Triamcinolon → 5 mal stärker als Kortisol.
- Methylprednisolon → 5-7,5 mal stärker als Kortisol.
- Betamethason → 25-30 mal stärker als Kortisol.
- Dexamethason → 25-30-mal stärker als Cortisol.
- Beclomethason (inhaliert) → 8 Pufs 4-mal täglich entspricht 14 mg täglichem oralem Prednison.
60 mg Prednison haben die gleiche Wirkung wie 2 mg Dexamethason oder 300 mg des natürlichen Cortisols. Aufgrund dieser größeren Wirksamkeit synthetischer Kortikosteroide können wir den Patienten Dosen verabreichen, die weit über dem physiologischen Kortisolspiegel liegen, was für die Behandlung einiger Krankheiten von entscheidender Bedeutung ist.
Krankheiten, die mit Kortikosteroiden behandelt werden können
Prednison und Kortikosteroide im Allgemeinen sind Medikamente, die entzündliche und immunologische Prozesse in unserem Körper modulieren können, was sie bei einer Vielzahl von Krankheiten äußerst nützlich macht. Jede Krankheit allergischen, entzündlichen oder autoimmunen Ursprungs kann mit einem dieser Kortikoide behandelt werden (lesen Sie auch: WAS IST EINE AUTOIMUNKRANKHEIT?).
Um eine Vorstellung von der Bedeutung der Kortikoide in der medizinischen Praxis zu bekommen, können wir die folgenden Krankheiten als Indikationen für ihre Verabreichung nennen:
- Asthma.
- Multiple Sklerose.
- COPD.
- Allergien, insbesondere Anaphylaxie.
- Autoimmunhepatitis.
- Herpes Zoster.
- Lupus.
- Rheumatoide Arthritis.
- Leukämie.
- Lymphom.
- Idiopathische thrombozytopenische Purpura (ITP).
- Multiples Myelom.
- Hirnödem.
- Bellsche Gesichtslähmung.
- Gicht.
- Sarkoidose.
- Allergische Rhinitis.
- Vitiligo.
- Psoriasis.
- Wegener-Granulomatose.
- Entzündliche Darmerkrankungen.
- Myasthenia Gravis.
- Vaskulitiden.
- Morbus Addison (Nebenniereninsuffizienz).
- Glomerulonephritis.
- Hauterkrankungen entzündlichen oder autoimmunen Ursprungs.
- Sjögren-Syndrom.
- Organtransplantation.
- Urtikaria.
Tagesdosen, die 5-10 mg Prednison entsprechen, werden als physiologische Dosen bezeichnet, weil sie mit der natürlichen täglichen Cortisolproduktion vereinbar sind. In diesen Dosen haben synthetische Kortikosteroide nur eine entzündungshemmende Wirkung.
In normalen Situationen unterliegt die Kortisolsekretion der Nebenniere einem zirkadianen Zyklus, d.h. sie ändert sich je nach Tageszeit. In den ersten Stunden des Vormittags ist die Sekretion sehr hoch und sinkt gegen 23 Uhr auf ein Maximum. Daher entscheiden wir uns dafür, die Kortikoide am Morgen zu verabreichen, um die physiologische Sekretion zu simulieren, an die der Körper gewöhnt ist, und so das Auftreten von Nebenwirkungen zu verringern.
Wenn die Dosis erhöht wird, beginnt Prednison, wie jedes andere Glukokortikoid, immunsuppressive Wirkungen zu zeigen, was seinen Einsatz bei Autoimmunerkrankungen und Organtransplantationen rechtfertigt.
Bei Autoimmunerkrankungen und Glomerulonephritis können wir bis zu 80 mg Prednison pro Tag verwenden. In schweren Fällen wenden wir die so genannte Pulstherapie an, die in der intravenösen Verabreichung von bis zu 1000 mg Methylprednisolon an drei aufeinander folgenden Tagen besteht. Diese Impulstherapie kann bei schweren Vaskulitiden, bei Abstoßung transplantierter Organe und bei der Behandlung schwerer und dekompensierter Autoimmunerkrankungen, wie sie z.B. bei Lupus auftreten, eingesetzt werden.
Corticosteroide können auf verschiedenen Wegen verabreicht werden. Systemische Kortikoide sind zum Beispiel solche, die oral oder intravenös eingenommen werden. Bei Asthma ist die Verabreichung von inhalativen Kortikosteroiden sehr verbreitet. Bei Rhinitis und Sinusitis ist der bevorzugte Weg die intranasale Verabreichung. Bei Hauterkrankungen werden Kortikoide topisch, d. h. in Cremes oder Salben, verabreicht. Kortikoide sind in Form von Augentropfen und Lösungen für die Verabreichung in die Ohren erhältlich. Bei Arthritis kann der Weg intraartikulär sein (Infiltration).
Systemische Absorption
Die überwiegende Mehrheit der Nebenwirkungen tritt bei Patienten auf, die über einen längeren Zeitraum hochdosierte orale oder intravenöse Kortikosteroide einnehmen. Dies bedeutet jedoch nicht, dass die anderen Formen der Kortikosteroidverabreichung frei von unerwünschten Wirkungen sind.
Inhalative Kortikosteroide, die bei der Behandlung von Asthma weit verbreitet sind, können eine relevante systemische Absorption aufweisen, auch wenn diese viel geringer ist als bei oral verabreichten Kortikosteroiden. Inhaliertes Fluticason beispielsweise hemmt bekanntermaßen die Produktion von Cortisol in der Nebenniere und kann bei kontinuierlicher Anwendung über mehrere Monate systemische Nebenwirkungen verursachen, insbesondere bei Kindern. Andere Formen von inhalierten Kortikosteroiden scheinen eine geringere systemische Absorption zu haben.
Intraartikuläre Dexamethason-Injektionen können das Cushing-Syndrom verursachen (ich erkläre später, was diese Veränderung ist).
Auch Kortikosteroide in Salben oder Cremes können bei längerer Anwendung so weit in den Körper aufgenommen werden, dass sie Nebenwirkungen verursachen. Die Aufnahme von Kortikosteroiden in die Haut hängt von einer Reihe von Faktoren ab. So werden beispielsweise Bereiche wie die Hautfalten, die Kopfhaut und die Stirn mit größerer Wahrscheinlichkeit absorbiert. Bei Kindern und in Bereichen mit Hautentzündungen oder Peeling ist die systemische Aufnahme von Kortikosteroiden ebenfalls größer.
Generell gibt es keine Form von Kortikosteroiden, die frei von Nebenwirkungen ist. Unabhängig von der Art der Behandlung ist das Risiko unerwünschter Wirkungen umso größer, je länger die Behandlungsdauer und die verwendete Dosis sind.
Nebenwirkungen
Kortikosteroide sind zwar äußerst nützliche Arzneimittel bei einer Vielzahl schwerer Krankheiten, haben jedoch, insbesondere bei langfristiger Anwendung, eine lange Liste unerwünschter Nebenwirkungen, die von kosmetischen Problemen bis hin zu schweren Infektionen aufgrund der Hemmung des Immunsystems reichen.
Nebenwirkungen stehen in engem Zusammenhang mit der Dosis und der Dauer der Anwendung. Bei sporadischem und kurzfristigem Gebrauch ist es unwahrscheinlich, dass die im Folgenden beschriebenen schädlichen Wirkungen auftreten. Es besteht kein Grund zur Sorge, Kortikoide nur für eine Woche zu verschreiben, selbst wenn sie hoch dosiert sind. Die Anwendung ist immer dann angezeigt, wenn der Arzt der Meinung ist, dass die zu behandelnde Krankheit schwerwiegender ist als die möglichen unerwünschten Wirkungen.
Nach der Lektüre dieses Artikels haben Sie vielleicht den Eindruck, dass Prednison und ähnliche Medikamente schreckliche Medikamente sind. Es ist wichtig zu beachten, dass eine längere, hochdosierte Anwendung in der Regel nur bei schweren Erkrankungen angezeigt ist, die zum Tod oder zu schweren Einschränkungen führen können.
Nebenwirkungen auf die Haut
Die ästhetischen Wirkungen von Kortikosteroiden sind diejenigen, die die Patienten am meisten stören, insbesondere Frauen. Bei etwa der Hälfte der Personen, die mindestens 20 mg Prednison oder eine entsprechende Dosis eines anderen Kortikosteroids über drei oder mehr Monate einnehmen, treten ästhetische Nebenwirkungen auf.
Zu den häufigsten gehören Kortikosteroid-assoziierte Ekchymosen und Purpura. Bei diesen Veränderungen handelt es sich um kleine Blutungen, die unter der Haut auftreten, meist an sonnenexponierten Stellen wie Händen und Unterarmen. Eine weitere häufige Nebenwirkung ist eine dünnere und brüchigere Haut.
Violettfarbene Streifen in der Bauchregion, Kahlheit, Haarwuchs bei Frauen und Akne treten ebenfalls häufig bei chronischen Anwendern von oralen Kortikosteroiden auf.
Das Risiko für Hautkrebs vom Nicht-Melanom-Typ scheint bei Menschen, die Kortikosteroide über einen längeren Zeitraum einnehmen, höher zu sein.
Patienten, die Kortikosteroide in Form von Cremes und Salben über einen langen Zeitraum einnehmen, können auch unerwünschte Wirkungen auf die Haut erfahren, wie Atrophie, Dehnungsstreifen, Teleangiektasien und violette Flecken. Ein erhöhtes Risiko für Pilzinfektionen der Haut tritt auch bei längerer Behandlung auf.
Ein typisches Anzeichen für eine Kortikosteroidtoxizität ist die Entwicklung des „cushingoiden“ Aussehens, das durch ein rundliches Gesicht (genannt Mondgesicht), Fettansammlungen im hinteren Hals- und Rückenbereich (genannt Buckel oder Büffelgiba) und eine ungleichmäßige Verteilung des Körperfetts mit Vorherrschaft in der Bauchregion und am Rumpf gekennzeichnet ist.
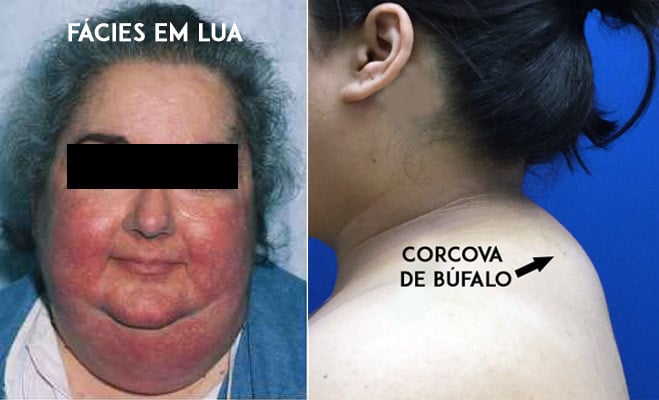
Diese als Cushing-Syndrom bezeichnete Gruppe von Nebenwirkungen ist eine der lästigsten, da sie das Aussehen des Patienten stark verändert, insbesondere bei Menschen, die zuvor schlank waren.
Das Cushing-Syndrom tritt in der Regel innerhalb der ersten zwei Monate der Behandlung mit Kortikosteroiden in Dosen über 20 mg pro Tag auf. Bei einigen Patienten reichen jedoch bereits Dosen über 10 mg pro Tag aus, um diese Veränderung zu bewirken.
Nebenwirkungen am Auge
Die fortgesetzte Anwendung von systemischen Kortikosteroiden, in der Regel über mehr als 1 Jahr mit Dosen über dem Äquivalent von 10 mg Prednison pro Tag, kann zu augenärztlichen Veränderungen wie Katarakt und Glaukom führen. Beide Kortikosteroide, die oral, nasal (Nasenspray bei Asthma oder Bronchitis) oder in Form von Augentropfen eingenommen werden, können beide Krankheiten verursachen.
Patienten, die chronisch Kortikosteroide einnehmen, sollten regelmäßig von einem Augenarzt untersucht werden, um frühe Anzeichen von Katarakt oder Glaukom zu erkennen.
Metabolische Wirkungen
Nach einer Dosis von 5 mg pro Tag gibt es eine deutliche Tendenz zur Gewichtszunahme und Fettansammlung in der Rumpf- und Bauchregion. Je höher die Kortikoiddosis, desto größer die Gewichtszunahme.
Neben der Fettansammlung führt eine chronische Kortikoidtherapie auch zu Veränderungen im Glukosestoffwechsel und kann sogar Diabetes mellitus verursachen. Das Risiko ist größer bei Personen, die bereits vor Beginn der Kortikosterapie leicht veränderte Glukosewerte haben. Obwohl die Zuckerkrankheit in den meisten Fällen nach Absetzen des Arzneimittels reversibel ist, bleiben einige Patienten lebenslang zuckerkrank.
Tägliche Prednison-Dosen von mehr als 10 mg über einen Zeitraum von mehr als 3 Monaten können auch zu Veränderungen des Cholesterinspiegels führen, nämlich zu einem Anstieg des LDL-Cholesterins (schlechtes Cholesterin) und der Triglyceride sowie zu einer Verringerung des HDL-Cholesterins (gutes Cholesterin).
Kardiovaskuläre Wirkungen
Das Auftreten verschiedener kardiovaskulärer Erkrankungen nimmt in der Regel bei längerer Anwendung von Kortikosteroiden zu. Wir können das erhöhte Auftreten von Bluthochdruck, Herzinfarkt, Herzversagen und Schlaganfall anführen.
Das Risiko von Herz-Kreislauf-Erkrankungen hängt von der Dosis und der Dauer der Behandlung ab. Patienten, die ein Cushing-Syndrom entwickeln, haben in der Regel die höchste Rate an Atherosklerose und das höchste Risiko für Herzprobleme.
Kleine Dosen von Kortikosteroiden über einen kurzen Zeitraum scheinen das kardiovaskuläre Risiko nicht in relevanter Weise zu erhöhen.
Muskuloskelettale Wirkungen
Die chronische Einnahme von Glukokortikoiden ist mit verschiedenen muskuloskelettalen Veränderungen verbunden. Die häufigste ist Osteoporose. In diesem Fall können selbst niedrige Dosen wie 2,5 mg oder 5 mg pro Tag bei chronischer Anwendung den Verlust von Knochenmasse beschleunigen.
Eine lang andauernde Kortikotherapie ist bei Kindern auch für ein erhöhtes Auftreten von Knochennekrosen, Muskelschäden (Myopathie), Knochenbrüchen und Wachstumsstörungen verantwortlich.
Nebenwirkungen auf das zentrale Nervensystem
Die Einnahme von Kortikoiden kann anfangs ein Gefühl des Wohlbefindens und der Euphorie hervorrufen. Langfristig wird sie jedoch mit einer höheren Inzidenz psychiatrischer Erkrankungen wie Psychosen und Depressionen sowie Schlaflosigkeit und Gedächtnisstörungen in Verbindung gebracht.
Immunologische Wirkungen
Die durch die Kortikostherapie hervorgerufene Immunsuppression ist ein erwünschter Effekt bei Autoimmunkrankheiten, kann aber auch ein großes Problem darstellen, da sie das Auftreten von Infektionen begünstigt. Man muss wissen, wie man die Risiken und den Nutzen gut gegeneinander abwägt.
Das Risiko einer Infektion besteht bei Personen, die das Äquivalent von 10 mg Prednison pro Tag oder mehr über mehrere Tage einnehmen. Dieses Risiko wird sehr hoch bei Dosen über 40 mg pro Tag oder wenn eine kumulative Dosis von 700 mg Prednison über die gesamte Behandlung erreicht wird.
Zusätzlich zur Erleichterung der Infektion hemmen Kortikosteroide auch das Auftreten von Fieber, was es schwierig macht, einen laufenden infektiösen Prozess zu erkennen.
Patienten, die hohe Dosen von Kortikosteroiden erhalten, sollten Impfstoffe, die aus Lebendviren bestehen, vermeiden, da die Gefahr besteht, dass sie Impfstoffinfektionen entwickeln. Es können Impfstoffe mit abgetöteten Viren verabreicht werden, aber auch die Kortikosterapie kann die Bildung von Antikörpern verhindern, so dass die Immunisierung wenig wirksam ist. Für eine wirksame Immunisierung sind oft höhere Dosen erforderlich.
Orale Candidiasis und vaginale Candidiasis sind sehr häufige Infektionen bei Patienten, die chronisch Glukokortikoide einnehmen.
Sonstige Wirkungen
Die Liste der möglichen Nebenwirkungen von Kortikosteroiden ist sehr umfangreich. Neben den bereits erwähnten Nebenwirkungen sind weitere relativ häufig auftretende unerwünschte Wirkungen Flüssigkeitsretention, Menstruationsveränderungen, Gastritis, Magengeschwüre, Lebersteatose, Pankreatitis und Unfruchtbarkeit.
Pflege und Gefahren der Kortikosteroideinnahme
Die längerfristige Kortikoidtherapie erfordert eine gewisse Sorgfalt, insbesondere beim Absetzen des Medikaments.
Die langfristige Einnahme von Prednison oder ähnlichen Medikamenten hemmt die natürliche Produktion von Kortisol durch die Nebennierendrüse. Da synthetische Kortikosteroide eine Halbwertszeit von nur wenigen Stunden haben, führt ein abruptes Absetzen dazu, dass der Kortisolspiegel nach 2 bis 3 Tagen gegen Null geht. Wenn die Nebenniere durch die Verabreichung von exogenen Kortikosteroiden über einen längeren Zeitraum gehemmt wird, dauert es eine Weile, bis sie wieder auf natürliche Weise Kortisol produziert.
Im Allgemeinen verursachen Behandlungen, die weniger als 3 Wochen dauern, keine größeren Nebenwirkungen oder eine längere Hemmung der Nebennieren.
Da es sich bei Cortisol um ein lebenswichtiges Hormon handelt, gerät der Patient, der synthetische Kortikosteroide abrupt abgesetzt hat, in einen Zustand, der als Nebenniereninsuffizienz bezeichnet wird und zu Kreislaufschock, Koma und Tod führen kann, wenn er nicht schnell behandelt wird.
Daher sollte das Absetzen von Kortikosteroiden nach längerer Anwendung immer langsam und schrittweise erfolgen. Die Behandlung sollte niemals ohne ärztliches Wissen abgebrochen werden.
Referenzen
- Systemische Kortikosteroidtherapie – Nebenwirkungen und ihre Behandlung –
British Journal of Ophthalmology. - Übersicht: Langzeitnebenwirkungen von Glukokortikoiden – Journal Expert Opinion on Drug Safety.
- Glucocorticoide – Huntington Outreach Project for Education, Stanford.
- Vorbeugung und Behandlung von systemischen Glukokortikoid-Nebenwirkungen – Internationale Zeitschrift für Dermatologie.
- Pharmakologische Verwendung von Glucocorticoiden – UpToDate.
- Hauptnebenwirkungen von systemischen Glukokortikoiden – UpToDate.
- Unerwünschte Wirkungen von Kortikosteroiden – StatPearls.
Schreibe einen Kommentar