- De fiecare dată când un pacient se supune unei intervenții chirurgicale, el este expus riscului unor potențiale complicații.
- Nausea și vărsăturile
- Un instrument: Evaluarea grețurilor și vărsăturilor
- Distensiune abdominală și ileus paralitic
- Un instrument: Evaluare abdominală
- Reținere urinară
- Înrudite: Disfuncția neurogenă a vezicii urinare
- Constipație
- Tool: Gestionarea constipației la adultul în vârstă
- Durere
- Tool: Evaluarea durerii & Managementul
- Shock
- Instrument: Semne și simptome ale tensiunii arteriale scăzute (hipotensiune arterială)
- Hemoragie
- Hipoxie
- Pneumonie
- Tromboza venoasă profundă (TVP)
- Tool: Tromboembolism venos: Simptome și prevenire
- Embolia pulmonară
- Tool: Evaluarea durerii toracice: Ce trebuie să faceți atunci când pacientul dumneavoastră are dureri toracice
- Infecții ale plăgii
- Instrument: Ghid de îngrijire a plăgilor
- Dehiscența plăgii
- Un instrument: Ghid de îngrijire a rănilor
- Delirul postoperator
- Concluzie
De fiecare dată când un pacient se supune unei intervenții chirurgicale, el este expus riscului unor potențiale complicații.
Ceastea pot varia de la efectele secundare ușoare ale intervenției chirurgicale până la complicații majore care pot duce la decesul pacientului. Asistența medicală postoperatorie ar trebui să implice monitorizarea atentă a pacientului pentru a identifica semnele timpurii de avertizare și pentru a preveni apariția complicațiilor.
Complicațiile variază în funcție de intervenția chirurgicală efectuată, cu toate acestea, multe dintre ele sunt comune în cadrul unei varietăți de proceduri diferite.

Nausea și vărsăturile
Nausea și vărsăturile pot părea nesemnificative, dar pot fi stresante pentru pacient (Gan et al. 2014) și pot întârzia externarea acestuia la domiciliu dacă nu sunt controlate (Rae 2016).
Postoperator, așteptați-vă ca aproximativ jumătate dintre pacienții dvs. să aibă grețuri și 30% să aibă vărsături (Koutoukidis et al. 2017; Gan et al. 2014).
Un instrument: Evaluarea grețurilor și vărsăturilor
Distensiune abdominală și ileus paralitic
Aceste două complicații sunt foarte asemănătoare. Pacientul se va plânge de dureri abdominale și va fi incapabil să elimine flatusul. El poate prezenta greață și vărsături, pe lângă un abdomen distensat.
Aceste simptome apar atunci când peristaltismul intestinal încetinește sau se oprește, determinând stagnarea conținutului intestinal. Uneori poate fi prevenită prin mobilizare timpurie, însă, odată ce apare, pacientul este tratat prin nămeți pe gură și poate avea nevoie, de asemenea, de golirea conținutului gastric prin introducerea unei sonde nazogastrice (Koutoukidis et al. 2017).
Un instrument: Evaluare abdominală
Reținere urinară
Există mulți factori care pot contribui la scăderea funcției urinare în urma unei intervenții chirurgicale, ceea ce duce la retenție urinară. Printre aceștia se numără durerea, medicamentele și un reflex de micțiune deprimat cauzat de anumiți agenți anestezici, anestezice spinale sau epidurale (Pomajzl & Siref 2020).
Managementul retenției urinare include:
- Încurajarea deambulării;
- Asumarea unei poziții normale de golire;
- Asigurarea unui aport adecvat de lichide;
- Dupla golire;
- Asigurarea unei stimulări senzoriale, cum ar fi apa curgătoare, atunci când se încearcă golirea; și
- Cateterizare (în ultimă instanță).
(Koutoukidis et al. 2017)
Înrudite: Disfuncția neurogenă a vezicii urinare
Constipație
Constipația postoperatorie este cauzată de întreruperea dietei normale a pacientului, de reducerea mobilității, de reducerea aportului de lichide, de medicamente precum narcoticele și de efectele depresive ale agenților anestezici. Nu este un lucru care trebuie luat cu ușurință; constipația poate duce potențial la obstrucția intestinală și la supunerea pacientului la alte intervenții chirurgicale (Koutoukidis et al. 2017).
Tool: Gestionarea constipației la adultul în vârstă
Durere
Gestionarea durerii poate fi o problemă semnificativă pentru unii pacienți în urma unei intervenții chirurgicale. Oamenii asociază adesea durerea cu intervenția chirurgicală, cu toate acestea, durerea necontrolată poate avea multe efecte negative asupra pacientului, inclusiv un risc crescut de morbiditate și mortalitate, recuperare întârziată și durere cronică (Baratta et al. 2014).
S-a constatat, de asemenea, că pacienții cu un control deficitar al durerii au de cinci ori mai multe șanse de a se confrunta cu o infecție, datorită efectului de stimulare pe care îl are durerea asupra răspunsului la stres, având un impact atât asupra funcțiilor cardiace, cât și asupra funcțiilor imunitare (Baratta et al. 2014; Koutoukidis et al. 2017).
Tool: Evaluarea durerii & Managementul
Shock
Shock-ul este cauzat de o reducere a volumului de sânge care circulă prin corp. Pacientul se va prezenta cu hipotensiune arterială; tahicardie slabă; agitație; piele palidă, rece și umedă; și scăderea debitului urinar (Farrell & Dempsey 2013; Koutoukidis et al. 2017).
Instrument: Semne și simptome ale tensiunii arteriale scăzute (hipotensiune arterială)
Hemoragie
Hemoragia postoperatorie poate fi împărțită în două categorii:
- Hemoragia reacționară, care apare în primele 24 de ore după intervenția chirurgicală și este cauzată de dislocarea cheagurilor din vase; și
- Hemoragia secundară, care rezultă dintr-o infecție care slăbește cheagurile de sânge sau pereții vaselor.
(Koutoukidis et al. 2017)
Hipoxie
Hipoxia apare atunci când sângele nu transportă suficient oxigen pentru nevoile organismului. Țesuturile și organele au nevoie de oxigenul din sânge pentru a supraviețui, astfel încât hipoxia este o complicație foarte importantă.
Pacientul hipoxic va prezenta semne și simptome care includ:
- Tachicardie;
- Tachipnee;
- Disfuncție respiratorie;
- Paloare sau cianoză;
- Letargie;
- Răspunsul scăzut;
- Confuzie; și
- Agitație.
(Koutoukidis et al. 2017; Maity et al. 2012)
Pneumonie
Pneumonia este o complicație postoperatorie frecventă care apare din cauza unei acumulări de secreții în plămâni care cauzează consolidare pulmonară și, în consecință, infecție.
Riscul de pneumonie poate fi crescut de o varietate de factori, inclusiv indicele de masă corporală ridicat, fumatul, starea respiratorie, orice afecțiuni respiratorii premorbide, cum ar fi BPOC, dacă pacientul a avut nevoie de ventilație mecanică în perioada postoperatorie și utilizarea de opioide. Opioidele au un efect depresiv asupra sistemului respirator și pot plasa individul la un risc crescut de a dezvolta pneumonie (Akhtar et al. 2013; Farrell & Dempsey 2013; Koutoukidis et al. 2017).
Tromboza venoasă profundă (TVP)
TVT-urile pot apărea în urma unei intervenții chirurgicale din cauza sângelui care stagnează în vene, sau stază venoasă. Aceasta apare atunci când sângele are nevoie de ajutor pentru a curge înapoi pe picioare spre inimă. Mușchii gambei acționează de obicei ca o pompă pentru a face acest lucru, dar după o intervenție chirurgicală, atunci când pacientul se odihnește în pat pentru o perioadă prelungită de timp, acest lucru nu se va întâmpla și poate duce la formarea unei TVP (Koutoukidis et al. 2017; Rothrock 2015).
Tool: Tromboembolism venos: Simptome și prevenire
Embolia pulmonară
O embolie pulmonară (EP) apare atunci când una dintre arterele pulmonare este blocată de un cheag de sânge, aer sau grăsime. Pacientul se va plânge adesea de un debut brusc de dispnee, durere toracică și cianoză. O EP poate duce la colaps circulator brusc și deces (Koutoukidis et al. 2017).
Tool: Evaluarea durerii toracice: Ce trebuie să faceți atunci când pacientul dumneavoastră are dureri toracice
Infecții ale plăgii
Infecțiile plăgii pot apărea, de asemenea, la nivelul plăgii chirurgicale; prin urmare, este important ca orice schimbare a pansamentului să fie finalizată folosind o tehnică aseptică.
Infecțiile de la nivelul locului intervenției chirurgicale au multe implicații, inclusiv:
- Lungime crescută a șederii;
- Creșterea costului îngrijirii;
- Risc de complicații ulterioare; și
- Durere și disconfort.
(Farrell & Dempsey 2013)
Instrument: Ghid de îngrijire a plăgilor
Dehiscența plăgii
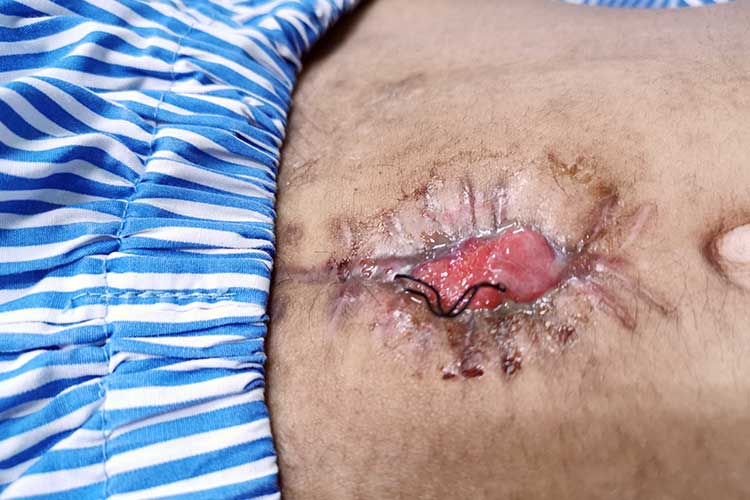
Dehiscența plăgii, în care o plagă se deschide de-a lungul suturilor, poate fi destul de traumatizantă pentru pacient și este asociată cu rate de mortalitate de până la 45% (WoundSource 2016; Roy et al. 2013).
Acesta poate apărea din cauza unei varietăți de factori, inclusiv:
- Cicatrizarea slabă a țesuturilor din cauza malnutriției;
- Obezitatea;
- Aneemia;
- Infecția;
- Îndepărtarea prematură a închiderii plăgii; sau
- Stresul asupra inciziei nevindecate, cum ar fi încordarea sau tusea.
(Koutoukidis et al. 2017; Van Ramshorst et al. 2010)
Un instrument: Ghid de îngrijire a rănilor
Delirul postoperator
Delirul postoperator apare de obicei la adulții mai în vârstă. Este o modificare acută a cogniției și se caracterizează de obicei prin:
- Confuzie;
- Deficite perceptuale și cognitive;
- Somnul perturbat;
- Niveluri fluctuante de conștiență;
- Gândire dezorganizată; și
- Niveluri de atenție alterate.
(Cunningham & Kim 2018)
În mod interesant, incidența delirului postoperator depinde de tipul de intervenție chirurgicală la care a fost supus pacientul, intervenția chirurgicală pentru fracturi de șold având o incidență mai mare a delirului postoperator decât alte intervenții chirurgicale. Acest lucru s-ar putea datora urgenței legate de această intervenție chirurgicală și faptului că cei care își fracturează șoldul sunt adesea adulți mai în vârstă cu multiple comorbidități (Rudolph & Marcantonio 2011).
Concluzie
Există multe alte complicații potențiale care pot apărea în urma oricărei intervenții chirurgicale, totuși, acestea sunt unele dintre cele mai frecvente complicații care sunt asociate cu o varietate de proceduri diferite. După cum am menționat, aceste complicații pot avea un impact asupra pacientului în multe moduri diferite.
- Akhtar, A, MacFarlane, RJ & Waseem, M 2013, „Pre-operative Assessment and Post-operative Care in Elective Shoulder Surgery”, The Open Orthopaedics Journal, vol. 7, nr. 3, pp. 316-322, vizualizat la 11 septembrie 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788190/
- Baratta, JL, Schwenk, ES & Viscusi, E 2014, ‘Clinical Consequences of Inadequate Pain Relief: Barriers to Optimal Pain Management’, Plastic and Reconstructive Surgery, vol. 134, nr. 4S-2, pp. 15-21, vizualizat la 11 septembrie 2020, https://journals.lww.com/plasreconsurg/Abstract/2014/10002/Clinical_Consequences_of_Inadequate_Pain_Relief__.5.aspx
- Cunningham, J & Kim, L D 2018, ‘Post-operative Delirium: A Review of Diagnosis and Treatment Strategies’, Journal of Xiangya Medicine, vol. 3 nr. 2, vizualizat la 11 septembrie 2020, http://jxym.amegroups.com/article/view/4361/5185
- Farrell, M & Dempsey, J 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams & Wilkins, Broadway.
- Gan, TJ, Diemunsch, P, Habib, A, Kovac, A, Kranke, P, Meyer, T, Watcha, M, Chung, F, Angus, S, Apfe, C, Bergese, S, Candiotti, K, Chan, M, Davis, P, Hooper, V, Lafoo-Deenenadayalan, S, Myles, P, Nezat, G, Philip, B & Tramer, M 2014, „Consensus Guidelines for the Management of Postoperative Nausea and Vomiting”, Anesthesia & Analgesia, vol. 118, nr. 1 pp. 85-113, vizualizat la 11 septembrie 2020, https://journals.lww.com/anesthesia-analgesia/Fulltext/2014/01000/Consensus_Guidelines_for_the_Management_of.13.aspx
- Koutoukidis, G, Stainton, K & Hughson, J (eds) 2017, Tabbner’s Nursing Care: Theory and Practice, 7th edn, Elsevier, Chatswood.
- Maity, A, Saha, D, Swaika, S, Maulik, SG, Choudhury, B & Sutradhar, M 2012, „Detection of Hypoxia in the Early Postoperative Period”, Anesthesia Essays and Researches, vol. 1, nr. 1, pp. 34-37, vizualizat la 11 septembrie 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4173444/
- Pomajzl, A & Siref, L E 2020, ‘Post-op Retention Urinary Retention’, StatPearls, vizualizat la 11 septembrie 2020, https://www.ncbi.nlm.nih.gov/books/NBK549844/
- Rothrock, JC (ed) 2015, Alexander’s Care of the Patient in Surgery, 15th edn, Elsiver, St Louis.
- Rae, A 2016, „Reasons for Delayed Patient Discharge Following Day Surgery: A Literature Review’, Nurs Stand., vol. 31 nr. 11, vizualizat la 11 septembrie 2020, https://pubmed.ncbi.nlm.nih.gov/27848403/
- Roy, S B, Acharya, A N, Sarkar, A & Basu Roy, S 2013, ‘A Study of the Factors Related to Abdominal Wound Dehiscense’, J Indian Med Assoc, vol 111 no. 12, vizualizat la 11 septembrie 2020, https://pubmed.ncbi.nlm.nih.gov/25154160/
- Rudolph, JL & Marcantonio, ER 2011, ‘Postoperative Delirium: Acute Change With Long-term Implications’, Anesthesia and Analgesia, vol. 112, nr. 5, pp. 1202-1211, vizualizat la 11 septembrie 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3090222/
- WoundSource 2016, What Is Wound Dehiscence?, WoundSource, vizualizat la 11 septembrie 2020, https://www.woundsource.com/blog/what-wound-dehiscence#:~:text=Wound%20dehiscence%20is%20a%20distressing,to%20create%20a%20new%20wound.
- Van Ramshorst, GH, Nieuwenhuizen, J, Hop, MC, Arends, P, Boom, J, Jeekel, J & Lange, JF 2010, ‘Abdominal Wound Dehiscence in Adults: Development and Validation of a Risk Model’, World Journal of Surgery, vol. 34, nr. 20, vizualizat la 11 septembrie 2020, https://link.springer.com/article/10.1007/s00268-009-0277-y
Lasă un răspuns