REGIUNEA BUCCALĂ – O CALE AVANTAJOASĂ DE ELIBERARE A MEDICAMENTULUI
Noutățile în domeniul eliberării medicamentelor promit reducerea la minimum a efectelor secundare dependente de doză și maximizarea activității biologice, îmbunătățind în același timp aderența pacientului.
Administrarea perorală a medicamentelor, calea preferată de administrare a medicamentelor în ceea ce privește experiența pacientului, prezintă mai multe dezavantaje, cum ar fi metabolismul hepatic de primă trecere, un debut de acțiune mai lung și degradarea enzimatică a medicamentelor în cadrul tractului gastrointestinal (GI). Atunci când degradarea GI și cea hepatică limitează siguranța sau eficacitatea unui medicament, injecțiile invazive sunt adesea singurul mod viabil de administrare – cu consecința potențială a unei aderențe mai scăzute a pacienților.

Administrarea bucală poate obține efecte locale și sistemice și este atractivă prin faptul că depășește deficiențele administrării perorale. Într-adevăr, substanțele absorbite prin mucoasa bucală ocolesc degradarea enzimatică gastrointestinală și efectul hepatic de prim pasaj. Administrarea bucală reprezintă, în plus, o alternativă mai bună la injecții sau comprimate pentru acei pacienți care au dificultăți de înghițire.
Ce este zona bucală?
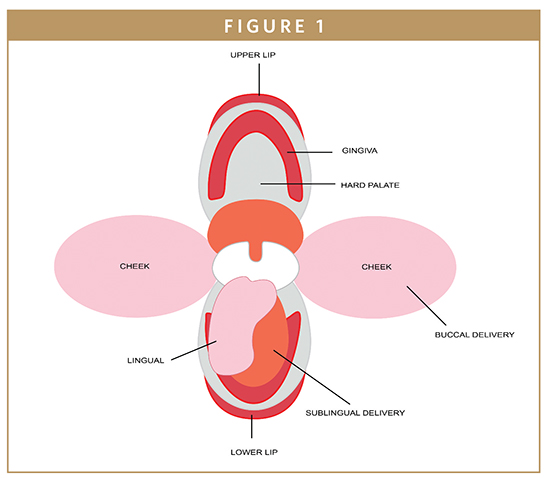
Zona bucală este mucoasa interioară a obrazului și a buzei, reprezentând aproximativ o treime din suprafața cavității bucale (figura 1).1 Mucoasa bucală constă dintr-un strat superficial de epiteliu scuamos stratificat legat de țesutul conjunctiv subiacent printr-o lamă bazală. O rețea de capilare sanguine este prezentă în țesutul conjunctiv, unde medicamentele care au pătruns prin epiteliu pot intra în circulația sistemică prin vena jugulară internă.2
Epiteliul bucal acționează ca o barieră în calea permeabilității medicamentelor hidrofile, în timp ce țesutul conjunctiv, care este de natură mai hidrofilă, pare să afecteze timpul de decalaj difuzional al compușilor lipofili.3 Transportul medicamentelor prin mucoasă poate fi trans- sau paracelular (figura 2), majoritatea medicamentelor hidrofile și a macromoleculelor permeabilizându-se prin difuzie paracelulară pasivă, iar compușii lipofili și moleculele hidrofobe mici trecând predominant prin transport paracelular.4 Ca atare, membrana celulară acționează ca barieră majoră de transport pentru compușii hidrofili, iar spațiile intercelulare reprezintă bariera majoră pentru permeabilitatea compușilor lipofili.

Importanța mucoadeziunii
Mucoadeziunea este atunci când două suprafețe, dintre care una este o membrană mucoasă, aderă una la cealaltă. Este un parametru critic pentru administrarea bucală și trebuie selectate materiale de formulare cu proprietăți optime de aderență. Mucoadeziunea are loc în două etape – etapa de contact urmată de etapa de consolidare, când se stabilesc interacțiunile adezive. Există probabil mai multe mecanisme în joc care determină adeziunea. Este important faptul că eșecul îmbinării adezive va avea loc ca urmare a suprahidratării unei forme farmaceutice sau ca urmare a schimbării epiteliilor sau a mucusului. Timpul de reînnoire a epiteliului bucal a fost estimat la 3 până la 8 zile, comparativ cu aproximativ 30 de zile pentru piele.4

Vantaje ale locului
În plus față de beneficiul major al administrării sistemice care ocolește degradarea hepatică și intestinală pentru o biodisponibilitate mai mare și efecte secundare mai mici, gura are o suprafață relativ mare pentru aplicarea medicamentului și o bună accesibilitate în comparație cu nasul, rectul și vaginul.5 De asemenea, reînnoirea rapidă a celulelor din mucoasa bucală reduce riscul de deteriorare sau iritare a țesuturilor.6 Deși mucoasa sublinguală este mai permeabilă, mai vascularizată și mai subțire decât mucoasa bucală, suprafața acestei mucoase este mai mică, este spălată în mod constant de salivă, iar forfecarea exercitată de limbă face dificilă menținerea formei farmaceutice în contact cu mucoasa sublinguală.7 Din toate aceste motive, mucoasa obrazului este un loc preferat în cadrul cavității bucale pentru administrarea sistemelor cu eliberare controlată care trebuie să adere pentru o perioadă de timp îndelungată.8
Limitări ale locului
Îmbunătățirea ratei de absorbție (μg/mm2/s) sau a permeabilității țesutului bucal este adesea necesară pentru a compensa suprafața limitată disponibilă. Utilizarea stimulatorilor de permeabilitate (adică a substanțelor care reorganizează epiderma sau structurile epiteliale sau deschid joncțiunile strânse intercelulare) este foarte importantă în acest domeniu. Macromoleculele sunt mai complexe de administrat prin mucoasă din cauza degradării enzimatice din salivă și a permeabilității slabe prin epiteliul bucal fără o îmbunătățire a permeabilității pe bază de substanțe chimice și electrice.9 Utilizarea necorespunzătoare a amelioratorilor de permeabilitate poate cauza probleme de siguranță în ceea ce privește iritarea locală a țesuturilor, dar și ca urmare a unui efect bolus nedorit care împinge concentrația de medicament în sânge la niveluri care nu sunt sigure.
O strategie alternativă pentru asigurarea unei absorbții mai mari a medicamentelor slab solubile sau permeabile în țesuturi este creșterea timpului de ședere în gură. Ca și în cazul amelioratorilor de permeabilitate, creșterea timpului de ședere poate provoca iritații tisulare, precum și disconfort pentru pacient și necesită o evaluare atentă atât a efectelor imediate, cât și a celor pe termen lung asupra integrității și funcționalității țesuturilor. Creșterea timpului de ședere în cavitatea bucală poate fi o provocare suplimentară, deoarece medicamentul poate fi eliminat rapid datorită acțiunii de spălare a salivei. Ca urmare, pot fi necesare doze repetate și frecvente, cu excepția cazului în care forma de dozare creează o legătură puternică cu mucoasa absorbantă. Sunt necesare cercetări pentru a cuantifica cât de mult afectează spălarea salivară eficiența administrării transmucosale orale de către diferite sisteme de administrare a medicamentelor.
Factorii umani sunt importanți de luat în considerare atunci când se dezvoltă un produs bucal. Având în vedere că mucoasa bucală se întinde de la spațiile superioare și inferioare dintre obraji, buze și gingii, locația precisă în care pacientul plasează forma farmaceutică poate afecta aderența și absorbția medicamentului, iar aceste implicații ale factorilor umani pot afecta variabilitatea dintre pacienți. Modul în care este plasată forma farmaceutică poate cauza complicații suplimentare atunci când forma farmaceutică este concepută pentru eliberare unidirecțională și are o parte adezivă specifică pentru a fi plasată pe partea interioară a obrazului. În cele din urmă, când și ce mănâncă, bea sau fumează pacientul poate afecta și mai mult absorbția medicamentului prin mucoasă.
Riscul de dislocare și variabilitatea pacientului din cauza stimulării salivei poate fi minimizat dacă medicamentul este administrat peste noapte, de exemplu, când pacientul nu mănâncă și nu vorbește.
Forme de dozare bucală
Deși mucoasa bucală este abia acum studiată pe larg ca o nouă cale de administrare a medicamentelor, potențialul său de administrare a medicamentelor este cunoscut de secole de către omenire. Nativii americani au introdus tutunul de mestecat coloniștilor europeni în anii 1500, iar frunzele de coca au fost mestecate în urmă cu 8.000 de ani de către fornățuitorii peruani. Mucoasa bucală a fost vizată cu ajutorul formelor de dozare convenționale, cum ar fi tabletele, trocurile și pastiluțele, precum și spălăturile și spray-urile bucale, existând în prezent pe piață mai multe astfel de produse. Provocarea constă în menținerea acestor forme de dozare la locul de absorbție, precizia dozării (lichide) și disconfortul (tablete). Tabletele au potențialul de a se separa de mucoasă, de a fi înghițite și apoi de a adera la peretele esofagului, provocând un pericol de sufocare, în special pentru copii și persoanele în vârstă.
Sistemele mai avansate de eliberare a medicamentelor includ filme, plasturi, tablete bistratificate, hidrogeluri și benzi, împreună cu utilizarea de micro și nanoparticule, sunt în curs de dezvoltare pentru a depăși limitările formelor farmaceutice convenționale.
FILME PENTRU ADMINISTRARE BUCOCALĂ – CUREFILM
Filmeleucoadezive sunt o formă farmaceutică preferată pentru administrarea pe mucoasa bucală, având în vedere flexibilitatea, confortul, palatabilitatea și dimensiunea reglabilă. Acestea au demonstrat o mai bună complianță a pacientului în comparație cu comprimatele adezive.10,11 Spre deosebire de formulările lichide, gel și unguent, filmele mucoadezive rămân în contact cu mucoasa mai mult timp, acoperă o suprafață mai mare și, prin urmare, asigură o dozare mai precisă a medicamentului.12 Într-adevăr, filmele mucoadezive pot fi proiectate prin selectarea atentă a materialului pentru a menține un contact adeziv extins cu membrana mucoasei, prelungind timpul de retenție al sistemului de administrare pentru o absorbție totală crescută a medicamentului. Mai mult, filmele mucoadezive sunt bine adaptate pentru terapia locală, protejând, de exemplu, suprafețele plăgilor orale de infecții.13
Compozițiile filmelor sunt concepute pentru a obține următoarele proprietăți fizice: rezistență bioadezivă, rezistență la tracțiune, maleabilitate, flexibilitate și dezintegrare prelungită. Aceste proprietăți sunt esențiale pentru a obține profilul țintă de eliberare a medicamentului, acceptabilitatea pentru pacient și compatibilitatea cu procesele comerciale de fabricație. Atingerea specificațiilor țintă ale filmelor polimerice bucale depinde în mare măsură de tipul și concentrația polimerilor selectați și de doza de ingrediente active care se eliberează.
După cum s-a discutat aici, chiar și în cazul unui film puternic adeziv, spălarea salivară va face ca o parte din film să se dizolve în cavitatea bucală și să fie înghițit. Peliculele cu două straturi, cu un strat suport ocluziv, au fost concepute pentru a determina eliberarea și absorbția unidirecțională a medicamentului în mucoasa bucală și pot furniza doze mari de ingredient activ. Deși astfel de modele pot îmbunătăți absorbția bucală, ele prezintă mai multe dezavantaje. Ele pot duce la erori de aplicare de către utilizator, stratul ocluziv se poate desprinde și poate deveni un pericol de sufocare și, în cele din urmă, complexitatea scalării unei pelicule cu două straturi duce la creșterea costurilor de fabricație.
Luând în considerare aceste constrângeri, abordarea CURE Pharmaceutical pentru dezvoltarea peliculei bucale cu CUREfilm valorifică inevitabila spălare salivară a unei pelicule cu un singur strat pentru a crea profiluri mai bune de eliberare a medicamentului. Ne proiectăm produsele pentru a combina efectul de bolus cu debut rapid al administrării bucale cu eliberarea prelungită a administrării gastrointestinale pentru a obține un profil general de eliberare pulsatilă sau susținută. Într-adevăr, în cazul administrării pe cale bucală, nivelurile din sânge pot atinge un vârf rapid, iar un timp de înjumătățire mai scurt poate însemna că efectul dispare rapid. De asemenea, dacă se administrează doze mari de medicament numai pe cale bucală (de exemplu, peste 100 mg), concentrația locală în țesuturi ar putea fi prea mare și ar putea afecta țesuturile. O abordare cu un singur strat este preferabilă, deoarece minimizează costurile și eroarea utilizatorului.
Pentru a crea un CUREfilm bucal, un amestec atent selecționat de polimeri, agenți de îmbunătățire a permeabilității și lipide este combinat pentru a optimiza aderența, difuzia medicamentului și permeabilitatea prin mucoasă. Lipidele joacă un rol crucial în solubilizarea și stabilitatea ingredientelor active. Acestea ajută la conducerea compușilor hidrofili prin epiteliul mucoasei și promovează transportul transcelular al compușilor lipofili prin epiteliu pentru a ajunge la vasele de sânge. Nanoparticulația ingredientului activ poate oferi o săgeată suplimentară în tolba formulatorului pentru a crește rata de absorbție.
Pentru a obține o protecție gastrică suficientă și o eliberare intestinală eficientă a porțiunii de medicament care este înghițită, particulele de medicament pot fi total sau parțial încapsulate, acoperite enteric sau reticulate cu polimeri, cum ar fi chitosanul, înainte de încorporarea lor în matricea filmului. Alte strategii includ formarea lipozomală sau micelară, cocristalizarea și utilizarea polimerilor gelifianți sau umflabili.
Această strategie dublă poate fi foarte utilă pentru medicamente combinate cu profiluri metabolice diferite, în care un medicament este preparat pentru absorbție bucală (adică, dacă are un efect de primă trecere ridicat), iar celălalt este preparat pentru eliberarea în GI.
REZUMAT
Proiectarea și construcția efectivă a unui film oral capabil să asigure o eliberare terapeutică eficientă poate fi o provocare și necesită crearea de noi tehnologii. Ca urmare a acestor inovații, filmele bucale reprezintă în prezent o formă farmaceutică viabilă din punct de vedere comercial care poate rezolva multe probleme cu care se confruntă industria farmaceutică, pacienții și îngrijitorii acestora. Acestea vor putea înlocui injecțiile zilnice, cum ar fi injecțiile de apomorfină administrate de pacienții care suferă de boala Parkinson. Ele pot îmbunătăți biodisponibilitatea medicamentelor, cum ar fi canabinoidele, reducând potențial doza și efectele secundare psihoactive ale acestora. Atunci când este necesară o ameliorare rapidă a simptomelor, acestea pot furniza un efect bolus. Ele reprezintă o alternativă convenabilă la lichidele neplăcute pentru copii și la pastilele greu de înghițit pentru persoanele în vârstă.
Datorită nevoilor importante de piață nesatisfăcute pe care le abordează, rata de adoptare a filmelor orale a fost ridicată. Într-adevăr, piața globală a fost evaluată la 2,1 miliarde de dolari în 2017 și se anticipează că se va extinde cu un CAGR de 13% în perioada de prognoză din 2018 până în 2026.14 Această creștere comercială a peliculelor orale, inclusiv a peliculelor bucale, reflectă accentul sporit pe care industria farmaceutică îl pune pe inovarea centrată pe pacient în dezvoltarea de noi medicamente și pe îmbunătățirea medicamentelor vechi – în care experiența pacientului determină proiectarea administrării medicamentelor, care, la rândul ei, îmbunătățește rezultatele pacienților.
- Curatolo W. The lipoidal permeability barriers of the skin and alimentary tract. Pharm Res. 1987;4(4):271-277.
- Colombo P, Cagnani S, Buttini F, Santi P, et al. Biological In Vitro Models for Absorption by Non-Oral Routes, Reference Module in Chemistry, Molecular Sciences and Chemical Engineering, Elsevier. 2013.
- Kulkarni U, Mahalingam R, Pather SI, Li X, Jasti B. Porcine buccal mucosa as an in vitro model: relative contribution of epithelium and connective tissue as permeability barriers. J Pharm Sci. 2009;98(2):471-483. doi: 10.1002/jps.21436.
- Gandhi RB, Robinson JR. Oral cavity as a site for bioadhesive drug delivery Adv Drug Deliv Rev. 1994;13:43-74.
- Rathbone MJ, Drummond BK, Tucker IG. The oral cavity as a site for systemic drug delivery Adv Drug Deliv Rev. 1994;13:1-22.
- Squier CA, Wertz PW. Structure and Function of the Oral Mucosa and Implications for Drug Delivery M.J. Rathbone (Ed.), Oral Mucosal Drug Delivery, Marcel Dekker, New York. 1996:1-26.
- Madhav NVS, Shakya AK, Shakya P, Singh K. Sisteme de eliberare a medicamentelor orotransmucoase: o revizuire. J Control Release. 2009;140:2-11.
- Madhav NVS, Shakya AK, Shakya P, Singh K. Orotransmucosal drug delivery systems: a review J Control Release. 2009;140:140:2-11.
- Morales JO, Brayden DJ. Eliberarea bucală a moleculelor mici și a substanțelor biologice: a polimerilor mucoadezivi, a filmelor și a nanoparticulelor. Current Opinion Pharmacol. 2017;36:22-28.
- Kraisit P, Limmatvapirat S, Nunthanid J, et al. Pregătirea și caracterizarea filmelor de amestec de hidroxipropil metilceluloză/policarbofil mucoadeziv folosind o abordare de proiectare a amestecului Chem Pharm Bull. 2017;65(3):284-294.
- Giovino C, Ayensu I, Tetteh J, et al. Dezvoltarea și caracterizarea filmelor de chitosan impregnate cu nanoparticule (NPs) PEGb-PLA încărcate cu insulină: o abordare potențială pentru administrarea bucală a macromoleculelor. Int J Pharm. 2012;428(1-2):143-151.
- Abruzzo A, Bigucci F, Cerchiara T, et al. Mucoadhesive chitosan/gelatin films for buccal delivery of propranololol hydrochloride. Carbohydr Polym. 2012;87(1):581-588.
- Tejada G, Lamas MC, Svetaz L, Salomón CJ, Alvarez VA, et al. Efectul tehnicii de încorporare a medicamentului și al combinației de polimeri asupra performanței filmelor bucale antifungice biopolimerice. Int J Pharmaceut. 2018;548(1):431-442.
- Transparency Market Research (TMR) report. Oral Thin Films Market – Global Industry Analysis, Size, Share, Growth, Trends, and Forecast, 2018-2026.

Robert Davidson este CEO al CURE și Chariman of the Board of Directors. Înainte de rolul său la CURE Pharmaceutical, a fost președinte și director executiv al InnoZen Inc., director executiv al Gel Tech LLC, director executiv al Bio Delivery Technologies Inc. și a făcut parte din mai multe consilii de administrație ale unor companii. Dl Davidson a fost responsabil pentru dezvoltarea mai multor tehnologii de eliberare a medicamentelor și extensii comerciale de marcă. Are un certificat de masterat în management de proiect aplicat de la Universitatea Villanova, un masterat în sănătate publică de la Universitatea militară americană din Virginia și un masterat în sănătate și bunăstare de la Universitatea Liberty din Virginia. Davidson a finalizat, de asemenea, studiile postuniversitare la Universitatea din Cambridge cu o scrisoare de recomandare.

Jessica Rousset este director de operațiuni al CURE. Doamna Rousset supraveghează operațiunile și conduce strategia și creșterea corporativă. Anterior, doamna Rousset a ocupat funcția de șefă a departamentului de inovare la Children’s Hospital Los Angeles, unde, timp de zece ani, a contribuit la lansarea atât a unor companii terapeutice, cât și a unor companii de dispozitive medicale și a fondat și operat un accelerator național de tehnologie pediatrică. Înainte de aceasta, doamna Rousset a ocupat poziții la The Scripps Research Institute și GlaxoSmithkline Biologicals în funcții de laborator, cercetare clinică și dezvoltare comercială. Ea s-a format ca inginer biochimist la Institut National des Sciences Appliquées din Lyon, Franța.
.
Lasă un răspuns