Prowadzona przez wysoko wyspecjalizowanych chirurgów ortopedów w HSS Spine i Lerner Children’s Pavilion, HSS jest uznawana za światowego lidera w zarządzaniu złożonymi deformacjami kręgosłupa zarówno u dzieci jak i dorosłych.
- Co to jest skolioza?
- Film animowany na temat skoliozy
- Jakie są różne typy skoliozy?
- Krótkie fakty na temat skoliozy
- Kto choruje na skoliozę?
- Co to jest młodzieńcza skolioza idiopatyczna?
- Czy dorośli mogą zachorować na skoliozę?
- Jakie są objawy skoliozy?
- Jak rozpoznaje się skoliozę?
- Obrazowanie radiologiczne
- Jak leczy się skoliozę?
- Niechirurgiczne leczenie młodzieńczej skoliozy idiopatycznej
- Leczenie chirurgiczne młodzieńczej skoliozy idiopatycznej
- Jak działa operacja skoliozy?
- Co to jest minimalnie inwazyjna operacja kręgosłupa?
- Jaki jest czas rekonwalescencji po operacji skoliozy?
- Jakie jest ryzyko operacji zespolenia kręgosłupa?
- Jakie są wyniki operacji skoliozy?
- Korekcja krzywizny
- Wyniki kosmetyczne
- Pogłębione artykuły na temat skoliozy
- Artykuły na temat diagnozowania skoliozy za pomocą obrazowania radiologicznego
- Artykuły na temat leczenia skoliozy
- Artykuły o skoliozie dla pracowników służby zdrowia
- Artykuły związane ze skoliozą
- Powrót do gry historie pacjentów
- Postanowienia na blogu
- Wiadomości
Co to jest skolioza?
Skolioza to stan kręgosłupa, w którym kręgosłup wygina się na boki w kształcie litery „S”, albo w prawą, albo w lewą stronę. Różni się to od stanu znanego jako kifoza, w którym kręgosłup ma nieprawidłową krzywiznę skierowaną do przodu.
|
|
|
|
Widok przednio-tylny (przód-tył) kręgosłupa (w pozycji stojącej, wykazujący skoliozę w odcinku piersiowym i lędźwiowym kręgosłupa. |
Boczny (zewnętrzna strona) widok kręgosłupa w pozycji stojącej, demonstrujący kifozę (skrzywienie do przodu) w kręgosłupie piersiowym. |
Film animowany na temat skoliozy
Zobacz animację na temat skoliozy dorosłych i młodocianych.
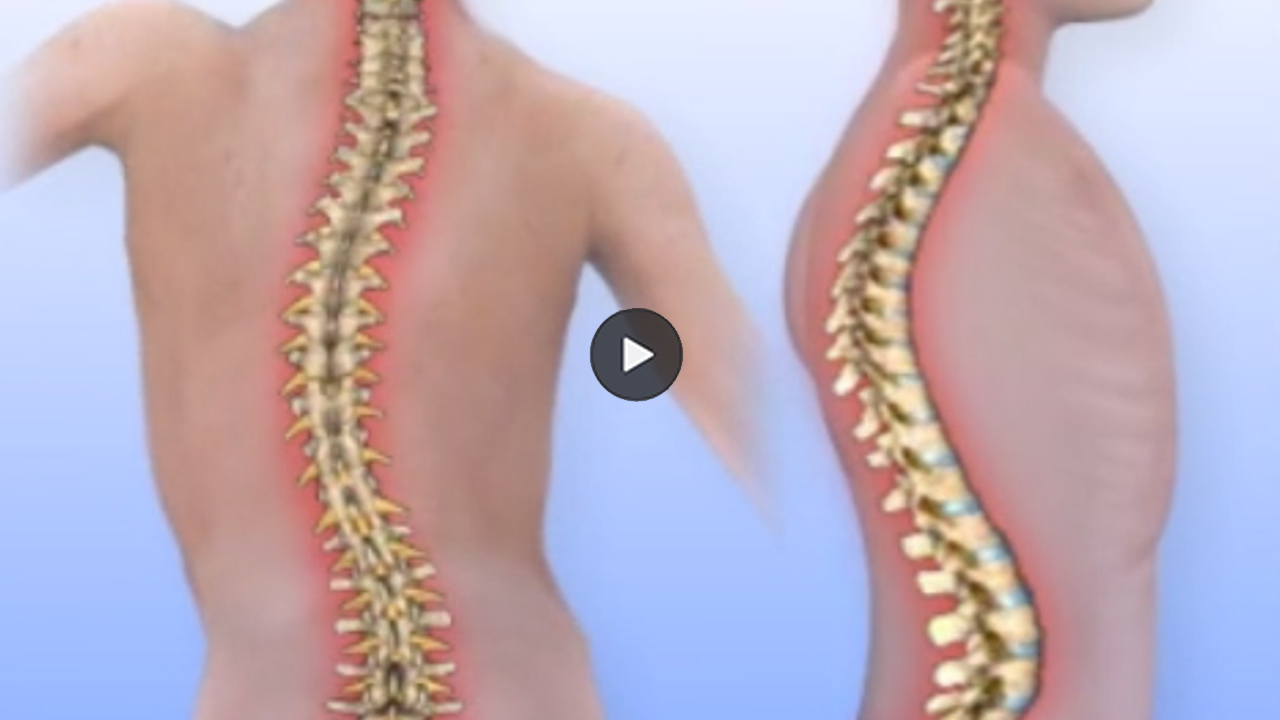
Jakie są różne typy skoliozy?
Istnieją trzy podstawowe typy skoliozy: idiopatyczna, wrodzona i nerwowo-mięśniowa.
- Skolioza idiopatyczna to taka, w której przyczyna lub pochodzenie jest nieznane. Jest to najczęstszy typ.
- Skolioza wrodzona to taka, w której kości kręgosłupa są nieprawidłowo wygięte przy urodzeniu.
- Skolioza nerwowo-mięśniowa to taka, w której skrzywienie jest objawem oddzielnego, ogólnoustrojowego schorzenia, takiego jak porażenie mózgowe, dystrofia mięśniowa lub paraliż.
Te warunki są wszystkie rodzaje tego, co jest określane jako „skolioza strukturalna”, gdzie nieprawidłowo uformowane kości tworzą krzywą S w kręgosłupie, która jest stała i nie może być wyprostowana przez dostosowanie pozycji ciała. „Skolioza niestrukturalna” (znana również jako „skolioza funkcjonalna”) to sytuacja, w której skrzywienie jest tymczasowe i nie jest spowodowane przez nieprawidłowo uformowany kręgosłup, ale przez oddzielny stan, który wpływa na postawę, taki jak dysplazja szkieletowa lub rozbieżność długości kończyn.
Skolioza może wpływać na kręgosłup w każdej z jego trzech głównych sekcji:
- kręgosłup szyjny (szyja)
- kręgosłup piersiowy (klatka piersiowa i górna część pleców)
- kręgosłup lędźwiowy (dolna część pleców)
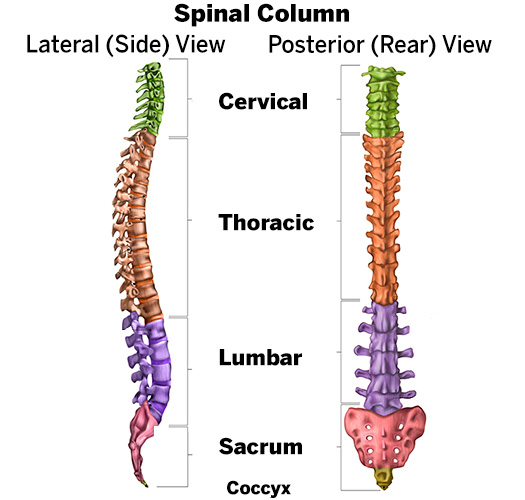
Diagram przedstawiający odcinki zdrowego kręgosłupa, z odcinkiem szyjnym u góry, a poniżej odcinki piersiowy i lędźwiowy, kość krzyżowa i kość ogonowa. Krzywizna widoczna na lewym obrazku to normalna krzywizna kręgosłupa widziana z boku (nie skolioza).
Krótkie fakty na temat skoliozy
- Skolioza dotyka dziewcząt znacznie częściej niż chłopców, w stosunku około 8 do 1.
- 2% nastolatków ma skoliozę.
- 5% dzieci lub nastolatków ze skoliozą wymaga usztywnienia lub operacji.
- 30% pacjentów ze skoliozą ma skoliozę w rodzinie.
Kto choruje na skoliozę?
Skolioza jest diagnozowana głównie u dzieci i młodzieży, chociaż może rozwinąć się u dorosłych w późniejszym okresie życia. Młodzieńcza skolioza idiopatyczna jest typem skoliozy widzianym najczęściej przez chirurgów kręgosłupa i obejmuje 80% wszystkich deformacji kręgosłupa.
Co to jest młodzieńcza skolioza idiopatyczna?
Młodzieżowa skolioza idiopatyczna stan, który rozwija się u dzieci w wieku od 10 do 18 lat, w którym kręgosłup jest wygięty na boki w jednym lub więcej obszarów bez znanej przyczyny. Choroba ta częściej dotyka dziewczęta niż chłopców.
Czy dorośli mogą zachorować na skoliozę?
Tak. Chociaż skolioza rozwija się najczęściej w dzieciństwie lub u nastolatków, u dorosłych również można zdiagnozować skoliozę. U dorosłych, może to być spowodowane albo progresją krzywej, która istniała w ich młodości, lub w wyniku choroby zwyrodnieniowej kręgosłupa lub osteoporozy.
Dowiedz się więcej o skoliozie dorosłych czytając Scoliosis In Adults: Symptoms, Diagnosis and Treatments.
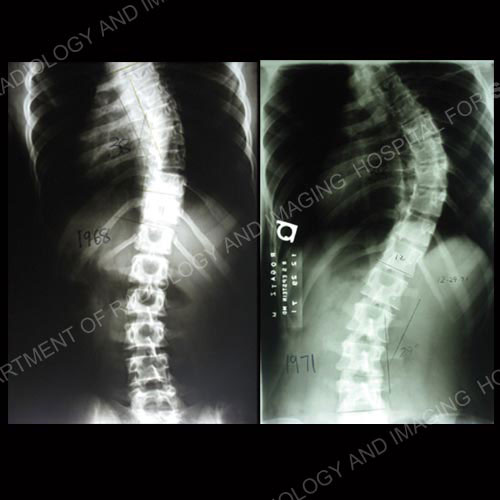
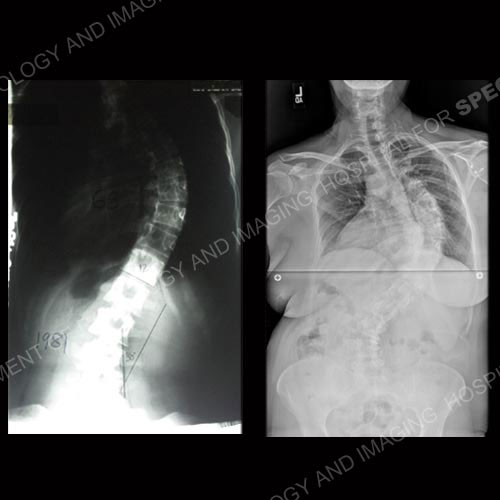
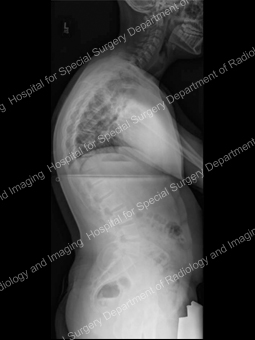
Progresja skoliozy u dorosłych od 14 roku życia (lewy górny róg) do 46 roku życia (prawy dolny róg).
Jakie są objawy skoliozy?
Krzywizna boczna kręgosłupa jest kluczowym objawem wszystkich form skoliozy. Zwykle ujawnia się ono, gdy ramię, talia, biodro lub inna część ciała po jednej stronie jest wyżej niż po drugiej. Skolioza rzadko powoduje ból u dzieci i młodzieży. Ból pleców jest jednak częstym objawem u osób, u których skolioza rozwija się w wieku dorosłym.
Gdy dziecko lub nastolatek ze skoliozą doświadcza bólu pleców, jest to zwykle znak, że ma jakieś dodatkowe schorzenie.
Jak rozpoznaje się skoliozę?
Typowo, skolioza jest najpierw zauważana przez pediatrę, członka rodziny lub pielęgniarkę szkolną dziecka. Jako wstępną metodę przesiewową, pracownicy służby zdrowia używają testu zgięcia do przodu Adamsa, aby poszukać obecności jakiejkolwiek asymetrii tułowia lub łopatek, lub wypukłości łopatek. Ocena medyczna w kierunku skoliozy obejmuje badanie fizykalne i badania obrazowe kręgosłupa.
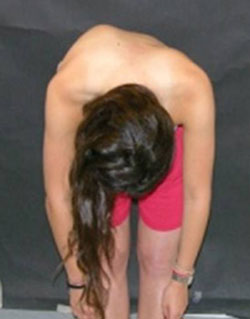
Zdjęcie przedstawia wyraźne skrzywienie, ujawnione podczas testu zginania w przód Adamsa.
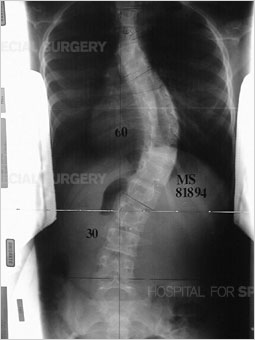
Lekarz może również użyć skoliometru do pomiaru pochylenia tułowia (krzywizny) lub rotacji (skręcenia kręgosłupa). Dziecko lub nastolatek z krzywizną mierzącą 7 stopni lub więcej zostanie skierowany do ortopedy w celu dalszej oceny i monitorowania. Diagnozę skoliozy stawia się, gdy skrzywienie przekracza 10 stopni.
Obrazowanie radiologiczne
Aby dokonać dalszej oceny skrzywienia, wykonuje się zdjęcia rentgenowskie lub zdjęcia EOS o niskiej dawce promieniowania z widoku z przodu i z boku.
Rodzice, którzy obawiają się narażenia dziecka na promieniowanie podczas obrazowania medycznego, powinni skonsultować się z lekarzem, aby dowiedzieć się, czy obrazowanie EOS jest odpowiednią alternatywą dla tradycyjnych zdjęć rentgenowskich. Obrazowanie EOS ma kilka zalet z punktu widzenia bezpieczeństwa i diagnostyki, zwłaszcza w przypadku dzieci i nastolatków, u których konieczne może być wykonywanie wielu zdjęć w czasie w celu monitorowania postępu skoliozy. Należą do nich:
- poziomy promieniowania znacznie niższe niż w przypadku tradycyjnych zdjęć rentgenowskich
- jednoczesne przechwytywanie obrazów całego ciała z przodu i z boku w czasie krótszym niż dwadzieścia sekund.
- dwuwymiarowe (2D) i trójwymiarowe (3D) obrazy ortopedyczne mogą być wytwarzane w celu wspomagania diagnozy i leczenia
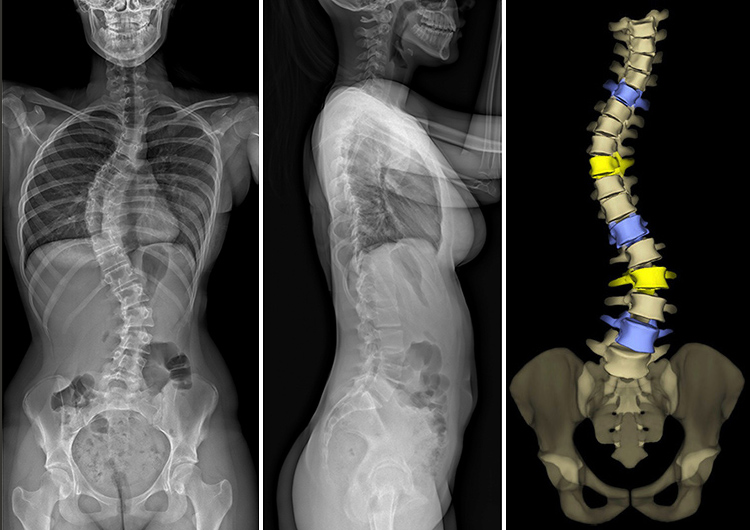
Obrazy eozy pacjenta ze skoliozą: widoki rentgenowskie 2D przednio-tylne (przód-tył) i boczne (strona zewnętrzna) oraz rendering 3D przednio-tylny kręgosłupa i miednicy.
Jak leczy się skoliozę?
Leczenie może być chirurgiczne lub niechirurgiczne, a także różni się w zależności od rodzaju skoliozy u danej osoby i wieku, w którym się ona rozwija.
Leczenie młodzieńczej skoliozy idiopatycznej zależy od stopnia skrzywienia kręgosłupa w momencie rozpoznania oraz od przewidywanego postępu tego skrzywienia. Łagodne przypadki mogą nie wymagać żadnego leczenia. Bardziej znaczące przypadki mogą być leczone bezoperacyjnie, przy użyciu aparatów ortopedycznych lub za pomocą operacji zespolenia kręgosłupa.
Niechirurgiczne leczenie młodzieńczej skoliozy idiopatycznej
W przypadku krzywizn mierzących mniej niż 25 stopni ortopeda może zalecić częste monitorowanie w celu sprawdzenia, czy konieczna jest dodatkowa interwencja.
Młodzi ludzie z krzywiznami o kącie od 25 do 45 stopni mogą być kandydatami do leczenia za pomocą aparatów ortopedycznych. Podczas gdy orteza nie koryguje krzywizny, wykazano, że zatrzymuje jej progresję nawet u 75% pacjentów. Ortezę uważa się za sukces, gdy progresja jest zatrzymana i utrzymana w granicach 6 stopni od pierwotnego pomiaru krzywizny.
W większości przypadków pacjenci noszą ortezę przez 22 do 23 godzin dziennie, zdejmując ją tylko do higieny i zajęć sportowych. Jednakże, niektórzy pacjenci mogą wymagać stosowania ortez tylko w nocy.
Dostępne są różne rodzaje ortez, a ich wybór zależy od tego, ile krzywizn jest obecnych i gdzie w kręgosłupie znajduje się krzywa lub krzywe. Niektóre modele zapewniają wsparcie na miednicy, z przodu, z tyłu i na szyi, podczas gdy inne zapewniają wsparcie na całym tułowiu i pod pachami.
Choć wiele aparatów jest sztywnych, w ostatnich latach opracowano elastyczne aparaty. Ten typ ortez, który jest odpowiedni tylko u pacjentów z pojedynczymi krzywiznami, jest noszony jako kamizelka i pozwala pacjentowi uczestniczyć w niektórych zajęciach sportowych

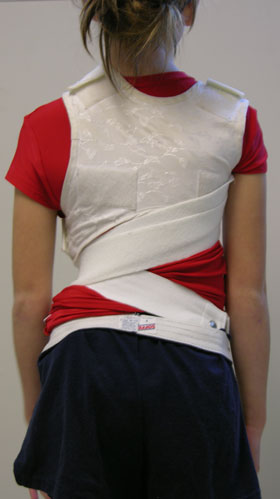
Pacjent noszący sztywną, elastyczną ortezę, umożliwiającą uczestnictwo w niektórych zajęciach sportowych.
Pacjenci kontynuują noszenie ortez do momentu zatrzymania wzrostu i osiągnięcia dojrzałości szkieletowej. W tym momencie następuje proces odzwyczajania, w którym liczba godzin noszenia ortezy dziennie jest stopniowo zmniejszana w okresie od sześciu miesięcy do roku. Pozwala to wzmocnić mięśnie podtrzymujące plecy i tułów po okresie bezczynności. Zaleca się również fizykoterapię, zarówno podczas noszenia aparatu, jak i jego odstawiania.
Leczenie chirurgiczne młodzieńczej skoliozy idiopatycznej
Pacjenci z krzywiznami, które postępują powyżej 50 stopni, zarówno z aparatem ortopedycznym, jak i bez niego, wymagają na ogół interwencji chirurgicznej.
Jak działa operacja skoliozy?
Istnieją różne metody operacyjne, ale najczęstszym rodzajem operacji jest tylne zespolenie kręgosłupa z użyciem instrumentarium (sztucznych implantów). W ramach tej procedury chirurg ortopeda wykonuje nacięcie z tyłu i zasadniczo „spawa” kręgi ze sobą za pomocą wiórów kostnych.
Te wióry kostne mogą być:
- autoprzeszczepy – pobierane z innego miejsca w ciele pacjenta
- alloprzeszczepy – pozyskiwane od dawców z banku kości
Kręgosłup jest następnie utrzymywany w osi za pomocą haków, śrub lub innego oprzyrządowania. Po zakończeniu zespolenia implanty nie pełnią już swojej funkcji, ale są pozostawiane na miejscu, aby uniknąć konieczności przeprowadzenia dodatkowej operacji.
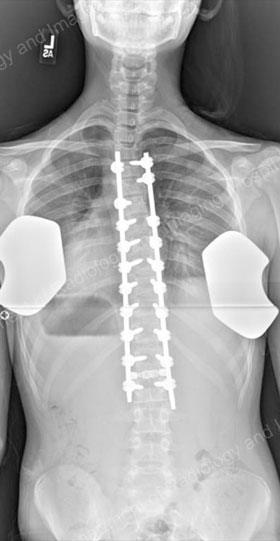
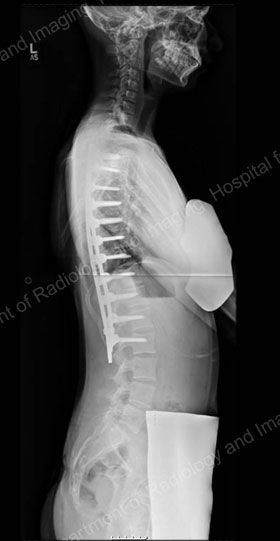
Pooperacyjne zdjęcia rentgenowskie skorygowanego kręgosłupa, z widokiem tylnym po lewej stronie i bocznym po prawej stronie.
Niektórzy pacjenci mogą być kandydatami do minimalnie inwazyjnej operacji zespolenia kręgosłupa.
Co to jest minimalnie inwazyjna operacja kręgosłupa?
Odnosi się to do oszczędzających mięśnie podejść do kręgosłupa, które wykorzystują małe nacięcia jako portale dostępu. Często są one wykonywane przy użyciu obrazowania na żywo za pomocą promieniowania rentgenowskiego lub tomografii komputerowej w celu uzyskania wskazówek, a także chirurgii robotowej (zwanej również chirurgią wspomaganą robotami).
W minimalnie inwazyjnej chirurgii kręgosłupa chirurg podchodzi do kręgosłupa z jednej z trzech pozycji, w zależności od wieku pacjenta, objawów, ustawienia kręgosłupa oraz anatomii nerwów i naczyń krwionośnych. Pozycje te są następujące:
- przednia – od przodu
- boczna – od strony zewnętrznej (bocznej)
- przednia – od tyłu
W większości przypadków dostęp do kręgosłupa uzyskuje się za pomocą serii rozwieraczy, które rozdzielają mięsień w celu utworzenia portalu roboczego. Wielkość tego portalu zależy od chirurga i specyfiki wykonywanej operacji kręgosłupa. Jednak przy użyciu tych technik portale dostępu do chirurgii kręgosłupa mogą być obecnie tak małe, jak 1,2 centymetra (około pół cala).
Gdy kręgosłup wymaga wstawienia śrub i prętów w celu utrzymania go we właściwym położeniu (tzw. instrumentacja), można to również wykonać przez małe nacięcia z pomocą śródoperacyjnych zdjęć rentgenowskich, tomografii komputerowej lub sterowania robotem.
Jaki jest czas rekonwalescencji po operacji skoliozy?
Większość pacjentów leczonych metodą fuzji kręgosłupa pozostaje w szpitalu przez 3 do 5 dni i odzyskuje sprawność w ciągu dwóch dni. Dzieci i nastolatki mogą zazwyczaj wrócić do szkoły w ciągu 4 do 6 tygodni, rozpocząć ćwiczenia o niskiej aktywności w ciągu trzech miesięcy, a pełną aktywność w ciągu sześciu miesięcy. Pełny proces gojenia może trwać od 6 do 12 miesięcy.
Pacjenci, którzy przechodzą połączone procedury przedniego i tylnego odcinka kręgosłupa mogą mieć nieco dłuższy pobyt w szpitalu. Niezależnie od tego, czas powrotu do zdrowia po nowoczesnych operacjach skoliozy kręgosłupa jest znacznie krótszy niż kilkadziesiąt lat temu, kiedy ludzie czasami spędzali tygodnie lub miesiące w szpitalu w gipsie lub na trakcji.
Jakie jest ryzyko operacji zespolenia kręgosłupa?
Rzadko występujące powikłania zespolenia kręgosłupa mogą obejmować infekcje i nieprawidłowości lub uszkodzenia rdzenia kręgowego. Jednakże w HSS podczas operacji podejmowane są liczne środki ostrożności w celu ochrony pacjenta, w tym podawanie antybiotyków podczas operacji w celu ochrony przed infekcją oraz ciągłe monitorowanie funkcji czuciowych i ruchowych rdzenia kręgowego.
Jakie są wyniki operacji skoliozy?
Chirurgia zespolenia kręgosłupa w przypadku skoliozy zapewnia znaczną korekcję krzywizny kręgosłupa, korzyści kosmetyczne i związane z postawą, ale powoduje pewną nieelastyczność kręgosłupa.
Korekcja krzywizny
Chirurgia zespolenia kręgosłupa daje na ogół bardzo dobre wyniki, ze wskaźnikiem korekcji od 60% do 100%, w zależności od elastyczności i lokalizacji krzywizny. Fuzja kręgosłupa powoduje jednak pewną utratę zakresu ruchu. Zakres tej utraty zależy od korygowanego odcinka kręgosłupa i liczby kręgów, które są zespalane.
Wyniki kosmetyczne
- zrównoważony kręgosłup
- wyrównane ramiona
- redukcja lub eliminacja garbu żebrowego
Zdobądź więcej szczegółowych informacji na temat skoliozy, czytając poniższe artykuły, lub znajdź najlepszego lekarza lub chirurga zajmującego się skoliozą dla Ciebie lub Twojego dziecka na podstawie lokalizacji, ubezpieczenia i stanu.
Pogłębione artykuły na temat skoliozy
Zdobądź szczegółowe informacje na temat różnych rodzajów skoliozy i ich wpływu na ludzi w różnym wieku.
Artykuły na temat diagnozowania skoliozy za pomocą obrazowania radiologicznego
Zrozum, jak lekarze wykorzystują zdjęcia rentgenowskie i inne technologie obrazowania do rozpoznawania skoliozy.
Artykuły na temat leczenia skoliozy
Przeczytaj szczegółowe relacje z chirurgicznych i niechirurgicznych metod leczenia skoliozy.
Artykuły o skoliozie dla pracowników służby zdrowia
Ta zawartość jest napisana dla odbiorców lekarzy, pielęgniarek i fizykoterapeutów, ale może być również interesująca dla pacjentów.
Artykuły związane ze skoliozą
Dowiedz się o chorobach i stanach, które są związane ze skoliozą lub do niej podobne.
Powrót do gry historie pacjentów
Postanowienia na blogu
Wiadomości
.
Dodaj komentarz