Marco F. Caminiti, B.Sc., DDS
Simon Weinberg, DDS, FRCD(C)
Although the management of acute dislocations of the temporomandibular joint (TMJ) has not changed significantly in recent years, chronic dislocations continue to be treated by a variety of methods. Długotrwałe przypadki są najtrudniejsze i najbardziej frustrujące. W niniejszej pracy opisano cztery przypadki ilustrujące oznaki i objawy związane z niektórymi formami przewlekłych zwichnięć stawu skroniowo-żuchwowego oraz trudności napotykane w leczeniu niektórych z tych stanów. Na podstawie krytycznego przeglądu piśmiennictwa zaproponowano algorytm postępowania zarówno w ostrych, jak i przewlekłych stanach zwichnięć stawu skroniowo-żuchwowego oraz przedstawiono zalecenia dotyczące eliminacji lub ograniczenia ich nawrotów.
Wprowadzenie | Przypadek 1 | Przypadek 2 | Przypadek 3 | Przypadek 4 | Niechirurgiczne postępowanie w zwichnięciach żuchwy | Postępowanie chirurgiczne | Chirurgia ograniczająca drogę kłykciową | Techniki chirurgiczne zwiększające drogę kłykciową | Zwichnięcie żuchwy: Czynniki etiologiczne | Podsumowanie | Podziękowania | Piśmiennictwo ]
Wprowadzenie
Istnieje pewne zamieszanie dotyczące znaczenia terminów podwichnięcie i zwichnięcie, czyli prawdziwe zwichnięcie. Podwichnięcie to samoistne, niecałkowite zwichnięcie stawu, w którym pacjent jest w stanie zamknąć usta bez pomocy.1-4 Innym często używanym terminem jest podwichnięcie nawykowe. Opisuje ono często bolesny stan dotyczący prawidłowych stawów, w którym kłykieć może być przesunięty przednio w stosunku do wyrostka stawowego kości skroniowej. Stan ten ulega również samoistnej redukcji.5,6 Gdy takie podwichnięcia są bezobjawowe, należy je traktować jako warianty normy.7
Prawdziwe zwichnięcie (lub przemieszczenie) to stan, w którym staw jest przemieszczony w stosunku do swoich stawów i wymaga manipulacji przez inną osobę w celu powrotu do normalnej pozycji. W celu zmniejszenia zwichniętego kłykcia może być konieczna ręczna (zamknięta) lub chirurgiczna (otwarta) manipulacja. Te zwichnięcia stawu skroniowo-żuchwowego (TMJ) mogą być dalej podzielone na ostre stany oraz przewlekłe, nawracające lub przewlekłe, uporczywe zwichnięcia.
Podwichnięcie i zwichnięcie mogą być nieodróżnialne radiologicznie. W klasycznych przypadkach przy szerokim otwarciu ust pozycja kłykcia jest przednia w stosunku do eminencji stawowej. Ta obserwacja radiograficzna jest czasami określana jako elapsio prearticularis, termin używany do opisania utrudnionego, bezbolesnego podwichnięcia, które ostatecznie redukuje się do normalnej relacji kłykieć – dół jamy ustnej.3,6,8
Badania wykazują, że zakres ruchu kłykci jest zmienny i niekoniecznie ograniczony do granic dołu jamy ustnej. Ricketts stwierdził, że 65% normalnych pacjentów było w stanie podwichnąć swoje kłykcie.9 W innym badaniu przeprowadzonym na 100 normalnych pacjentach zauważono, że 85,3% ich kłykci znajdowało się albo na wysokości eminencji, albo przed nią, gdy usta były otwarte na 35 mm.10 Znacząca różnica w niektórych pomiarach cefalometrycznych, jak również nadmierne ruchy strzałkowe kłykci, zostały zaobserwowane, gdy cefalogramy były oceniane zarówno u normalnych osób z grupy kontrolnej, jak i u pacjentów z podwichnięciem.11 Wykazano, że wysokość eminencji jest większa w stawach podwichniętych lub zwichniętych niż w normalnych grupach kontrolnych.12
Z piśmiennictwa jasno wynika, że nie ma standardowej metody oceny lub leczenia tych schorzeń stawu skroniowo-żuchwowego. Jest to prawdopodobnie spowodowane wysokimi wskaźnikami sukcesu osiąganymi w zarządzaniu stanami ostrymi i rzadkością stanów przewlekłych.
W niniejszej pracy opisano cztery przypadki przewlekłego zwichnięcia stawu skroniowo-żuchwowego i zaproponowano algorytm postępowania w tych kłopotliwych stanach.
![]()
Przypadek 1
73-letnia kobieta została skierowana przez swojego dentystę w celu zbadania jej nieprawidłowego zgryzu. Według tłumacza, wada zgryzu występowała od 10 lat i uniemożliwiała jej prawidłowe żucie. Kobieta była drobna i słaba. W badaniu klinicznym stwierdzono, że nosiła protezy całkowite szczęki i żuchwy, które były nieprawidłowo umocowane w zgryzie krzyżowym tylnym, co spowodowało umiarkowaną asymetrię twarzy. W panoramicznym badaniu radiologicznym stwierdzono całkowite zwichnięcie prawego stawu skroniowo-żuchwowego (ryc. 1).
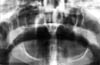
Kliknij, aby zobaczyć większy obraz
Fig 1: Zdjęcie panoramiczne 10-letniego zwichniętego prawego kłykcia.
Pacjent został przyjęty do szpitala, gdzie w znieczuleniu ogólnym podjęto nieskuteczną próbę zamkniętej redukcji. Prawy staw skroniowo-żuchwowy został następnie odsłonięty w bezpośrednim polu widzenia przy użyciu tradycyjnego podejścia przedusznego. Zauważono, że kłykieć żuchwy rozwinął pseudoartykulację przed eminencją stawową kości skroniowej, która była otoczona gęstą tkanką łączną włóknistą. Tkankę włóknistą wycięto, pseudoartykulację usunięto, a kłykieć zredukowano do normalnej pozycji w dole kulszowym. Ze względu na słaby stan pacjenta nie zastosowano unieruchomienia szczękowo-żuchwowego (MMF) i założono opatrunek podtrzymujący szczękę. Kiedy pacjent był widziany następnego dnia rano, zwichnięcie powróciło. Pacjent odmówił dalszego leczenia.
![]()
Przypadek 2
16-letnia dziewczyna potknęła się i upadła podczas gry w koszykówkę, uderzając lewą stroną twarzy o ławkę drużyny. Pomimo natychmiastowej asymetrii twarzy (ryc. 2) i nieprawidłowego zgryzu, przez dwa lata nie postawiono rozpoznania zwichnięcia. Zostało ono później potwierdzone za pomocą radiografii panoramicznej (ryc. 3).

Kliknij, aby zobaczyć większy obraz
Ryc. 2: Zdjęcie pacjenta z przypadku 2, demonstrujące asymetrię twarzy spowodowaną zwichnięciem lewego stawu skroniowo-żuchwowego.
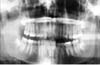
Kliknij, aby zobaczyć większy obraz
Ryc. 3: Zdjęcie pantomograficzne 16-letniej dziewczynki dwa lata po zwichnięciu lewego kłykcia (przypadek 2).
Ze względu na przewlekły charakter tego zwichnięcia uznano, że redukcja zamknięta prawdopodobnie nie powiedzie się. W związku z tym poczyniono przygotowania do otwartej redukcji przez dojście przeduszne. Jednak po wprowadzeniu znieczulenia ogólnego i głębokiej relaksacji mięśni, żuchwa została łatwo zredukowana poprzez manipulację zamkniętą, a szczęki zostały unieruchomione z MMF w zgryzie centrycznym przez 14 dni. Podczas dwumiesięcznego badania kontrolnego nie stwierdzono nawrotu dolegliwości.
![]()
Przypadek 3
Przewlekłe nawracające podwichnięcie prawego stawu skroniowo-żuchwowego zostało potwierdzone radiologią panoramiczną (ryc. 4) u 77-letniej kobiety z pięcioletnim wywiadem tego schorzenia. Prawy kłykieć przyjmował pozycję przednią w stosunku do eminencji stawowej za każdym razem, gdy pacjentka otwierała usta i pozostawał w tej pozycji, chyba że pacjentka „machała” i/lub manipulowała żuchwą w celu uzyskania zamknięcia. Rzekomo, początek choroby był spontaniczny. W wywiadzie nie było istotnych czynników poprzedzających, takich jak uraz lub przyjmowanie leków o działaniu pozapiramidowym.
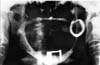
Kliknij, aby zobaczyć większy obraz
Fig 4: Zdjęcie panoramiczne 77-letniej kobiety z pięcioletnią historią prawego zwichnięcia stawu skroniowo-żuchwowego.
Plan leczenia przedstawiony pacjentce obejmował zamkniętą redukcję z MMF przez 14-21 dni. W przypadku niepowodzenia planowano wykonanie otwartej redukcji z eminektomią i MMF. Pacjentka odmówiła wszelkich opcji leczenia niechirurgicznego lub chirurgicznego i nie była widziana od czasu pierwszej wizyty.
![]()
Przypadek 4
45-letnia kobieta, która upadła cztery miesiące wcześniej, od czasu wypadku nie była w stanie zamknąć ust. Przeszła kilka nieudanych prób zmniejszenia zwichnięcia. Jej przeszłość medyczna była bez zastrzeżeń.
W badaniu przedmiotowym stwierdzono przedni zgryz otwarty o długości 24 mm oraz ograniczony zakres ruchu żuchwy. Pacjentka była częściowo bezzębna. Stwierdzono znaczne wgłębienie przeduszne w okolicy obu dołów stawowych stawu skroniowo-żuchwowego. Na zdjęciu pantomograficznym stwierdzono obustronne zwichnięcie stawu skroniowo-żuchwowego. W celu wykazania stopnia zwichnięcia wykorzystano radiogramy przezczaszkowe (ryc. 5a, b).
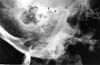
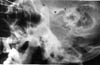
Kliknij dowolne zdjęcie, aby zobaczyć poszczególne większe obrazy
Ryc. 5: Radiogramy przezczaszkowe 45-letniej kobiety z czteromiesięczną historią zwichnięcia żuchwy (przypadek 4). Lewy i prawy TMJ są poważnie przemieszczone.(c: kłykieć, e: eminencja, f: dół czaszki).
Wstępna próba ręcznej redukcji nie powiodła się. W związku z tym wstrzyknięto środek znieczulenia miejscowego do jednego stawu, wokół torebki stawowej oraz do bocznych wstawek mięśni pterygoid, skroniowego i żwaczy. Ponownie podjęto próbę ręcznej redukcji, która jednak nie powiodła się. Następnie znieczulono stronę przeciwną, ale dalsze próby redukcji nie powiodły się. Pacjent został poddany sedacji z użyciem demerolu i diazepamu, ale nadal nie udało się uzyskać redukcji. W znieczuleniu ogólnym z głębokim zwiotczeniem mięśni podjęto kolejne próby zamkniętej redukcji przy użyciu znacznej siły, jednak bez powodzenia. W końcu, poprzez nacięcie przeduszne, odsłonięto chirurgicznie prawą staw skroniowo-żuchwowy, dół kulszowy, łuk jarzmowy i dół skroniowy. Używając haków kostnych i podnośników Bristowa, a następnie eminektomii i oczyszczenia dołu skroniowego, podjęto bezskuteczne próby skręcenia kłykcia z powrotem na miejsce. Następnie w podobny sposób postępowano z lewą stroną. Na koniec założono szyny łukowe i za pomocą trakcji szczękowo-żuchwowej oraz obustronnej manipulacji hakami i podnośnikami zredukowano kłykcie do ich normalnej pozycji. MMF utrzymywano przez pięć tygodni, a podczas rocznego badania kontrolnego pacjent był wolny od objawów.
![]()
Non-Surgical Management Of Mandibular Dislocations
ZwichnięciaTMJ zdarzają się często w wyniku protrakcji stomatologicznych, uderzeń lub urazów żuchwy, bronchoskopii,13 procedur anestezjologicznych,14,15 ziewania,16-188 oraz stanów farmakologicznych19-21 lub psychiatrycznych.22 Najlepszym sposobem leczenia jest natychmiastowa, skuteczna redukcja. Przedłużające się i wielokrotne próby utrudniają dalszą redukcję manualną, ponieważ pacjent odczuwa większy ból i dochodzi do dalszych skurczów mięśniowych. Hipokrates po raz pierwszy opisał manualną redukcję w IV w. p.n.e.23 Ambroise Pare (1633) opisał zastosowanie przedmiotu, który działałby jak klin w okolicach trzonowców podczas unoszenia podbródka. W ten sposób kłykcie są podnoszone z pozycji zablokowanej.4 Sposób postępowania w przypadku ostrego zwichnięcia przedstawiono w tabeli I.
Przewlekłe lub długotrwałe zwichnięcia, które utrzymują się dłużej niż jeden miesiąc, są trudne do ręcznej redukcji. W badaniu przeglądowym Gottlieb24 stwierdził, że tylko trzy z 24 długotrwałych przypadków zostały skutecznie zredukowane za pomocą manipulacji ręcznej. Inny przegląd z lat 1949-1976 wykazał, że cztery z 24 przypadków długotrwałych zwichnięć udało się zredukować ręcznie.25 Ręczna redukcja przy użyciu metody hipokratejskiej i knebla ustnego, wprowadzonego między trzonowce w znieczuleniu ogólnym, okazała się skuteczna.26 Opisywano również ręczną redukcję zwichnięć trwających dłużej niż 16 miesięcy.27 W jednym przypadku konieczne było przeprowadzenie drutu przez dolny aspekt żuchwy, aby ułatwić dystrakcję tylną.
Opisano wiele zachowawczych technik chirurgicznych służących redukcji zwichnięć, w tym użycie haka kostnego przełożonego przez wcięcie esicze4 lub wprowadzonego do otworów wiertniczych umieszczonych w kątach.28 Elewator Bristowa umieszczony przez nacięcie skroniowe może być użyty do wywierania tylnego nacisku na przedni aspekt kłykcia, co może zmusić go do przemieszczenia się ku tyłowi.29 Unikalne podejście opisał Rao, który zredukował przewlekłe zwichnięcie żuchwy, stosując łuki i tylne szyny zgryzowe z mocnymi drutami przednimi i wektorem klasy III dla drutów tylnych.16 W literaturze japońskiej opisano przednią i dolną trakcję żuchwy stosowaną za pomocą haka w wycięciu esicy.30
Adekeye25 dokonał przeglądu 24 pacjentów z długotrwałym zwichnięciem trwającym od jednego do 120 miesięcy. Czterech zredukowano ręcznie, dziewięciu zredukowano za pomocą otwartych procedur, siedmiu wymagało kłykcin kończystych, a u czterech wykonano miotomię lub inne procedury trakcyjne. Co ciekawe, artykuł ten nie odnosi się do powszechnego podejścia chirurgicznego stosowanego przez Myrhaug, Irby, Leclerc i Dautrey, ale podkreśla trudności napotkane w odpowiednim zredukowaniu kłykcia.
Inna metoda leczenia zachowawczego polega na wstrzykiwaniu środka znieczulającego miejscowo w długotrwale zwichnięte stawy. Wydaje się to pokonywać skurcz mięśni, który jest inicjowany przez bodźce wywołujące ból w okolicy stawu, ponieważ środek znieczulający zakłóca czuciową stronę bólu lub odruchy rozciągania mięśni.31 Raport dotyczący 54-letniej kobiety z siedmiotygodniowym wywiadem zwichnięcia, u której zastosowano obustronne wstrzyknięcie 2,0 cm3 prilokainy, wskazywał na udaną redukcję po 10 minutach od manipulacji szczęką. Szczęki nie były unieruchomione, ale po sześciu tygodniach od operacji nie było bólu ani nawrotu.31
![]()
Postępowanie chirurgiczne
Techniki chirurgiczne można podzielić na dwie kategorie (ryc. 5):
- Operacje ograniczające drogę kłykcia;
- Operacje zwiększające drogę kłykcia.
Zaproponowano różne techniki chirurgicznego leczenia SSŻ, ale najczęstsze z nich to eminektomia w celu uwolnienia wszystkich ruchów kłykci, opisana przez Myrhauga w 1951 roku,1 oraz dolne złamanie łuku jarzmowego w celu ograniczenia drogi kłykci, opisane przez Leclerca w 1943 roku32 i zmodyfikowane przez Dautreya w 1975 roku.2
![]()
Surgery That Limits the Condylar Path
Mayer, w 1933 roku, jako pierwszy opisał przemieszczenie łuku jarzmowego (lub jego segmentu) w celu zablokowania drogi kłykcia.
Zastosowanie roztworów sklerotyzujących zostało po raz pierwszy opisane przez Schultze w 1947 roku. Leczenie hipermobilności polegało na obustronnym wstrzykiwaniu psyllianu sodu do tkanek okołostawowych w celu wywołania zwłóknienia okołostawowego i zacieśnienia stawu.38 Opisywano również wstrzykiwanie 0,5-procentowego tetradecylosiarczanu sodu do okolicy okołostawowej co dwa do sześciu tygodni w celu wywołania zwłóknienia i późniejszego ograniczenia ruchu kłykci.4 Niektórzy badacze odnotowali 75-procentowy odsetek powodzenia w leczeniu przewlekłych podwichnięć za pomocą roztworów sklerotyzujących.39
Techniki polegające na stosowaniu różnych płytek kostnych w celu ograniczenia translokacji kłykcia były z powodzeniem stosowane przez wielu chirurgów.40-44 Techniki te obejmują stosowanie szpilek ze stali nierdzewnej w kształcie litery L,40 siatek vitallium,41 i protez kłykciowych.42
Miotomie były również zalecane w leczeniu zwichnięć.45,46 Laskin45 opisał technikę obejmującą miotomię mięśnia skroniowego, wykonaną przez nacięcie wewnątrzustne, w leczeniu trzech pacjentów z przedłużającymi się zwichnięciami. Uważał on, że zwichnięcia te były przedłużone z powodu skrócenia włókien mięśnia skroniowego i że uwolnienie tych włókien pomogłoby zmniejszyć zwichnięcie. Jednakże późniejsze wyniki dotyczące miotomii bocznej skrzydłowej wykazały, że zastosowanie folii silastycznej jako materiału interpozycyjnego nie zapobiegało ponownemu przyleganiu mięśnia skrzydłowego bocznego, ponieważ włókna ponownie przylegały do pseudokapsuły utworzonej wokół materiału.4 Opisywano również udoskonalenia technik miotomii, ze zmiennymi wynikami, w leczeniu nawracającego zwichnięcia żuchwy.46,51
![]()
Techniki chirurgiczne zwiększające drogę kłykciową
Riedel w 1883 roku jako pierwszy opisał chirurgiczne leczenie zwichnięcia stawu skroniowo-żuchwowego. Jego technika polegała na jednostronnym wycięciu kłykcia (kondylektomia). Została ona następnie opisana przez Myrhauga,1 który wprowadził procedurę, w której usuwano cały wyrostek, aby całkowicie wyeliminować wszelkie zakłócenia ruchu kłykci. W 1951 roku opisał udane leczenie dwóch przypadków.1
Inne procedury chirurgiczne w leczeniu nawracających zwichnięć obejmowały meniscektomię48 i zamkniętą kłykciotomię.49,50 Tasanen i Lamberg zastosowali metodę Kosteckiej (z piłą Gigli i bez MMF) w leczeniu 21 pacjentów.50 U siedmiu pacjentów nawroty utrzymywały się przez dwa lata, a u 14 pacjentów przez co najmniej jeden miesiąc. W rocznej obserwacji 17 pacjentów nie miało już zwichnięć, dwóch poddano kolejnemu zabiegowi, u dwóch nie powiodło się, a w jednym przypadku rozwinęła się pseu-doarthrosis wymagająca przeszczepu kostno-chrzęstnego.50
W Stanach Zjednoczonych Irby spopularyzował tę samą technikę opisaną przez Myrhauga. Zgłosił on uzyskanie dobrych wyników w leczeniu 30 przypadków.51 Krytycy tej procedury zwracają uwagę, że jest ona niefizjologiczna, że podejście wewnątrzstawowe może być szkodliwe dla stawu i że może dojść do złamań łuku jarzmowego.8,47 Zgłaszano jednak bardzo korzystne wyniki przy zastosowaniu techniki eminektomii i jej odmian, a dobre wyniki kliniczne uzyskano u wielu chorych z przewlekłym zwichnięciem żuchwy.5,29,52-55
Całkowite usunięcie wyrostka stawowego nie prowadzi do powikłań wewnątrzczaszkowych. Ponieważ jednak niektóre eminencje mogą mieć duże przestrzenie szpikowe, co potencjalnie zwiększa ryzyko zakażenia rany, zaleca się antybiotykoterapię przed i po operacji.53
Blankestijn i Boering47 przedstawili doniesienie o zastosowaniu modyfikacji techniki Myrhaug u 16 pacjentów. Nie wchodzili oni do stawu właściwego, lecz skupili się na bocznych i przednich okolicach stawu podczas resekcji eminencji stawowej. Zabieg kończył się zaszyciem okostnej i chrząstki pokrywającej miejsce osteotomii. Operowali oni 31 stawów, a ich obserwacje trwały od 8 miesięcy do 9 lat. U dziewięciu pacjentów nie stwierdzono nawrotów, u pięciu nastąpiła pewna poprawa i zachowana została zdolność do podwichnięcia, a u dwóch nie nastąpiła poprawa, ale pacjenci subiektywnie odczuwali ogólną poprawę. Stwierdzono, że przyczyną sukcesu jest swobodny ruch kłykcia i pooperacyjne tworzenie się tkanki bliznowatej. Chociaż u niektórych pacjentów doszło do niezamierzonej penetracji stawu, nie było dowodów na zwyrodnienie stawu.47
Sensoz i wsp.12 leczyli 39 pacjentów ze zwichnięciem i 13 z nawracającym podwichnięciem. Są oni jedynymi badaczami, którzy porównali wysokość eminencji w swojej grupie badanej (10,7 mm) z grupą kontrolną (7,4 mm) i stwierdzili istotną różnicę. Operację przeprowadzono z dojścia przedusznego, a eminencję usunięto za pomocą dłuta. Zmierzono również zmiany echograficzne i stwierdzono różnicę pomiędzy pacjentami przed operacją a grupą kontrolną, jak również pomiędzy pacjentami przed i po operacji (np. szumy stawowe). Średni okres obserwacji wynosił 18 miesięcy, ale dyskomfort i lekkie bóle ustąpiły po kilku tygodniach. Objawy ustąpiły u prawie wszystkich pacjentów, ale dwóch pacjentów poddano ponownej operacji w celu usunięcia większej części przyśrodkowej pozostałej eminencji. Wszyscy pacjenci zostali poddani zabiegom obustronnym, ponieważ autorzy uważali, że oba stawy w końcu staną się objawowe nawet w obecności jednostronnego zwichnięcia.12
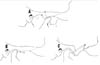
Kliknij, aby powiększyć
Ryc. 6: Ilustracja zmian biomechanicznych wynikających z eminektomii w procedurze Myrhaug (B) i augmentacji w procedurze Dautrey (C). Zarysy normalnej relacji osteotomii są pokazane (A).
![]()
Zwichnięcie stawu żuchwowego: Etiologic Factors
Różne czynniki zostały wskazane jako czynniki powodujące zwichnięcie żuchwy. Należą do nich urazy, ziewanie, leki, procedury znieczulające, zaburzenia psychiczne, dyskinezy mięśniowe i zaburzenia tkanki łącznej.
Extrapyramidowe działania niepożądane obserwowano w przypadku niektórych leków przeciwwymiotnych (metoklopramid).20 Ponadto zgłaszano, że niektóre leki stosowane w leczeniu schorzeń psychiatrycznych mogą wywoływać działania pozapiramidowe, w tym fenotiazyny (stosowane w leczeniu schizoprenii),57 haloperidol,19 i tiotyksen.21
Kilka zaburzeń psychicznych może powodować zwichnięcia żuchwy. Nawracające podwichnięcia stawu skroniowo-żuchwowego, określane przez Pattona jako podwichnięcia psychogenne, mogą być podstawową cechą zaburzeń psychicznych.22 Obraz kliniczny zwichnięć w tej grupie pacjentów może być przewlekle nawracający lub przewlekle trwały, jednostronny lub obustronny. Ponadto nierzadko dochodzi do ponownego przemieszczenia po skutecznej redukcji. Zwichnięcia mogą być również skutkiem dyskinez o etiologii psychiatrycznej lub wynikać z zaburzeń w układzie pozapiramidowym.58
Zabiegi anestezjologiczne są powszechnie związane ze zwichnięciami. Podwichnięcie i zwichnięcie zgłaszano podczas indukcji,59 podczas intubacji,14 i podczas bronchoskopii fibrooptycznej.13 Ponieważ większość tych zdarzeń ma charakter ostry, natychmiastowa redukcja jest zwykle skuteczna.
Pomimo że część literatury medycznej wskazuje, iż ziewanie rzadko powoduje zwichnięcie żuchwy,17,18 niniejszy przegląd wskazuje, że dzieje się tak dość często.4,16,25,50
U pacjentów cierpiących na zaburzenia tkanki łącznej może dojść do zwichnięcia stawu skroniowo-żuchwowego. U 17-letniej kobiety pojawiły się bolesne stawy skroniowo-żuchwowe, a rok później zaczęły występować częste zwichnięcia. Doszło również do zwichnięć rzepki i stawu łokciowego i rozpoznano u niej zespół Ehlersa-Danlosa. Po niepowodzeniu leczenia (unieruchomienie, kłykciotomia), zastosowano u niej kłykciotomię i trakcję elastyczną.56
![]()
Podsumowanie
Ogólnie ostre zwichnięcie żuchwy wymaga natychmiastowej skutecznej redukcji, co zwykle można osiągnąć techniką zamkniętą. Zwichnięcia, które utrzymują się dłużej niż jeden miesiąc, są klasyfikowane jako przewlekłe i chociaż mogą być skutecznie zredukowane za pomocą środków zachowawczych przy użyciu urządzeń trakcyjnych, często wymagają zastosowania technik dodatkowych, w tym manipulacji w znieczuleniu ogólnym i/lub technik chirurgicznych. Chociaż pomyślne wyniki uzyskuje się zwykle poprzez augmentację eminencji, eminektomia jest równie skuteczna i daje mniej powikłań.
Przedstawiono cztery opisy przypadków podkreślające nieprzewidywalność związaną z postępowaniem u niektórych pacjentów z przewlekłym zwichnięciem żuchwy, a także przegląd leczenia nieoperacyjnego i chirurgicznego.
![]()
Podziękowania
Dr Caminiti jest byłym głównym rezydentem, wydział chirurgii jamy ustnej i szczękowej, University of Toronto i The Toronto Hospital. Jest stypendystą klinicznym w Centrum Badań i Edukacji, Uniwersytet Toronto, Wydział Medycyny.
Dr Weinberg jest profesorem, University of Toronto, wydział stomatologii, wydział chirurgii jamy ustnej i szczękowej oraz chirurgiem jamy ustnej i szczękowej, The Toronto Hospital.
Reprint requests to: Dr. Marco F. Caminiti, The Centre for Research and Education, U. of T. Faculty of Medicine, 585 University Ave., Toronto ON M5G 2C4.
![]()
- Myrhaug, H. A new method of operation for habitual dislocation of the mandible. Acta Odont Scand 9:247-261, 1951.
- Dautrey, J. Reflections sur la chirurgie de l’articulation temporomandibulaire. Acta Stomatol Belg 72:577-581, 1975.
- Chausse, J.M., Richter, M. and Bettex, A. Deliberate, fixed extra-articular obstruction. Treatment of choice for subluxation and true recurrent dislocation of the temporomandibular joint. J Craniomaxillofac Surg 15:137-140, 1987.
- Bradley, P. Injuries to the condylar and coronoid process. In: Rowe, N.L., Williams, J.L. (eds) Maxillofacial Injuries. New York, Churchill Livingstone. pp. 420-473, 1995.
- van der Kwast, W.A.M. Surgical management of the habitual luxation of the mandible. Int J Oral Surg 7:329-332, 1978.
- Nevakari, K. Elapsio prearticularis of the temporomandibular joint. Acta Odontol Scand 18:123-170, 1960.
- Sheppard, I.M. and Sheppard, S.M. Subluxation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol 44:821-829, 1977.
- Schade, G.J. Surgical treatment of the habitual luxation of the temporomandibular joint. J Maxillofac Surg 5:146-150, 1977.
- Ricketts, R.M. Variations of the temporomandibular joint as revealed by cephalometric laminography. Am J Orthod 36:877-898, 1950.
- Sheppard, I.M. and Sheppard, S.M. Range of condylar movement during mandibular opening. J Prosthet Dent 15:263-271, 1965.
- Or, S. and Ergen, G. The assessment of temporomandibular subluxation by means of cephalometry. Am J Orthod 76:165-169, 1979.
- Sensoz, O., Ustuner, E.T., Celebioglu, S. et al. Eminectomy for the treatment of chronic subluxation and recurrent dislocation of the temporomandibular joint and a new method of patient evaluation. Ann Plast Surg 29:299-302, 1992.
- Kim, S.K. and Kim, K. Subluxation of the TM joint. Unusual complications of transoral bronchoscopy. Chest 83:288-289, 1983.
- Sosis, M. and Lazar, S. Jaw dislocation during general anesthesia. Can J Anaesth 34:407-408, 1987.
- Lipp, M., von Domarus, H., Daublander, M. et al. Temporomandibular joint dysfunction after endotracheal intubation. Anaesthesist 36:442-445, 1987.
- Rao, P. Conservative treatment of bilateral persistent anterior dislocation of the mandible. J Oral Surg 38:51-52, 1980.
- Tesfaye, Y. and Lal, S. Hazard of yawning. Can Med Assoc J 142:15, 1990.
- Tesfaye, Y., Skorzewska, A. and Lal, S. Hazards of yawning. Can Med Assoc J 145:1560, 1991.
- O’Connor, M., Rooney, M. and Nienaber, C.P. Neuroleptic-induced dislocation of the jaw. Br J Psych 161:281, 1992.
- Wood, G.D. An adverse reaction to metoclopramide therapy. Br J Oral Surg 15:278-280, 1978.
- Ibrahim, Z.Y. and Brooks, E.F. Neuroleptic-Induced Bilateral Temporomandibular joint dislocation. Am J Psychatry 153:2-3, 1996.
- Patton, D.W. Recurrent subluxation of the temporomandibular joint in physchiatric illness. Br Dent J 153:141-144, 1982.
- Gahhos, F. and Ariyan, S. Facial fractures: hippocratic management. Head Neck Surg 6:1007-1013, 1984.
- Gottleib, I. Long-standing dislocation of the jaw. J Oral Surg 10:25-32, 1952.
- Adekeye, E.O., Shamia, R.I. and Cove, P. Inverted L-shaped ramus osteotomy for the prolonged bilateral dislocation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol 41:568-577, 1976.
- Fordyce, G.L. Long-standing bilateral dislocation of the jaw. Br J Oral Surg 2:222-225, 1965.
- Hayward, J.R. Prolonged dislocation of the mandible. J Oral Surg 23:585-595, 1965.
- El-Attar, A. and Ord, R.A. Longstanding mandibular dislocations: report of a case, review of the literature. Br Dent J 160:91, 1986.
- Lewis, J.E.S. A simple technique for long-standing dislocation of the mandible. Br J Oral Surg 19:52-56, 1981.
- Mizuno, A., Fujita, A., Shimada, T. et al. Longstanding luxation of the mandible. Int J Oral Surg 9:225-230, 1980.
- Littler, B.O. The role of local anesthesia in the reduction of longstanding dislocation of the temporomandibular joint. Br J Oral Surg 18:81-85, 1980.
- Leclerc, G.C. and Girard, C. Un nouveau procédé de dutée dans le traitement chirurgical de la luxation recidivante de la machoire inferieur. Mem Acad Chir 69:457-659, 1943.
- Gosserez, M., Dautrey, R., Dornier, R. et al. Luxations temporomaxillaires et butées arthroplastiques. Rev Stomatol 65:690, 1964.
- Boudreau, R.G. and Tideman, H. Treatment of chronic mandibular dislocation. J Oral Surg 41:169-173, 1976.
- Lawlor, M.G. Recurrent dislocation of the mandible: treatment of ten cases by the Dautrey procedure. Br J Oral Surg 20:14-21, 1982.
- Iszuka T, Hidada, Y., Murakami, K.I. et al. Chronic recurrent anterior luxation of the mandible. A review of 12 patients treated by the LeClerc procedure. Int J Oral Maxillofac Surg 17:170-172, 1988.
- Srivastava, D., Rajadnya, M., Chaudhary, M.K. et al. The Dautrey procedure in recurrent dislocation: a review of 12 cases. Int J Oral Maxillofac Surg 23:229-231, 1994.
- Schultz, L.W. Report on ten years experience in treating hypermobility of the temporomandibular joint. J Oral Surg 5:202-207, 1947.
- McKelvey, L.E. Sclerosing solutions in the treatment of chronic subluxation of the temporomandibular joint. J Oral Surg 8:225-236, 1950.
- Findlay, I.A. Operation for arrest of excessive condylar movement. J Oral Surg 22:110-117, 1964.
- Howe, A.G., Kent, J.N. and Farrell, C.D. Implant of articular eminence for recurrent dislocation of TMJ. J Oral Surg 36:523-526, 1978.
- Blank, D.M., Stein, A.C., Gold, B.D. et al. Treatment of protracted temporomandibular joint dislocation with proplast-vitallium prostheses. Oral Surg Oral Med Oral Pathol 53:335-339, 1982.
- Buckley, M.J. and Terry, B.C. Use of bone plates to manage chronic mandibular dislocation: report of cases. J Oral Maxillofac Surg 46:998-1002, 1988.
- Kent, J.N. Use of bone plates to manage chronic mandibluar dislocation: report of cases. (Dyskusja). J Oral Maxillofac Surg 46:1002-1003, 1988.
- Laskin, D.M. Myotomy for the management of recurrent and protracted mandibular dislocations. 4th International Confrence on Oral Surgery, Amsterdam, Copenhagen, 1973, Munskgaard 264, 1973.
- Sindet-Petersen, S. Intraoral myotomy of the lateral pterygoid muscle for the treatment of recurrent dislocation of the manibular condyle. J Oral Maxillofac Surg 46:445, 1988.
- Blankestijn, J. and Boering, G. Myrhaug’s operation for treating recurrent dislocation of the temporomandibular joint. Cranio 3:245- 250, 1985.
- Dingman, R.O. and Moorman, W. Meniscectomy in the treatment of lesions of the temporomandibular joint. J Oral Surg 9:214-224, 1951.
- Ward, T.G. Surgery of the mandibular joint. Ann R Coll Surg Engl 28:139-152, 1961.
- Tasanen, A. and Lamberg, M.A. Closed condylotomy in the treatment of recurrent dislocation of the mandibualr condyle. Int J Oral Surg 7:1-6, 1978.
- Irby, W.B. Surgical correction of chronic dislocation of the TMJ not responsive to conservative therapy. J Oral Surg 15:307-312, 1957.
- Cherry, C.Q. and Frew, A.L. Bilateral reductions of articular eminence for chronic dislocation: review of 8 cases. J Oral Surg 35:598-600, 1977.
- Lovely, F.W. and Copeland, R.A. Reduction eminoplasty for chronic recurrent luxation of the temporomandibualr joint. J Can Dent Assoc 47:179-184, 1981.
- Helman, J., Laufer, D., Minkov, B. et al. Eminectomy as surgical treatment for chronic mandibular dislocations. Int J Oral Surg 13:486-489, 1984.
- Thexton, A. A case of Ehlers-Danlos syndrome presenting with recurrent dislocation of the TMJ. Br J Oral Surg 2:190-193, 1965.
- Vora, S.B., Feinsod, R. and Annitto, W. Temporomandibular joint dislocation mistaken as dystonia. JAMA 242:2844, 1979.
- Loh, H.S. Idiopathic oromandibular dystonia causing failure of mouth closure. Br Dent J 154:291-292, 1983.
- Gambling, D.R. and Ross, P.L.E. Temporomandibular joint subluxation on induction of anesthesia. (List) Anesth Analg 67:91-92, 1988.
![]()
Dodaj komentarz