INTRODUZIONE
La pendenza della relazione pressione-volume a fine sistole, denominata Emax da Suga e Sagawa,1 è stata considerata per la valutazione della performance contrattile in considerazione della sua sensibilità ai cambiamenti inotropici e della relativa indipendenza dal carico ventricolare. Poiché la determinazione di Emax richiede l’ottenimento di curve pressione/volume a diversi carichi, sono stati fatti tentativi per identificare un indice semplificato negli esseri umani.2 La variazione tra il rapporto pressione-volume a riposo e il picco di stress end-sistolico (ESPVR; l’indice Suga) si ottiene facilmente durante l’ecocardiografia da sforzo di routine ed è stato stabilito come un indice ragionevolmente indipendente dal carico della performance contrattile miocardica3-11 che consente una stratificazione prognostica più accurata della frazione di eiezione in pazienti senza anomalie inducibili del movimento della parete.12-15
Tuttavia, come la maggior parte degli indici, l’ESPVR non tiene conto delle dimensioni diastoliche del ventricolo sinistro. Suga et al.16 hanno riportato la dipendenza dalle dimensioni di Emax in condizioni sperimentali e da allora è stato sottolineato che gli indici di funzione ventricolare sinistra (LV) negli esseri umani dovrebbero essere normalizzati17,18 per consentire il confronto della funzione contrattile tra i pazienti. Il presente studio è stato progettato per mettere in relazione l’indice ESPVR ottenuto durante l’ecocardiografia da sforzo a riposo e il ΔESPVR (la differenza tra il picco e l’ESPVR a riposo) con il volume LV end-diastolico (LVEDV) sia nei controlli normali che nei pazienti.
METHODS
Dal gennaio 2003, 1142 pazienti sono stati sottoposti a ecocardiografia da sforzo in laboratori di ecografia da sforzo di qualità controllata.9,11,12,14,19-23 Lo studio ha rispettato la Dichiarazione di Helsinki. Il consenso informato è stato ottenuto da tutti i pazienti (o dai loro tutori) prima del test, e il protocollo dello studio è stato approvato dal comitato etico istituzionale. I dati dell’eco da sforzo sono stati raccolti e analizzati da ecocardiografi da sforzo non coinvolti nella cura del paziente. I criteri di esclusione erano una significativa cardiopatia congenita, un imaging insoddisfacente del ventricolo sinistro a riposo o durante lo stress, fibrillazione atriale o ecocardiografia da sforzo positiva. Dalla popolazione iniziale di 1142 pazienti, 118 sono stati esclusi per positività dell’ecocardiografia da sforzo, 11 per cardiopatia congenita, 18 per fibrillazione atriale e 41 per imaging ecografico insoddisfacente. Così, la popolazione dello studio ha incluso 891 pazienti, 593 (67%) uomini, 298 (33%) donne; l’età media era di 63 ± 12 anni e la frazione di eiezione media era del 47% ± 12%, con eco da sforzo negativo per criteri di movimento della parete. I dati sono stati acquisiti prospetticamente e analizzati retrospettivamente. I pazienti sono stati classificati ex-post come: normale, n = 91; cardiomiopatia dilatativa idiopatica, n = 222; malattia coronarica nota, n = 331 (cardiomiopatia ischemica dilatata, n = 102; non dilatata, n = 229); test diagnostici, n = 162, e ipertesi, n = 85.
Il gruppo normale era composto da partecipanti con funzione LV normale in condizioni basali e allo stress di picco e non stavano ricevendo terapia al momento del test. I test diagnostici consistevano in test da sforzo in pazienti con una bassa probabilità pre-test di malattia coronarica, anomalie dell’elettrocardiogramma (ECG) all’elettrocardiografia a riposo o da sforzo, e nessuna dilatazione del LV. La diagnosi di coronaropatia si basava sull’anamnesi di infarto miocardico o di rivascolarizzazione coronarica e/o sulla presenza di ≥ 1 stenosi coronarica documentata angiograficamente > 50%.
Lo stressor utilizzato (esercizio, dipiridamolo, dobutamina) è stato scelto sulla base di controindicazioni specifiche, strutture locali e preferenze del medico. La dobutamina era il fattore di stress preferito per la valutazione della vitalità.24
L’ecocardiografia bidimensionale e il monitoraggio elettrocardiografico a 12 derivazioni sono stati eseguiti in combinazione con l’esercizio in bicicletta in semisupina, o la dobutamina ad alte dosi (fino a 40μg/kg/min) o il dipiridamolo ad alte dosi (84mg/kg/min, per 6min), secondo i protocolli suggeriti dalle linee guida della European Association of Echocardiography24 . Durante la procedura, la pressione sanguigna e l’ECG sono stati registrati ogni minuto. Le immagini ecocardiografiche sono state valutate in modo semiquantitativo utilizzando un modello a 17 segmenti con scala a 4 punti del ventricolo sinistro.24 Un indice di punteggio di movimento della parete è stato derivato dividendo la somma dei punteggi dei singoli segmenti per il numero di segmenti interpretabili. La frazione di eiezione del ventricolo sinistro (LVEF) è stata valutata utilizzando il metodo Simpson biplano.25 L’ischemia è stata definita come una nuova e/o peggiore anomalia di movimento di parete preesistente indotta dallo stress o una risposta bifasica (cioè un miglioramento a bassa dose seguito da un deterioramento ad alta dose). Per selezione, tutti i pazienti avevano un’eco da sforzo negativa secondo i criteri di movimento della parete. Miglioramento dell’indice di punteggio di movimento della parete tra riposo e picco di stress indicato vitalità miocardica.26
Il volume LV end-sistolico (LVESV) e il LVEDV sono ottenuti da apicale 4-camera e 2-camera vista utilizzando il metodo biplano Simpson.12,19,25 Il LVESV e il LVEDV sono valutati a riposo e al picco di stress e normalizzato dividendolo per superficie corporea. Solo i cicli rappresentativi con visualizzazione endocardica ottimale sono misurati e la media di 3 misurazioni sono presi. Il confine endocardico è tracciato, escludendo i muscoli papillari. Il fotogramma con la più piccola cavità LV è considerato il telaio endosistolico e il telaio catturato all’onda R dell’ECG è considerato il telaio endodiastolico. La pressione endosistolica del LV (mmHg) si ottiene come pressione endosistolica del LV = 0,9 × pressione sanguigna sistolica (mmHg), una stima non invasiva della pressione endosistolica che predice accuratamente le misure dell’anello pressione-volume della pressione endosistolica.27
La ESPVR (mmHg/mL/m2) si ottiene come il rapporto tra la pressione endosistolica e la LVESV indicizzata per la superficie corporea. L’ESPVR è determinato a riposo e al picco di stress. Il ΔESPVR è calcolato come la variazione tra l’ESPVR a riposo e quella sotto sforzo. L’ESPVR a riposo, l’ESPVR al picco di sforzo e il ΔESPVR sono costruiti offline.11,12,19
Analisi statistica
L’analisi statistica è stata eseguita utilizzando SPSS 22 per Windows e comprendeva statistiche descrittive (frequenza e percentuale delle variabili categoriche e media ± deviazione standard delle variabili continue). Il test chi-quadro di Pearson con il test esatto di Fisher per le variabili categoriche e il test Mann-Whitney per le variabili continue per i confronti intergruppo sono stati eseguiti per confermare la significatività (utilizzando il metodo Monte Carlo per i piccoli confronti tra campioni). Un modo ANOVA (analisi della varianza) è stato utilizzato per confrontare le variabili continue tra i gruppi; quando l’omogeneità della varianza era assente, è stato utilizzato il test Kruskal-Wallis per campioni indipendenti non parametrici. La relazione tra l’ESPVR e l’LVEDV è stata determinata all’interno di ciascun gruppo mediante analisi di regressione lineare utilizzando il metodo dei minimi quadrati. Il confronto tra le medie è stato eseguito utilizzando il t-test. Per tutte le analisi, la significatività è stata assegnata a P
RISULTATI
Tutti gli studi sono stati eseguiti da un cardiologo esperto con esperienza documentata nell’ecocardiografia da sforzo e che ha superato le procedure di controllo della qualità della lettura dell’ecocardiografia da sforzo secondo i criteri adottati negli studi multicentrici Echo Persantine International Cooperative e Echo Dobutamine International Cooperative.26 Per selezione, le misurazioni bidimensionali dei volumi LV erano possibili in tutti i pazienti. Per selezione, nessun test è stato interrotto a causa di effetti collaterali limitanti e nessun test era positivo per anomalie regionali di movimento della parete. Sono stati inclusi i rigurgiti mitralici moderati: 89 (40%) dei 222 pazienti con cardiomiopatia dilatativa idiopatica, 47 (46%) dei 102 pazienti con cardiomiopatia dilatativa ischemica, e 6 (3%) dei 229 pazienti con cardiopatia ischemica avevano un rigurgito mitrale moderato. I 331 pazienti con cuore dilatato con o senza rigurgito mitrale moderato avevano LVEF a riposo simile (28% ± 7% vs 29% ± 9%, P = ns) e ΔESPVR (0.92 ± 2mmHg/mL/m2 vs 0.87 ± 1.6mmHg/mL/m2, P = ns).
In 60 pazienti selezionati a caso, c’era un eccellente accordo interosservatore con il metodo Bland Altman con media ± deviazione standard per LVEDV a riposo (2.3 ± 18mL; 95% intervallo di confidenza, -38 mL a 34 mL) e al picco di stress (5.8 ± 16mL; 95%CI, -38mL a 26mL), LVESV a riposo (3.6 ± 23mL; 95%CI, -48 a 41mL) e al picco di stress (0.3 ± 13mL; 95%CI, -27 a 27mL). La variabilità era più bassa per LVEDV e LVESV sia per l’eco farmacologica che per l’eco da sforzo a bassa frequenza cardiaca (
I volumi ventricolari sinistri e le variabili legate allo sforzo sono presentati separatamente per l’eco da sforzo con dipiridamolo e dobutamina nella tabella 1, tabella 2 e tabella 3. A riposo, un rapporto inverso è stato osservato per i partecipanti normali e ogni gruppo di pazienti tra l’ESPVR e il volume end-diastolico (cioè, più grande è la cavità LV, più piccolo ESPVR) (Figura 1). La pendenza dell’indice ESPVR/LVEDV (un marcatore della dipendenza dalle dimensioni del rapporto pressione/volume end-sistolico) era significativamente diversa tra la cardiomiopatia ischemica dilatata, la cardiomiopatia idiopatica dilatata e altri gruppi, poiché la pendenza era più ripida nei pazienti senza ventricolo sinistro dilatato (Figura 1, pannelli superiori). A un dato volume end-diastolico, il rapporto medio pressione end-sistolica/volume era più alto nei gruppi di pazienti non dilatati che nei gruppi di cardiomiopatia ischemica dilatata e cardiomiopatia idiopatica dilatata (Figura 1, pannelli inferiori).
Ecocardiografia da sforzo. Volumi ventricolari sinistri e variabili
| NL | Test diagnostici | HYP | CAD | DC | DCM | |
|---|---|---|---|---|---|---|
| Pazienti, no. | 32 | 45 | 15 | 44 | 18 | 18 |
| Età, y | 46 ± 16 | 58 ± 13 | 64 ± 7 | 63 ± 8 | 68 ± 8 | 66 ± 9* |
| Indice di score di wall motion | 1.00 ± 0.00 | 1.04 ± 0.21 | 1.14 ± 0.35 | 1.20 ± 0.33 | 1.97 ± 0.30 | 1.99 ± 0.03* |
| frequenza cardiaca, bpm | ||||||
| A riposo | 78 ± 13 | 73 ± 14 | 75 ± 17 | 68 ± 13 | 77 ± 11 | 75 ± 13* |
| Stress di picco | 142 ± 16 | 127 ± 22 | 114 ± 15 | 114 ± 18 | 114 ± 13 | 113 ± 21* |
| LVEF, % | ||||||
| A riposo | 62 ± 5 | 59 ± 10 | 54 ± 11 | 57 ± 9 | 33 ± 6 | 31 ± 7* |
| Stress di picco | 73 ± 8 | 68 ± 11 | 65 ± 9 | 61 ± 11 | 33 ± 11 | 38 ± 10* |
| LVESVI, mL/m2 | ||||||
| Rest | 17 ± 6 | 22 ± 10 | 27 ± 12 | 23 ± 10 | 64 ± 28 | 72 ± 29* |
| Stress di picco | 11 ± 3 | 16 ± 8 | 16 ± 7 | 20 ± 11 | 57 ± 25 | 63 ± 31* |
| LVEDVI, mL/m2 | ||||||
| Rest | 46 ± 12 | 52 ± 18 | 56 ± 16 | 51 ± 16 | 95 ± 34 | 103 ± 34* |
| Stress di picco | 42 ± 10 | 47 ± 14 | 45 ± 11 | 48 ± 16 | 85 ± 27 | 98 ± 37* |
| Fine-pressione sistolica (mmHg) | ||||||
| Rest | 116 ± 14 | 119 ± 19 | 138 ± 20 | 118 ± 15 | 106 ± 22 | 107 ± 16* |
| Stress di picco | 182 ± 23 | 171 ± 25 | 181 ± 27 | 169 ± 19 | 133 ± 28 | 124 ± 22* |
| Indice ESPVR, mmHg/mL/m2 | ||||||
| Rest | 7.58 ± 3.26 | 7.20 ± 5.13 | 6.59 ± 4.59 | 6.27 ± 3.24 | 2.00 ± 0.96 | 1.68 ± 0.70* |
| Stress di picco | 18,51 ± 6,59 | 14,77 ± 9,52 | 13,37 ± 5,97 | 11.83 ± 8,81 | 2,72 ± 1,15 | 2,46 ± 1,40* |
| Δindice ESPVR, mmHg/mL/m2 | 10.93 ± 4.56 | 7.56 ± 6.57 | 6.78 ± 3.20 | 5.56 ± 6.35 | 0.72 ± 0.43 | 0.78 ± 0.78* |
ΔESPVR, variazione tra l’ESPVR a riposo e sotto sforzo; CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatativa idiopatica; ESPVR, relazione pressione-volume end-sistolico; HYP, partecipanti ipertesi; LVEDVI, indice di volume end-diastolico ventricolare sinistro; LVEF, frazione di eiezione ventricolare sinistra; LVESVI, indice di volume end-sistolico ventricolare sinistro; NL, partecipanti normali.
Se non diversamente indicato, i dati sono espressi come media ± deviazione standard.
P
Ecocardiografia da sforzo con piridamolo. Volumi ventricolari sinistri e variabili legate allo stress
| NL | Test diagnostici | HYP | CAD | DCM | |
|---|---|---|---|---|---|
| Pazienti, no. | 33 | 104 | 59 | 140 | 146 |
| Età, y | 62 ± 12 | 63 ± 11 | 67 ± 12 | 67 ± 10 | 58 ± 12* |
| Indice di score di wall motion | 1.00 ± 0.00 | 1.01 ± 0.08 | 1.00 ± 0.00 | 1.11 ± 0.23 | 2.30 ± 0.34* |
| frequenza cardiaca, bpm | |||||
| A riposo | 71 ± 12 | 70 ± 13 | 71 ± 12 | 67 ± 12 | 76 ± 17* |
| Stress di picco | 99 ± 19 | 90 ± 14 | 87 ± 16 | 85 ± 15 | 90 ± 17* |
| LVEF, % | |||||
| A riposo | 59 ± 5 | 61 ± 7 | 60 ± 5 | 59 ± 9 | 28 ± 10* |
| Stress di picco | 70 ± 7 | 70 ± 9 | 68 ± 8 | 63 ± 10 | 34 ± 13* |
| LVESVI, mL/m2 | |||||
| A riposo | 19 ± 4 | 19 ± 6 | 22 ± 7 | 22 ± 9 | 65 ± 30* |
| Stress di picco | 12 ± 5 | 15 ± 7 | 18 ± 7 | 20 ± 9 | 56 ± 27* |
| LVEDVI, mL/m2 | |||||
| Rest | 46 ± 10 | 49 ± 12 | 57 ± 14 | 54 ± 16 | 91 ± 39* |
| Stress di picco | 42 ± 12 | 49 ± 13 | 56 ± 12 | 53 ± 15 | 85 ± 36* |
| End-pressione sistolica, mmHg | |||||
| A riposo | 126 ± 20 | 122 ± 19 | 134 ± 19 | 128 ± 18 | 119 ± 17* |
| Stress di picco | 114 ± 17 | 114 ± 19 | 117 ± 19 | 114 ± 21 | 106 ± 17* |
| Indice ESPVR, mmHg/mL/m2 | |||||
| Rest | 6.94 ± 1.53 | 7.06 ± 2.75 | 6.45 ± 2.26 | 6.72 ± 3.11 | 2.07 ± 1.08* |
| Stress di picco | 10.34 ± 3.41 | 9.24 ± 4.59 | 7.51 ± 3.50 | 6,62 ± 2,82 | 2,42 ± 1,40* |
| Δindice ESPVR, mmHg/mL/m2 | 3.40 ± 2.75 | 2.17 ± 2.94 | 1.06 ± 2.49 | -0.10 ± 2.39 | 0.35 ± 0.62* |
ΔESPVR, variazione tra l’ESPVR a riposo e sotto sforzo; CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatativa idiopatica; ESPVR, relazione pressione-volume end-sistolico; HYP, partecipanti ipertesi; LVEDVI, indice di volume end-diastolico ventricolare sinistro; LVEF, frazione di eiezione ventricolare sinistra; LVESVI, indice di volume end-sistolico ventricolare sinistro; NL, partecipanti normali.
Se non diversamente indicato, i dati sono espressi come media ± deviazione standard.
P
Ecocardiografia da sforzo con obutamina. Volumi del ventricolo sinistro e variabili correlate allo stress
| NL | Test diagnostici | HYP | CAD | DC | DCM | |
|---|---|---|---|---|---|---|
| Pazienti, no. | 26 | 13 | 11 | 45 | 84 | 58 |
| Età, y | 60 ± 11 | 70 ± 10 | 69 ± 8 | 66 ± 10 | 67 ± 9 | 65 ± 10* |
| Wall motion score index | 1.00 ± 0.00 | 1.11 ± 0.26 | 1.29 ± 0.41 | 1.31 ± 0.39 | 2.32 ± 0.35 | 2.14 ± 0.34* |
| frequenza cardiaca, bpm | ||||||
| A riposo | 60 ± 5 | 65 ± 7 | 68 ± 19 | 65 ± 9 | 72 ± 14 | 7641 ± 15* |
| Stress di picco | 155 ± 15 | 126 ± 17 | 142 ± 21 | 133 ± 15 | 109 ± 22 | 117 ± 18* |
| LVEF, % | ||||||
| A riposo | 60 ± 6 | 57 ± 9 | 55 ± 9 | 54 ± 9 | 28 ± 6 | 30 ± 7* |
| Stress di picco | 71 ± 6 | 67 ± 9 | 64 ± 7 | 63 ± 10 | 40 ± 13 | 42 ± 15* |
| LVESVI, mL/m2 | ||||||
| Rest | 18 ± 5 | 23 ± 9 | 30 ± 13 | 28 ± 12 | 73 ± 26 | 71 ± 29* |
| Stress di picco | 10 ± 3 | 16 ± 8 | 19 ± 9 | 21 ± 12 | 57 ± 29 | 55 ± 32* |
| LVEDVI, mL/m2 | ||||||
| Rest | 45 ± 11 | 53 ± 16 | 65 ± 27 | 60 ± 18 | 99 ± 30 | 100 ± 36* |
| Stress di picco | 36 ± 9 | 47 ± 15 | 51 ± 19 | 55 ± 20 | 91 ± 33 | 90 ± 35* |
| Fine-pressione sistolica, mmHg | ||||||
| A riposo | 108 ± 7 | 113 ± 14 | 125 ± 16 | 115 ± 14 | 104 ± 17 | 101 ± 22* |
| Stress di picco | 154 ± 10 | 133 ± 26 | 155 ± 18 | 145 ± 30 | 120 ± 24 | 117 ± 25* |
| Indice ESPVR, mmHg/mL/m2 | ||||||
| Rest | 6.61 ± 2.17 | 5.71 ± 2.59 | 5.05 ± 2.39 | 4.76 ± 2.03 | 1.62 ± 0.67 | 1.70 ± 0.86* |
| Stress di picco | 16,72 ± 6,41 | 10,39 ± 5,81 | 10,32 ± 5,70 | 8.92 ± 4,45 | 2,94 ± 2,60 | 3,41 ± 3,50* |
| Δindice ESPVR, mmHg/mL/m2 | 10.12 ± 5.05 | 4.67 ± 4.29 | 5.27 ± 4.69 | 4.16 ± 2.91 | 1.32 ± 2.17 | 1.71 ± 2.86* |
ΔESPVR, variazione tra l’ESPVR a riposo e sotto sforzo; CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatativa idiopatica; ESPVR, relazione pressione-volume end-sistolico; HYP, partecipanti ipertesi; LVEDVI, indice di volume end-diastolico ventricolare sinistro; LVEF, frazione di eiezione ventricolare sinistra; LVESVI, indice di volume end-sistolico ventricolare sinistro; NL, partecipanti normali.
Non diversamente indicato, i dati sono espressi come media ± deviazione standard.
P
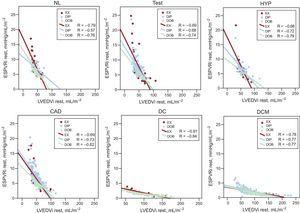
Relazioni tra ESPVRi e LVEDVi a riposo. Le relazioni tra LVEDVi e ESPVRi sono presentate separatamente per i pazienti programmati per EX (simboli rossi), DIP (simboli blu) e DOB (simboli verdi). Per ogni gruppo di pazienti sono rappresentati i valori di regressione lineare. CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatata idiopatica; DIP, eco da sforzo dipiridamolo; DOB, eco da sforzo dobutamina; ESPVRi, indice di relazione pressione-volume end-sistolico; EX, eco da sforzo; HYP, partecipanti ipertesi; LVEDVi, indice di volume end-diastolico ventricolare sinistro; NL, partecipanti normali; Test, pazienti con test diagnostico.
Nella popolazione generale, una relazione inversa tra ESPVR e LVEDV era presente a riposo (r2 = 0,69, P 2
= 0,56, P 2 = 0,13). Il valore ΔESPVR era più alto per gli individui normali o quasi normali o ipertesi ed era più basso per i pazienti con cardiomiopatia dilatativa ischemica o non ischemica. I valori assoluti di ΔESPVR erano più alti per l’esercizio e la dobutamina che per il dipiridamolo. Al picco di stress, come al basale, un rapporto inverso è stato osservato per gli individui normali e ogni gruppo di pazienti tra l’ESPVR e il volume end-diastolico (vale a dire, più grande è la cavità LV, minore è il rapporto pressione end-sistolica/volume) sia per lo sforzo di esercizio, lo stress dipiridamolo, e gruppi di stress dobutamina.
La dipendenza del volume end-diastolico del ESPVR scomparso e/o significativamente diminuito vs riposo quando abbiamo considerato il ΔESPVR (Tabella 4). Le relazioni tra il LVEDV e il ΔESPVR sono presentate separatamente per i gruppi di esercizio, dipiridamolo e dobutamina stress eco (Figura 2, simboli di colore), e per i partecipanti normali e pazienti all’interno del gruppo di stress (Figura 2, pannelli superiore e inferiore).
Dipendenza dalle dimensioni della relazione pressione endosistolica-volume a riposo e durante lo stress
| Pazienti, n | Dipendenza di ESPVR da LVEDV | ΔESPVR da LVEDV | Correlazione ridotta di ΔESPVR | Nessuna correlazione di ΔESPVR | Da negativa a positiva | ||||
|---|---|---|---|---|---|---|---|---|---|
| r | P (2 code) | r | P (2 code) | ||||||
| NL | |||||||||
| EX | 32 | -0.785a | -0.240 | .187 | + | ||||
| DIP | 33 | -0.565a | .001 | -0.309 | .080 | + | |||
| DOB | 26 | -0.756a | -0.418b | .034 | + | ||||
| Test | |||||||||
| EX | 45 | -0.688a | -0.224 | .139 | + | ||||
| DIP | 104 | -0.675a | -0.365a | + | |||||
| DOB | 13 | -0.741a | .004 | -0.351 | .240 | + | |||
| HYP | |||||||||
| EX | 15 | -0.681a | .005 | -0.142 | .615 | + | |||
| DIP | 59 | -0.715a | -0.192 | .145 | + | ||||
| DOB | 11 | -0.792a | .004 | 0.095 | .781 | + | + | ||
| CAD | |||||||||
| EX | 44 | -0.691a | -0.481a | .001 | + | ||||
| DIP | 140 | -0.726a | 0.258a | .002 | + | + | |||
| DOB | 45 | -0.821a | -0.577a | + | |||||
| DC | |||||||||
| EX | 17 | -0.913a | -0.310 | .226 | + | ||||
| DIP | – | ||||||||
| DOB | 84 | -0.840a | -0.435a | + | |||||
| DCM | |||||||||
| EX | 18 | -0.783a | -0.602a | .008 | + | ||||
| DIP | 146 | -0.768a | -0.191b | .021 | + | ||||
| DOB | 58 | -0.771a | -0.464a | + | |||||
ΔESPVR, variazione tra ESPVR a riposo e picco da sforzo; CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatativa idiopatica; DIP, dipyridamole stress echo; DOB, dobutamine stress echo; ESPVR, end-systolic pressure-volume relation; EX, exercise stress echo; HYP, hypertensive participants; LVEDV, left ventricular end-diastolic volume; NL, normal participants; Test, diagnostic tests.
P
P
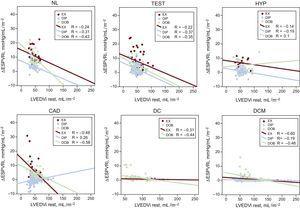
Relazioni tra ΔESPVRi e LVEDVi. Per ogni gruppo di pazienti sono rappresentati i valori della regressione lineare. Le relazioni tra LVEDVi e ΔESPVRi sono presentate separatamente per i pazienti sottoposti a EX (simboli rossi), DIP (simboli blu) e DOB (simboli verdi). ΔESPVRi, indice di relazione pressione-volume endosistolico cambia con lo stress; CAD, malattia coronarica; DC, cardiomiopatia ischemica dilatata; DCM, cardiomiopatia dilatata idiopatica; DIP, dipyridamole stress echo; DOB, dobutamine stress echo; EX, exercise stress echo; HYP, hypertensives; LVEDVi, left ventricular end-diastolic volume index at rest; NL, normals; Test, diagnostic test patients.
DISCUSSIONE
Il rapporto tra pressione endodistolica e volume endodistolico (l’indice Suga) a frequenze cardiache crescenti si ottiene facilmente durante l’ecocardiografia da sforzo di routine ed è stato stabilito come un indice ragionevolmente indipendente dal carico delle prestazioni contrattili del miocardio.3-Tuttavia, come la maggior parte degli indici, questo rapporto non tiene conto delle dimensioni diastoliche del ventricolo sinistro.
Rapporto pressione-volume endosistolico e rapporto volume end-diastolico a riposo
Il rapporto pressione/volume endosistolico è attualmente riconosciuto come un indice relativamente indipendente dal carico della prestazione contrattile del miocardio, ma la sua dipendenza dalle dimensioni ventricolari può limitare il suo valore per i confronti tra pazienti. Foult et al.28 hanno fornito la prova che lo stress end-sistolico / rapporto volume è altamente dipendente dalle dimensioni della camera LV negli esseri umani e che questa dipendenza differisce a seconda della natura della malattia miocardica sottostante. I nostri risultati dimostrano una relazione lineare inversa tra la pressione end-sistolica / rapporto volume e il LVEDV in pazienti con un ventricolo sinistro normale e in pazienti con cuori malati. La gamma di variazione del rapporto pressione/volume endosistolico era tale che 2 pazienti il cui valore del volume end-diastolico differiva del 50% avrebbero avuto una differenza del ≈ 30% nel rapporto pressione/volume endosistolico. Questo rapporto si verifica probabilmente perché, mentre la pressione aortica è relativamente costante, un ventricolo più grande avrebbe un volume endosistolico maggiore. Pertanto, il rapporto pressione endosistolica/volume sarà inferiore in un grande ventricolo che in un cuore più piccolo, anche se le prestazioni contrattile può essere presunto lo stesso. Questi risultati concordano con i dati precedenti29 che mostrano che il ventricolo normale di un bambino ha una maggiore pendenza del rapporto pressione-volume alla fine della sistole che fa il ventricolo normale di un adulto. Pertanto, il confronto dello stato inotropo del ventricolo in pazienti con diverse malattie per mezzo del rapporto pressione end-sistolica/volume a riposo e probabilmente al picco di stress è influenzato dalla dipendenza di questo indice dalle dimensioni della camera. Anche se questa dipendenza è stata suggerita in rapporti precedenti,16-18 non è stata confermata in un gran numero di pazienti. Il presente studio ha incluso una grande serie di pazienti con un ventricolo normale, così come i pazienti con vari tipi di ipertrofia ventricolare o dilatazione, o entrambi, e quindi fornisce dati che possono risolvere il problema nella valutazione clinica della funzione LV.
Rapporto pressione-volume end-sistolico e rapporto volume end-diastolico al picco di stress
I dati di questo studio hanno dimostrato che al picco di stress (come a riposo) il rapporto pressione/volume end-sistolico era influenzato dalla dipendenza di questo indice dalle dimensioni della camera, soprattutto nei pazienti con cardiomiopatia ischemica dilatativa o idiopatica o entrambe. Una relazione inversa tra l’ESPVR e il LVEDV è stata trovata in pazienti con un ventricolo sinistro normale e in pazienti con un cuore dilatato.28 La dipendenza dalle dimensioni dell’ESPVR ha portato a diverse “normalizzazioni”; tuttavia, nei rapporti precedenti questi tentativi non hanno avuto successo, e gli indici normalizzati erano ancora dipendenti dalle dimensioni ventricolari.
End-systolic Pressure-volume Ratio Changes With Stress and Independence From the Left Ventricular End-diastolic Volume
La dipendenza dal volume end-diastolico dell’ESPVR è scomparsa e/o era significativamente inferiore quando abbiamo considerato il ΔESPVR. La correlazione di Pearson e i significati per gli individui normali e i pazienti nel gruppo di stress sono mostrati nella tabella 4. Di conseguenza, il ΔESPVR, invece di riposo o il valore di picco ESPVR, mostra poca sensibilità sulle condizioni di carico, ma anche poca dipendenza dalle dimensioni del ventricolo.12,19,22 Il ΔESPVR è più fortemente legato con la risposta emodinamica di picco e la funzione sistolica da sforzo, entrambi i quali sono determinanti clinici centrali della contrattilità del LV e della riserva contrattile.30,31 Questi dati sottolineano l’indipendenza delle dimensioni del ΔESPVR rispetto al riposo o al valore ESPVR di picco e la sua conseguenza per le valutazioni comparative dei pazienti.
Dieci anni fa, il ΔESPVR è stato introdotto nel laboratorio di eco da sforzo come misura dei cambiamenti della contrattilità dipendenti dalla frequenza cardiaca, associati o meno alla stimolazione adrenergica.10,12,19 La fattibilità e la riproducibilità delle misurazioni è stata costantemente riportata come molto alta in tutti gli studi, con tutte le forme di stress, e in diverse popolazioni di pazienti – dalla cardiomiopatia dilatativa ischemica o idiopatica alla grave insufficienza mitralica.7,8,12,23
Anche se l’impatto clinico e scientifico dell’eco da sforzo si basa, per molte buone ragioni, sui meriti delle anomalie regionali di movimento della parete rispetto agli indici globali insensibili della funzione del LV come la LVEF, l’approccio ΔESPVR, semplice e attraente, ha suscitato nuovo interesse per le informazioni presenti nell’intero ventricolo sinistro che sono assenti nella funzione regionale.15 A differenza della LVEF, la riserva di elastanza del LV è indipendente dal postcarico e – come dimostra lo studio attuale – dalle dimensioni diastoliche del LV, ed è più utile della riserva della frazione di eiezione per la stratificazione diagnostica e prognostica, con diversi fattori di stress.10-12,19,20
Limitazioni
La valutazione non invasiva della ESPVR si basa sull’equazione: ESPVR = (pressione end-sistolica / indice di volume end-sistolico – V0) e presuppone che V0 (il volume teorico quando non si genera pressione) sia trascurabile rispetto al volume end-sistolico. Chen et al.32 hanno trovato che il calcolo della pressione endosistolica da 0,9 × pressione sanguigna sistolica brachiale ragionevolmente approssimato la pressione endosistolica misurata invasivamente: il coefficiente di correlazione tra le 2 variabili era 0,75, e la linea di regressione aveva una pendenza di 1,01 (P
La formula utilizzata per stimare non invasivamente pressione endosistolica (0,9 × pressione sanguigna sistolica) non è stato convalidato durante l’esercizio. A questo proposito, le metodologie che utilizzano la tonometria ad applanazione radiale possono essere di aiuto in quanto consentono stime non invasive e accurate della pressione arteriosa sistolica centrale a riposo e durante l’esercizio, almeno in posizione supina e a basse intensità di esercizio.33 Le misurazioni della pressione arteriosa sono più semplici e più accurate durante l’ecocardiografia da sforzo farmacologica (dipiridamolo o dobutamina) in quanto non possono verificarsi artefatti legati al movimento.24 Inoltre, la misurazione dei volumi è più semplice durante l’ecocardiografia da sforzo farmacologica, con il paziente sdraiato sul lato sinistro, per una visualizzazione ottimale delle strutture cardiache, soprattutto durante l’eco da sforzo con dipiridamolo, a causa dei bassi valori di frequenza cardiaca al picco di stress. I volumi sono stati valutati mediante ecocardiografia bidimensionale. Le misurazioni sarebbero state più accurate e riproducibili con l’ecocardiografia tridimensionale in tempo reale, che è certamente fattibile e può essere applicata alla valutazione dell’elastanza LV e arteriosa nel laboratorio ecografico. Tuttavia, abbiamo analizzato retrospettivamente i pazienti studiati per indicazioni cliniche in laboratori di ecocardiografia da sforzo ad alto volume, e in questo contesto del mondo reale, nell’arco di tempo considerato,26 non c’era posto per l’uso di tecnologie complesse, costose e a quel tempo tecnicamente impegnative come l’ecocardiografia tridimensionale in tempo reale. La variabilità delle misurazioni era bassa al basale e durante lo stress, ma a causa del disegno dello studio, non è stato possibile valutare la variabilità inter-acquisizione, che è anche importante.
CONCLUSIONI
Questi dati sottolineano l’indipendenza delle dimensioni del ΔESPVR e le sue conseguenze per una valutazione comparativa di un gran numero di pazienti con diverse malattie. Il LVEDV non influenza i cambiamenti a riposo dell’ESPVR in ventricoli sinistri normali o anormali durante lo stress fisico o farmacologico.
CONFLITTI DI INTERESSE
Nessuno dichiarato.
- –
A partire dal 2003, la relazione pressione-volume è stata introdotta nel laboratorio di eco-stress utilizzando l’ESPVR a frequenze cardiache crescenti.
- –
Il ΔESPVR si ottiene facilmente durante l’ecocardiografia da sforzo di routine ed è stato stabilito come un indice indipendente dal postcarico della contrattilità del LV.
- –
Diversi articoli sottoposti a revisione tra pari hanno dimostrato l’utilità clinica della ΔESPVR per diagnosticare la disfunzione contrattile latente in cuori apparentemente normali e la riserva contrattile residua nella cardiomiopatia dilatativa idiopatica e ischemica.
- –
La stratificazione prognostica dei pazienti era migliore con la ΔESPVR, oltre la valutazione LVEF standard. Non è chiaro se il ΔESPVR dipenda dal volume end-diastolico.
Che cosa aggiunge questo studio?
- –
Questo studio dimostra l’indipendenza del ΔESPVR del LV dalla dimensione del LVEDV.
- –
Questo è un concetto importante dal punto di vista fisiopatologico, che abbiamo testato con stressor da sforzo, dobutamina e dipiridamolo in tutte le popolazioni di pazienti (dalla funzione normale del LV alla cardiomiopatia dilatativa).
- –
Con queste informazioni, abbiamo una solida piattaforma fisiopatologica per studiare la riserva di elastanza LV con tutti e 3 gli stress in diverse popolazioni di pazienti.
- –
A differenza della LVEF, la riserva di elastanza del LV (ΔESPVR) è indipendente dal postcarico e – come dimostra lo studio attuale – dalle dimensioni diastoliche del LV.
Lascia un commento