Marco F. Caminiti, B.Sc., DDS
Simon Weinberg, DDS, FRCD(C)
Anche se la gestione delle lussazioni acute dell’articolazione temporomandibolare (ATM) non è cambiata significativamente negli ultimi anni, le lussazioni croniche continuano ad essere trattate con una varietà di metodi. I casi di lunga durata sono i più difficili e frustranti da gestire. Questo articolo riporta quattro casi che dimostrano i segni e i sintomi associati ad alcune forme di lussazioni croniche dell’ATM e le difficoltà incontrate nella gestione di alcune di queste condizioni. Viene proposto un algoritmo basato su una revisione critica della letteratura per la gestione delle condizioni acute e croniche dell’ATM, e vengono fatte raccomandazioni su come eliminare o ridurre la loro ricorrenza.
Introduzione | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Gestione non chirurgica delle lussazioni mandibolari | Gestione chirurgica | Chirurgia che limita il percorso condilare | Tecniche chirurgiche che migliorano il percorso condilare | Lussazione mandibolare: Fattori eziologici | Sommario | Ringraziamenti | Riferimenti ]
Introduzione
C’è una certa confusione sul significato dei termini sublussazione e lussazione, o vera dislocazione. Una sublussazione è una dislocazione incompleta e autoriducente di un’articolazione in cui il paziente è in grado di chiudere la bocca senza assistenza.1-4 Sublussazione abituale è un altro termine frequentemente usato. Descrive una condizione spesso dolorosa che colpisce le articolazioni normali, in cui il condilo può essere spostato anteriormente all’eminenza articolare dell’osso temporale. Questa condizione è anche autoriduttiva.5,6 Quando queste sublussazioni sono asintomatiche, dovrebbero essere considerate come varianti della normalità.7
Una vera lussazione (o lussazione) è una condizione in cui un’articolazione è spostata dalle sue articolazioni e richiede la manipolazione di un altro individuo per tornare alla sua posizione normale. La manipolazione manuale (chiusa) o chirurgica (aperta) può essere necessaria per ridurre il condilo dislocato. Queste lussazioni dell’articolazione temporomandibolare (ATM) possono essere ulteriormente suddivise in condizioni acute e lussazioni croniche ricorrenti o croniche persistenti.
Sublussazione e lussazione possono essere indistinguibili radiograficamente. Nei casi classici, la posizione condilare è anteriore all’eminenza articolare quando la bocca è aperta. Questa osservazione radiografica viene talvolta definita elapsio prearticolare, un termine usato per descrivere una sublussazione ostruita e indolore che alla fine si riduce a una normale relazione condilo-fossa.3,6,8
Gli studi dimostrano che il range di movimento dei condili è variabile e non necessariamente limitato ai confini della fossa. Ricketts ha trovato che il 65% dei pazienti normali erano in grado di sublussare i loro condili.9 Un altro studio su 100 pazienti normali ha notato che l’85,3% dei loro condili erano all’altezza dell’eminenza o anteriori ad essa quando la bocca era aperta a 35 mm.10 Una differenza significativa in alcune misure cefalometriche così come eccessivi movimenti sagittali condilari sono stati visti quando i cefalogrammi sono stati valutati sia nei controlli normali che nei pazienti con sublussazione.11 È stato dimostrato che l’altezza dell’eminenza è maggiore nelle articolazioni sublussate o dislocate rispetto ai controlli normali.12
Dalla letteratura emerge chiaramente che non esiste un metodo standard per valutare o trattare queste condizioni dell’ATM. Ciò è probabilmente dovuto alle alte percentuali di successo raggiunte nella gestione delle condizioni acute e alla rarità delle condizioni croniche.
Questo articolo descrive quattro casi di dislocazione cronica dell’ATM e propone un algoritmo per la gestione di queste condizioni fastidiose.
![]()
Caso 1
Una donna di 73 anni è stata inviata dal suo dentista per indagare sul suo morso anomalo. Secondo il suo interprete, la malocclusione era presente da 10 anni e l’aveva resa incapace di masticare correttamente. La donna era piccola e fragile. L’esame clinico ha rivelato che portava delle protesi mascellari e mandibolari complete, che erano maloccluse in morso incrociato posteriore con conseguente asimmetria facciale moderata. L’esame radiografico panoramico ha mostrato una dislocazione completa dell’ATM destra (Fig. 1).
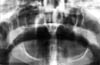
Clicca per vedere l’immagine ingrandita
Fig 1: Radiografia panoramica di un condilo destro lussato da 10 anni.
Il paziente è stato ricoverato in ospedale, dove la riduzione chiusa è stata tentata senza successo in anestesia generale. L’ATM destra è stata quindi esposta alla visione diretta utilizzando un approccio tradizionale pre-auricolare. Si è osservato che il condilo mandibolare aveva sviluppato una pseudoarticolazione anteriore all’eminenza articolare dell’osso temporale, che era avvolta da un denso tessuto connettivo fibroso. Il tessuto fibroso è stato asportato, la pseudoarticolazione disinserita, e il condilo è stato ridotto alla sua posizione normale nella fossa glenoidea. A causa delle condizioni di fragilità del paziente, non fu applicata la fissazione maxillomandibolare (MMF) e fu posizionato un bendaggio di sostegno della mascella. Quando il paziente fu visto la mattina seguente, la lussazione si era ripresentata. Il paziente ha rifiutato ulteriori trattamenti.
![]()
Caso 2
Una ragazza di 16 anni è inciampata e caduta durante una partita di basket, colpendo il lato sinistro del viso contro la panchina della squadra. Nonostante l’asimmetria facciale immediata (Fig. 2) e il morso anormale che seguì, la diagnosi di una lussazione non fu fatta per due anni. Questa è stata successivamente confermata con una radiografia panoramica (Fig. 3).

Clicca per vedere l’immagine ingrandita
Fig 2: Fotografia del paziente del caso 2, che dimostra l’asimmetria facciale prodotta dalla lussazione dell’ATM sinistra.
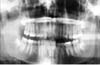
Clicca per vedere l’immagine più grande
Fig 3: Radiografia panoramica di una ragazza di 16 anni due anni dopo la lussazione del condilo sinistro (caso 2).
A causa della natura cronica di questa lussazione, si è ritenuto che la riduzione chiusa sarebbe probabilmente fallita. Sono stati quindi fatti i preparativi per una riduzione aperta attraverso un approccio preauricolare. Tuttavia, dopo l’induzione dell’anestesia generale e il rilassamento muscolare profondo, la mandibola è stata prontamente ridotta mediante manipolazione chiusa e le mascelle sono state immobilizzate con MMF in occlusione centrica per 14 giorni. All’esame di follow-up di due mesi, la condizione non si era ripresentata.
![]()
Caso 3
La sublussazione cronica ricorrente dell’ATM destra è stata confermata dalla radiografia panoramica (Fig. 4) in una donna di 77 anni con una storia di cinque anni di questa condizione. Il condilo destro assumeva una posizione anteriore all’eminenza articolare ogni volta che la paziente apriva la bocca e rimaneva in questa posizione a meno che la paziente non “dimenasse” e/o manipolasse la mandibola per ottenere la chiusura. Presumibilmente, l’insorgenza della condizione è stata spontanea. Non c’era una storia rilevante di fattori precipitanti come un trauma o il consumo di farmaci con effetti extrapiramidali.
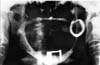
Clicca per vedere l’immagine ingrandita
Fig 4: Radiografia panoramica di una donna di 77 anni con una storia di cinque anni di lussazione dell’ATM destra.
Il piano di trattamento presentato alla paziente comprendeva la riduzione chiusa con MMF per 14-21 giorni. Se questo si fosse rivelato infruttuoso, sarebbe stata effettuata una riduzione aperta con eminectomia e MMF. La paziente ha rifiutato qualsiasi opzione di trattamento non chirurgico o chirurgico, e non è stata più vista dal suo appuntamento iniziale.
![]()
Caso 4
Una donna di 45 anni che era caduta quattro mesi prima non era in grado di chiudere la bocca dopo l’incidente. Era stata sottoposta a diversi tentativi infruttuosi di ridurre la sua lussazione. La sua storia medica passata era irrilevante.
All’esame, è stato osservato un morso aperto anteriore di 24 mm e un range limitato di movimento mandibolare. Il paziente era parzialmente edentulo. C’era una notevole depressione preauricolare nella regione di entrambe le fosse articolari temporomandibolari. La radiografia panoramica ha rivelato una dislocazione bilaterale dell’ATM. Le radiografie transcraniche sono state utilizzate per dimostrare il grado di dislocazione (Figg. 5a, b).
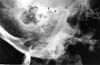
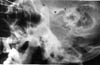
Clicca su una delle due immagini per vedere le singole immagini più grandi
Figg. 5: Radiografie transcraniche di una donna di 45 anni con una storia di quattro mesi di lussazione mandibolare (caso 4). L’ATM sinistra e quella destra sono gravemente dislocate (c: condilo, e: eminenza, f: fossa).
Il tentativo iniziale di riduzione manuale non ha avuto successo. Di conseguenza, l’anestetico locale è stato iniettato in un’articolazione, intorno alla capsula e nelle inserzioni dei muscoli pterigoideo laterale, temporale e massetere. La riduzione manuale è stata tentata di nuovo, ma non ha avuto successo. Il lato controlaterale fu quindi anestetizzato, ma ulteriori tentativi di riduzione non ebbero successo. Il paziente fu quindi sedato con demerol e diazepam, ma la riduzione non fu ancora ottenuta. In anestesia generale con rilassamento muscolare profondo, ulteriori tentativi di riduzione chiusa con notevole forza furono intrapresi senza successo. Infine, l’ATM destra fu esplorata chirurgicamente attraverso un’incisione preauricolare, e la fossa glenoidea, l’arco zigomatico e la fossa temporale furono esposti. Utilizzando ganci ossei ed elevatori di Bristow, seguiti da eminectomia e sbrigliamento della fossa, sono stati fatti tentativi infruttuosi di torcere il condilo in posizione. Il lato sinistro fu quindi affrontato in una sequenza simile. Infine, sono state posizionate delle barre per archi e, con una combinazione di trazione maxillomandibolare e manipolazione bilaterale con ganci ed elevatori, i condili sono stati ridotti nella loro posizione normale. Il MMF è stato mantenuto per cinque settimane e all’esame di follow-up di un anno il paziente era privo di sintomi.
![]()
Gestione non chirurgica delle lussazioni mandibolari
Le lussazioni dell’ATM si verificano frequentemente come risultato di procedure dentali protratte, colpi o traumi alla mandibola, broncoscopia,13 procedure anestetiche,14,15 sbadigli,16-188 e condizioni psichiatriche o indotte da farmaci19-21.22 Il miglior trattamento è la riduzione immediata ed efficace. Tentativi prolungati e multipli rendono più difficili ulteriori riduzioni manuali, poiché il paziente prova più dolore e si verifica un ulteriore spasmo muscolare. Ippocrate descrisse per la prima volta la riduzione manuale nel quarto secolo a.C.23 Ambroise Pare (1633) descrisse l’uso di un oggetto che avrebbe agito come un cuneo nelle regioni molari mentre il mento veniva sollevato. In questo modo, i condili vengono sollevati dalla loro posizione bloccata.4 L’approccio alla lussazione acuta è delineato nella Tabella I.
Le lussazioni croniche o di lunga durata che persistono da più di un mese sono difficili da ridurre manualmente. In uno studio di revisione, Gottlieb24 ha trovato che solo tre dei 24 casi di lunga durata sono stati ridotti con successo dalla manipolazione manuale. Un’altra revisione dal 1949 al 1976 ha riportato che quattro casi su 24 di lussazioni di lunga durata sono stati ridotti manualmente con successo.25 La riduzione manuale usando il metodo ippocratico e un bavaglio alla bocca, inserito tra i molari in anestesia generale, ha dimostrato di avere successo.26 È stata anche descritta la riduzione manuale di lussazioni prolungate, fino a 16 mesi.27 Un caso ha coinvolto il passaggio di un filo attraverso l’aspetto inferiore della mandibola per aiutare la distrazione posteriore.
Una varietà di tecniche chirurgiche conservative sono state descritte per ridurre le lussazioni, compreso l’uso di un gancio osseo passato sopra la tacca sigmoidea4 o inserito in fori di fresa posti agli angoli.28 Un elevatore di Bristow posto attraverso un’incisione temporale può essere usato per applicare una pressione posteriore all’aspetto anteriore del condilo, che può costringerlo a muoversi posteriormente.29 Un approccio unico è stato riportato da Rao, che ha ridotto una lussazione mandibolare cronica usando archi e bite splint posteriori con un forte cablaggio anteriore e un vettore di Classe III per i fili posteriori.16 La trazione mandibolare anteriore e inferiore applicata con un gancio nella tacca sigmoidea è stata descritta nella letteratura giapponese.30
Adekeye25 ha esaminato 24 pazienti con lussazioni di lunga durata da uno a 120 mesi. Quattro sono stati ridotti manualmente, nove sono stati ridotti con procedure aperte, sette hanno richiesto condilotomie e quattro hanno subito miotomie o altre procedure di trazione. È interessante notare che questo articolo non fa riferimento ai comuni approcci chirurgici utilizzati da Myrhaug, Irby, Leclerc e Dautrey, ma sottolinea le difficoltà incontrate nel ridurre adeguatamente il condilo.
Un’altra modalità di trattamento conservativo prevede l’iniezione di anestetico locale nelle articolazioni lussate di lunga data. Questo sembra superare lo spasmo muscolare che è avviato dagli stimoli che producono dolore nella regione dell’articolazione, poiché l’anestetico interrompe la parte sensoriale del dolore o i riflessi di stiramento muscolare.31 Un rapporto su una donna di 54 anni con una storia di sette settimane di lussazione, che è stata trattata con un’iniezione bilaterale di 2,0 cc di prilocaina, ha indicato una riduzione riuscita dopo 10 minuti una volta che la mascella è stata manipolata. Le mascelle non sono state immobilizzate, ma a sei settimane dall’intervento non c’era dolore o recidiva.31
![]()
Gestione chirurgica
Le tecniche chirurgiche possono essere divise in due categorie (Fig. 5):
- Operazioni che limitano il percorso condilare;
- Operazioni che migliorano il percorso condilare.
Varie tecniche sono state proposte per la gestione chirurgica delle ATM, ma le più comuni sono l’eminectomia per liberare tutti i movimenti condilari, come descritto da Myrhaug nel 1951,1 e la downfracture dell’arco zigomatico inferiore per limitare il percorso condilare, come descritto da Leclerc nel 194332 e modificato da Dautrey nel 1975.2
![]()
Chirurgia che limita il percorso condilare
Mayer, nel 1933, fu il primo a segnalare lo spostamento dell’arco zigomatico (o di un segmento di esso) per ostruire il percorso condilare.
Questa tecnica fu migliorata da Leclerc e Girard nel 1943, inserendo una parte più spessa dello zigomo nel percorso del condilo.32 Essi eseguirono un’osteotomia verticale dell’arco zigomatico e abbassarono il segmento prossimale, che poi servì da ostacolo alle escursioni condilari anteriori. Nel 1964, Gosserez e Dautrey descrissero una tecnica per il trattamento delle sublussazioni e delle dislocazioni, che implicava un’osteotomia obliqua posteriore-anteriore dell’eminenza, ed è ora comunemente usata.33 Sono state riportate riduzioni di successo di dislocazioni e sublussazioni croniche in seguito all’uso di questa tecnica di abbassamento dell’arco.3,8,34,35 Sono state descritte anche altre modifiche di successo della tecnica Dautrey per trattare la dislocazione mandibolare.8,27,36
L’uso di soluzioni sclerosanti fu descritto per la prima volta da Schultze nel 1947. L’ipermobilità è stata trattata iniettando psylliate di sodio nei tessuti periarticolari bilateralmente per indurre la fibrosi periarticolare e il serraggio dell’articolazione.38 È stato anche descritto l’uso di tetradecil solfato di sodio allo 0,5% nell’area pericapsulare ogni due-sei settimane per produrre fibrosi e conseguente limitazione del movimento condilare.4 Alcuni ricercatori hanno riportato una percentuale di successo del 75% nel trattamento delle sublussazioni croniche con soluzioni sclerosanti.39
Tecniche che si basano su una varietà di piastre ossee per limitare la traslazione condilare sono state utilizzate con successo da diversi chirurghi.40-44 Queste tecniche includono l’uso di perni in acciaio inossidabile a forma di L,40 reti di vitallium,41 e protesi condilari.42
Anche le miotomie sono state raccomandate nel trattamento delle lussazioni.45,46 Laskin45 descrive una tecnica che prevede una miotomia del muscolo temporale, eseguita attraverso un’incisione intraorale, per il trattamento di tre pazienti con lussazioni prolungate. Egli riteneva che queste lussazioni fossero prolungate a causa dell’accorciamento delle fibre del muscolo temporale e che la liberazione di queste fibre avrebbe aiutato a ridurre la lussazione. Tuttavia, i risultati successivi che riguardavano la miotomia pterigoidea laterale indicavano che l’uso di fogli di silicone come materiale di interposizione non impediva il riattaccamento del muscolo pterigoideo laterale, perché le fibre si riattaccavano alla pseudocapsula formata intorno al materiale.4 Perfezionamenti nelle tecniche di miotomia sono stati riportati anche, con risultati variabili, per il trattamento della dislocazione mandibolare ricorrente.46,51
![]()
Tecniche chirurgiche che migliorano il percorso condilare
Riedel, nel 1883, fu il primo a riportare il trattamento chirurgico della dislocazione delle ATM. La sua tecnica prevedeva un’escissione unilaterale del condilo (condilectomia). Successivamente fu descritta da Myrhaug,1 che introdusse una procedura in cui l’intera eminenza veniva rimossa per eliminare completamente qualsiasi interferenza al movimento condilare. Egli riportò il successo del trattamento di due casi nel 1951.1
Altre procedure chirurgiche per il trattamento delle lussazioni ricorrenti hanno incluso la meniscectomia48 e la condilotomia chiusa.49,50 Tasanen e Lamberg hanno usato il metodo Kostecka (con una sega di Gigli e senza MMF) per trattare 21 pazienti.50 Sette pazienti avevano recidive per due anni, e 14 pazienti le avevano per almeno un mese. Al follow-up di un anno, 17 pazienti non avevano più lussazioni, due hanno subito un’ulteriore procedura, due non hanno avuto successo, e un caso ha sviluppato una pseudoartrosi che ha richiesto un innesto costocondrale.50
Negli Stati Uniti, Irby ha reso popolare la stessa tecnica descritta da Myrhaug. Ha riferito di aver ottenuto buoni risultati nel trattamento di 30 casi.51 I critici di questa procedura notano che è poco siologica, che l’approccio intraarticolare può essere dannoso per l’articolazione e che possono verificarsi fratture dell’arco zigomatico.8,47 Tuttavia, sono stati riportati risultati molto favorevoli utilizzando la tecnica di eminectomia e le sue varianti, e sono stati ottenuti buoni risultati clinici per molti pazienti con dislocazione mandibolare cronica.5,29,52-55
La rimozione completa dell’eminenza articolare non porta a complicazioni intracraniche. Tuttavia, poiché alcune eminenze possono avere ampi spazi midollari, con conseguente potenziale aumento del rischio di infezione della ferita, si raccomanda una terapia antibiotica preoperatoria e postoperatoria.53
Blankestijn e Boering47 hanno riferito di aver utilizzato una modifica della tecnica Myrhaug con 16 pazienti. Non sono entrati nell’articolazione vera e propria, ma si sono concentrati sulle regioni articolari laterali e anteriori durante la resezione dell’eminenza articolare. La procedura è stata completata suturando il periostio e la cartilagine che copre il sito dell’osteotomia. Hanno operato 31 articolazioni con follow-up da otto mesi a nove anni. Nove pazienti non hanno avuto recidive, cinque hanno mostrato qualche miglioramento e hanno mantenuto la capacità di sublussare, e due non hanno avuto alcun miglioramento, ma i pazienti hanno sentito soggettivamente un miglioramento generale. Hanno teorizzato che il libero movimento del condilo e la formazione di tessuto cicatriziale postoperatorio fossero le ragioni del successo. Anche se alcuni pazienti hanno avuto una penetrazione involontaria dell’articolazione, non c’erano prove di degenerazione dell’articolazione.47
Sensoz et al12 hanno trattato 39 pazienti con dislocazione e 13 con sublussazione ricorrente. Sono gli unici ricercatori che hanno confrontato l’altezza dell’eminenza del loro gruppo di studio (10,7 mm) con i controlli normali (7,4 mm) e hanno trovato una differenza significativa. L’intervento è stato eseguito con un approccio preauricolare e l’eminenza è stata rimossa con degli scalpelli. Hanno anche misurato i cambiamenti ecografici, e hanno trovato una differenza tra i pazienti pre-operatori e i controlli, così come tra i pazienti pre-operatori e post-operatori (cioè i rumori articolari). Il follow-up medio è stato di 18 mesi, ma il disagio e il leggero dolore sono diminuiti dopo poche settimane. I sintomi sono stati alleviati in quasi tutti i pazienti, ma due pazienti si sono sottoposti nuovamente all’intervento per rimuovere più porzioni mediali dell’eminenza rimanente. Tutti i pazienti furono sottoposti a procedure bilaterali, poiché gli autori ritenevano che entrambe le articolazioni sarebbero diventate sintomatiche anche in presenza di una dislocazione unilaterale.12
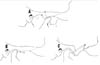
Clicca per vedere l’immagine ingrandita
Fig 6: Illustrazione delle alterazioni biomeccaniche derivanti dall’eminectomia della procedura Myrhaug (B) e dall’aumento della procedura Dautrey (C). I normali contorni di relazione delle osteotomie sono mostrati (A).
![]()
Locazione mandibolare: Fattori eziologici
Una varietà di fattori sono stati implicati come agenti causali nella lussazione mandibolare. Questi includono trauma, sbadigli, farmaci, procedure anestetiche, disturbi psichiatrici, discinesie muscolari e disturbi del tessuto connettivo.
Effetti collaterali extrapiramidali sono stati osservati con alcuni antiemetici (metoclopramide).20 Inoltre, alcuni farmaci utilizzati nel trattamento di condizioni psichiatriche sono stati segnalati per causare effetti extrapiramidali, comprese le fenotiazine (utilizzate nel trattamento della schizoprenia),57 l’aloperidolo,19 e il thiothixene.21
Diversi disturbi psichiatrici possono produrre lussazioni mandibolari. La sublussazione ricorrente dell’ATM a cui Patton si riferisce come sublussazione psicogena può essere la caratteristica principale dei disturbi psichiatrici.22 Il modello clinico della dislocazione in questo gruppo di pazienti può essere di natura cronica ricorrente o cronica persistente, e unilaterale o bilaterale. Inoltre, la ridislocazione dopo una riduzione riuscita non è rara. Le lussazioni possono anche derivare da diskenesi che possono essere di origine psichiatrica o dovute ad anomalie nel sistema extrapiramidale.58
Le procedure estetiche sono comunemente associate alle lussazioni. Sublussazione e dislocazione sono state segnalate durante l’induzione,59 durante l’intubazione,14 e durante la broncoscopia a fibre ottiche.13 Poiché la maggior parte di questi casi sono di natura acuta, la riduzione immediata ha solitamente successo.
Anche se alcuni testi medici indicano che lo sbadiglio raramente causa una dislocazione mandibolare,17,18 questa revisione indica che lo fa abbastanza frequentemente.4,16,25,50
I pazienti che soffrono di disturbi del tessuto connettivo possono sviluppare dislocazioni dell’ATM. Una donna di 17 anni ha sviluppato un’ATM dolorosa, e un anno dopo ha iniziato a sperimentare frequenti lussazioni. Ha anche sviluppato lussazioni rotulee e radio-ulnari, e le è stata diagnosticata la sindrome di Ehlers-Danlos. Dopo un trattamento fallito (immobilizzazione, condilotomia), è stata gestita con una condilectomia e una trazione elastica.56
![]()
Sommario
Idealmente, la lussazione mandibolare acuta richiede una riduzione efficace immediata, che di solito può essere realizzata con una tecnica chiusa. Le lussazioni che persistono per più di un mese sono classificate come croniche, e anche se possono essere efficacemente ridotte con mezzi conservativi utilizzando dispositivi di trazione, spesso richiedono l’uso di tecniche aggiuntive, compresa la manipolazione in anestesia generale e/o tecniche chirurgiche. Anche se di solito si ottengono risultati positivi con l’aumento dell’eminenza, l’eminectomia è altrettanto efficace e produce meno complicazioni.
Sono stati presentati quattro casi che sottolineano l’imprevedibilità associata alla gestione di alcuni pazienti con dislocazione mandibolare cronica, oltre a una revisione del trattamento non chirurgico e chirurgico.
![]()
Riconoscimenti
Il dottor Caminiti è l’ex capo degli specializzandi del dipartimento di chirurgia orale e maxillofacciale dell’Università di Toronto e del Toronto Hospital. È un ricercatore clinico presso il Centro per la Ricerca e l’Educazione, Università di Toronto, Facoltà di Medicina.
Il dottor Weinberg è professore all’Università di Toronto, facoltà di odontoiatria, dipartimento di chirurgia orale e maxillofacciale, e chirurgo orale e maxillofacciale del personale, The Toronto Hospital.
Richieste di stampa a: Dr. Marco F. Caminiti, The Centre for Research and Education, U. of T. Faculty of Medicine, 585 University Ave., Toronto ON M5G 2C4.
![]()
- Myrhaug, H. Un nuovo metodo di operazione per la dislocazione abituale della mandibola. Acta Odont Scand 9:247-261, 1951.
- Dautrey, J. Reflections sur la chirurgie de l’articulation temporomandibulaire. Acta Stomatol Belg 72:577-581, 1975.
- Chausse, J.M., Richter, M. e Bettex, A. Ostruzione extra-articolare deliberata e fissa. Trattamento di scelta per la sublussazione e la vera dislocazione ricorrente dell’articolazione temporomandibolare. J Craniomaxillofac Surg 15:137-140, 1987.
- Bradley, P. Lesioni al processo condilare e coronoide. In: Rowe, N.L., Williams, J.L. (eds) Maxillofacial Injuries. New York, Churchill Livingstone. pp. 420-473, 1995.
- van der Kwast, W.A.M. Gestione chirurgica della lussazione abituale della mandibola. Int J Oral Surg 7:329-332, 1978.
- Nevakari, K. Elapsio pre-articolare dell’articolazione temporomandibolare. Acta Odontol Scand 18:123-170, 1960.
- Sheppard, I.M. e Sheppard, S.M. Sublussazione dell’articolazione temporo-mandibolare. Oral Surg Oral Med Oral Pathol 44:821-829, 1977.
- Schade, G.J. Trattamento chirurgico della lussazione abituale dell’articolazione temporo-mandibolare. J Maxillofac Surg 5:146-150, 1977.
- Ricketts, R.M. Variazioni dell’articolazione temporo-mandibolare come rivelato dalla laminografia cefalometrica. Am J Orthod 36:877-898, 1950.
- Sheppard, I.M. e Sheppard, S.M. Range di movimento condilare durante l’apertura mandibolare. J Prosthet Dent 15:263-271, 1965.
- Or, S. e Ergen, G. La valutazione della sublussazione temporomandibolare per mezzo della cefalometria. Am J Orthod 76:165-169, 1979.
- Sensoz, O., Ustuner, E.T., Celebioglu, S. et al. Eminectomia per il trattamento della sublussazione cronica e della lussazione ricorrente dell’articolazione temporomandibolare e un nuovo metodo di valutazione del paziente. Ann Plast Surg 29:299-302, 1992.
- Kim, S.K. e Kim, K. Sublussazione dell’articolazione TM. Complicazioni insolite della broncoscopia transorale. Chest 83:288-289, 1983.
- Sosis, M. and Lazar, S. Jaw dislocation during general anesthesia. Can J Anaesth 34:407-408, 1987.
- Lipp, M., von Domarus, H., Daublander, M. et al. Disfunzione dell’articolazione temporomandibolare dopo intubazione endotracheale. Anaesthesist 36:442-445, 1987.
- Rao, P. Trattamento conservativo della lussazione anteriore bilaterale persistente della mandibola. J Oral Surg 38:51-52, 1980.
- Tesfaye, Y. e Lal, S. Pericolo di sbadiglio. Can Med Assoc J 142:15, 1990.
- Tesfaye, Y., Skorzewska, A. e Lal, S. Pericoli dello sbadiglio. Can Med Assoc J 145:1560, 1991.
- O’Connor, M., Rooney, M. and Nienaber, C.P. Neuroleptic-induced dislocation of the jaw. Br J Psych 161:281, 1992.
- Wood, G.D. Una reazione avversa alla terapia con metoclopramide. Br J Oral Surg 15:278-280, 1978.
- Ibrahim, Z.Y. e Brooks, E.F. Neuroleptic-Induced Bilateral Temporomandibular joint dislocation. Am J Psychatry 153:2-3, 1996.
- Patton, D.W. Sublussazione ricorrente dell’articolazione temporomandibolare nella malattia fisica. Br Dent J 153:141-144, 1982.
- Gahhos, F. e Ariyan, S. Fratture facciali: gestione ippocratica. Head Neck Surg 6:1007-1013, 1984.
- Gottleib, I. Dislocazione di lunga durata della mascella. J Oral Surg 10:25-32, 1952.
- Adekeye, E.O., Shamia, R.I. e Cove, P. Osteotomia del ramo a forma di L rovesciata per la dislocazione bilaterale prolungata dell’articolazione temporomandibolare. Oral Surg Oral Med Oral Pathol 41:568-577, 1976.
- Fordyce, G.L. Dislocazione bilaterale prolungata della mascella. Br J Oral Surg 2:222-225, 1965.
- Hayward, J.R. Dislocazione prolungata della mandibola. J Oral Surg 23:585-595, 1965.
- El-Attar, A. e Ord, R.A. Dislocazioni mandibolari di lunga durata: relazione di un caso, revisione della letteratura. Br Dent J 160:91, 1986.
- Lewis, J.E.S. Una tecnica semplice per la dislocazione di lunga durata della mandibola. Br J Oral Surg 19:52-56, 1981.
- Mizuno, A., Fujita, A., Shimada, T. et al. Lussazione di lunga durata della mandibola. Int J Oral Surg 9:225-230, 1980.
- Littler, B.O. Il ruolo dell’anestesia locale nella riduzione della lussazione di lunga durata dell’articolazione temporomandibolare. Br J Oral Surg 18:81-85, 1980.
- Leclerc, G.C. e Girard, C. Un nuovo metodo di lavoro nel trattamento chirurgico della lussazione recidivante della mascella inferiore. Mem Acad Chir 69:457-659, 1943.
- Gosserez, M., Dautrey, R., Dornier, R. et al. Luxations temporomaxillaires et butées arthroplastiques. Rev Stomatol 65:690, 1964.
- Boudreau, R.G. e Tideman, H. Trattamento della dislocazione mandibolare cronica. J Oral Surg 41:169-173, 1976.
- Lawlor, M.G. Lussazione ricorrente della mandibola: trattamento di dieci casi con la procedura Dautrey. Br J Oral Surg 20:14-21, 1982.
- Iszuka T, Hidada, Y., Murakami, K.I. et al. Lussazione anteriore cronica ricorrente della mandibola. Una revisione di 12 pazienti trattati con la procedura LeClerc. Int J Oral Maxillofac Surg 17:170-172, 1988.
- Srivastava, D., Rajadnya, M., Chaudhary, M.K. et al. La procedura Dautrey nella lussazione ricorrente: una revisione di 12 casi. Int J Oral Maxillofac Surg 23:229-231, 1994.
- Schultz, L.W. Report on ten years experience in treating hypermobility of the temporomandibular joint. J Oral Surg 5:202-207, 1947.
- McKelvey, L.E. Soluzioni sclerosanti nel trattamento della sublussazione cronica dell’articolazione temporo-mandibolare. J Oral Surg 8:225-236, 1950.
- Findlay, I.A. Operazione per l’arresto del movimento condilare eccessivo. J Oral Surg 22:110-117, 1964.
- Howe, A.G., Kent, J.N. e Farrell, C.D. Impianto di eminenza articolare per lussazione ricorrente dell’ATM. J Oral Surg 36:523-526, 1978.
- Blank, D.M., Stein, A.C., Gold, B.D. et al. Trattamento della dislocazione protratta dell’articolazione temporomandibolare con protesi di prolast-vitallium. Oral Surg Oral Med Oral Pathol 53:335-339, 1982.
- Buckley, M.J. e Terry, B.C. Uso di placche ossee per gestire la dislocazione mandibolare cronica: rapporto di casi. J Oral Maxillofac Surg 46:998-1002, 1988.
- Kent, J.N. Uso di placche ossee per gestire la dislocazione mandibolare cronica: rapporto di casi. (Discussione). J Oral Maxillofac Surg 46:1002-1003, 1988.
- Laskin, D.M. Myotomy per la gestione delle lussazioni mandibolari ricorrenti e protratte. 4th International Confrence on Oral Surgery, Amsterdam, Copenhagen, 1973, Munskgaard 264, 1973.
- Sindet-Petersen, S. Miotomia intraorale del muscolo pterigoideo laterale per il trattamento delle lussazioni ricorrenti del condilo manibolare. J Oral Maxillofac Surg 46:445, 1988.
- Blankestijn, J. and Boering, G. Myrhaug’s operation for treating recurrent dislocation of the temporomandibular joint. Cranio 3:245- 250, 1985.
- Dingman, R.O. e Moorman, W. Meniscectomia nel trattamento delle lesioni dell’articolazione temporomandibolare. J Oral Surg 9:214-224, 1951.
- Ward, T.G. Chirurgia dell’articolazione mandibolare. Ann R Coll Surg Engl 28:139-152, 1961.
- Tasanen, A. e Lamberg, M.A. Condilotomia chiusa nel trattamento della lussazione ricorrente del condilo mandibolare. Int J Oral Surg 7:1-6, 1978.
- Irby, W.B. Correzione chirurgica della dislocazione cronica dell’ATM che non risponde alla terapia conservativa. J Oral Surg 15:307-312, 1957.
- Cherry, C.Q. e Frew, A.L. Riduzioni bilaterali dell’eminenza articolare per la lussazione cronica: revisione di 8 casi. J Oral Surg 35:598-600, 1977.
- Sanders, B., Frey, N. e McReynolds, J. Valutazione anatomica, radiografica e clinica della riduzione dell’eminenza articolare temporomandibolare come trattamento della lussazione ricorrente e della sublussazione cronica. Ann Dent 37:33-44, 1978.
- Lovely, F.W. e Copeland, R.A. Riduzione eminoplastica per la lussazione cronica ricorrente dell’articolazione temporomandibolare. J Can Dent Assoc 47:179-184, 1981.
- Helman, J., Laufer, D., Minkov, B. et al. Eminectomia come trattamento chirurgico per le lussazioni mandibolari croniche. Int J Oral Surg 13:486-489, 1984.
- Thexton, A. Un caso di sindrome di Ehlers-Danlos che presenta una lussazione ricorrente dell’ATM. Br J Oral Surg 2:190-193, 1965.
- Vora, S.B., Feinsod, R. e Annitto, W. Dislocazione dell’articolazione temporomandibolare scambiata per distonia. JAMA 242:2844, 1979.
- Loh, H.S. Distonia oromandibolare idiopatica che causa il fallimento della chiusura della bocca. Br Dent J 154:291-292, 1983.
- Gambling, D.R. e Ross, P.L.E. Sublussazione dell’articolazione temporo-mandibolare sull’induzione dell’anestesia. (Lettera) Anesth Analg 67:91-92, 1988.
![]()
Lascia un commento