- Mi a kortikoidok?
- Kortikoidok és kortizol
- Típusok
- Kortikoszteroidokkal kezelhető betegségek
- Szisztémás felszívódás
- Mellékhatások
- Bőrre gyakorolt mellékhatások
- Szemészeti mellékhatások
- Metabolikus hatások
- Kardiovaszkuláris hatások
- Mozgásszervi hatások
- Központi idegrendszeri mellékhatások
- Immunológiai hatások
- Egyéb hatások
- A kortikoszteroidok alkalmazásának gondozása és veszélyei
- Hivatkozások
Mi a kortikoidok?
A kortikoidok, más néven kortikoszteroidok vagy kortikoszteroidok a mellékvese által termelt kortizol hormonból származó erős gyógyszerek.
A kortikoszteroidokat gyakran alkalmazzák a gyulladásos, allergiás és immunrendszeri eredetű betegségek kezelésének részeként, sőt egyes ráktípusok ellen is.
Bár a kortikoszteroidok számos súlyos betegség ellen nagyon hatékony gyógyszerek, van egy nagy hibájuk: a mellékhatások igen kiterjedt profilja, amelyek közül néhány súlyos, mások esztétikailag nemkívánatosak.
Hosszan tartó alkalmazás esetén a kortikoszteroidok súlygyarapodáshoz vezetnek, striákat okozhatnak, pattanásokat okozhatnak, gyengítik a csontokat, növelik a fertőzések kockázatát stb.
Ebben a cikkben a kortikoszteroidok javallataival és mellékhatásaival foglalkozunk, különös tekintettel a prednizonra és a prednizolonra, e csoport leggyakrabban használt gyógyszereire.
Ha a prednizon egyszerűsített betegtájékoztatóját keresi, keresse fel a következő cikket: PREDNISONE – Mire való, adagolás és kezelés
A kortikoszteroidok COVID-19-ben történő alkalmazásával kapcsolatos információkért keresse fel a következő cikkeket:
- DEXAMETHASONE – BULA BETEGEKNEK.
- INFORMÁCIÓK A COVID-19-ről.
Kortikoidok és kortizol
A glükokortikoidok a mellékvese kéregállománya által termelt, nem anabolikus és nem nemi hormonok. A szervezetünk által természetesen termelt hormon a kortizol.
A normális kortizolszint elengedhetetlen az egészségünkhöz, mivel ez a hormon hatással van a glükóz-anyagcserére, a szervezet anyagcsere-funkcióira, a gyógyulásra, az immunrendszerre, a szívműködésre, a növekedés szabályozására és testünk számos más alapvető működésére.
A kortizol stresszhormon, mivel termelődése minden alkalommal megnő, amikor szervezetünk fizikai stressznek van kitéve, például trauma, fertőzés vagy műtét esetén. A kortizol növeli a glükóz és az energia rendelkezésre állását, emeli a vérnyomást, növeli a szív tónusát, és felkészíti a szervezetet a sérülések elszenvedésére és leküzdésére.
Típusok
A gyógyászati gyakorlatban használt glükokortikoidok a természetes kortizol hormon szintetikus, laboratóriumban előállított változatai.
A kortikoszteroidoknak számos szintetikus formulája létezik, a leggyakrabban használtak a prednizon, prednizolon, hidrokortizon, dexametazon, metilprednizolon és beclometazon (inhalációs úton).
Valamennyi szintetikus kortikoszteroid hatásosabb, mint a természetes kortizol, kivéve a hidrokortizon, amely hasonló hatású.
A kortikoidok egyes típusainak a kortizolhoz viszonyított hatásossága:
- Hidrokortizon → hasonló hatásosságú, mint a kortizol.
- Deflazacort → 3-szor hatásosabb, mint a kortizol.
- Prednizolon → 4-5-ször hatásosabb, mint a kortizol.
- Prednizon → 4-5-ször erősebb a kortizolnál.
- Triamcinolon → 5-szer erősebb a kortizolnál.
- Metilprednizolon → 5-7,5-szer erősebb a kortizolnál.
- Betametazon → 25-30-szor erősebb a kortizolnál.
- A dexametazon → 25-30-szor erősebb, mint a kortizol.
- Beclometazon (inhalálva) → napi 4-szer 8 pufs egyenértékű a napi 14 mg orális prednizonnal.
60 mg prednizon ugyanolyan hatású, mint 2 mg dexametazon vagy 300 mg természetes kortizol. A szintetikus kortikoszteroidok e nagyobb hatékonysága miatt a fiziológiás kortizolszintet jóval meghaladó dózisokat tudunk beadni a betegeknek, ami egyes betegségek kezeléséhez elengedhetetlen.
Kortikoszteroidokkal kezelhető betegségek
A prednizon és általában a kortikoszteroidok olyan gyógyszerek, amelyek képesek modulálni a szervezetünkben zajló gyulladásos és immunológiai folyamatokat, így rendkívül hasznosak számos betegségben. Bármely allergiás, gyulladásos vagy autoimmun eredetű betegség kezelhető ezen kortikoidok bármelyikével (olvassa el még: MI AZ AUTOIMUN BETEGSÉG?).
Hogy képet kapjunk a kortikoidok jelentőségéről az orvosi gyakorlatban, a következő betegségeket említhetjük a beadásuk indikációjaként:
- Asztma.
- Sclerosis multiplex.
- COPD.
- Allergia, különösen anafilaxia.
- Autoimmun hepatitis.
- Herpes Zoster.
- Lupus.
- Reumatoid artritisz.
- Leukémia.
- Limfóma.
- Idiopátiás trombocitopéniás purpura (ITP).
- Myeloma multiplex.
- Agyödéma.
- Bell-féle arcbénulás.
- Köszvény.
- Sarkoidózis.
- Allergiás rhinitis.
- Vitiligo.
- Psoriasis.
- Wegener granulomatosis.
- Gyulladásos bélbetegség.
- Myasthenia Gravis.
- Vasculitides.
- Addison-kór (mellékveseelégtelenség).
- Glomerulonefritisz.
- Gyulladásos vagy autoimmun eredetű bőrbetegségek.
- Sjögren-szindróma.
- Szervátültetés.
- Urticária.
A napi 5-10 mg prednizonnal egyenértékű adagokat fiziológiás dózisoknak nevezik, mivel összeegyeztethetőek a természetes napi kortizoltermeléssel. Ilyen dózisokban a szintetikus kortikoszteroidok csak gyulladáscsökkentő hatást fejtenek ki.
Normál körülmények között a mellékvese kortizolszekréciója cirkadián ciklust mutat, azaz a napszaknak megfelelően változik. A reggeli első órákban a szekréciója nagyon magas, és este 11 óra körül csökken a maximumra. Ezért úgy döntünk, hogy a kortizoidokat a reggeli órákban adjuk be, hogy megpróbáljuk szimulálni a szervezet által megszokott fiziológiai kiválasztást, így csökkentve a mellékhatások előfordulását.
A dózis növelésével a prednizon vagy bármely más glükokortikoid immunszuppresszív hatást kezd kifejteni, ami indokolja alkalmazását autoimmun betegségekben és szervátültetésben.
Az autoimmun betegségekben és glomerulonefritiszben akár napi 80 mg prednizont is alkalmazhatunk. Súlyos esetekben a pulzáló terápiának nevezett eljárást alkalmazzuk, amely legfeljebb 1000 mg metilprednizolon intravénás beadásából áll 3 egymást követő napon keresztül. Ez a pulzáló terápia alkalmazható súlyos vaszkulitiszben, a transzplantált szervek kilökődése esetén, valamint súlyos és dekompenzált autoimmun betegségek kezelésében, mint például a Lupus egyes eseteiben.
A kortikoszteroidok különböző módon adhatók. A szisztémás kortikoidok például a szájon át vagy intravénásan szedett kortikoidok. Asztma esetén nagyon gyakori az inhalációs kortikoszteroidok alkalmazása. Nátha és orrmelléküreg-gyulladás esetén az intranazális kezelés az előnyösebb. Bőrbetegségek esetén a kortikoidok helyileg, azaz krémekben vagy kenőcsökben alkalmazandók. A kortikoidok szemcseppekben és fülbe adható oldatokban is kaphatók. Ízületi gyulladásban az útvonal lehet ízületen belüli (infiltráció).
Szisztémás felszívódás
A mellékhatások túlnyomó többsége a hosszan tartó, nagy dózisú orális vagy intravénás kortikoszteroidokat szedő betegeknél jelentkezik. Ez azonban nem jelenti azt, hogy a kortikoszteroidok más alkalmazási formái mentesek a káros hatásoktól.
Az asztma kezelésében széles körben alkalmazott inhalációs kortikoszteroidok szisztémás felszívódása releváns lehet, bár ez sokkal kisebb, mint a szájon át alkalmazott kortikoszteroidoké. Az inhalált flutikazon például közismerten gátolja a mellékvese kortizoltermelését, és több hónapos folyamatos alkalmazás esetén szisztémás mellékhatásokat okozhat, különösen gyermekeknél. Úgy tűnik, hogy az inhalációs kortikoszteroid más formái kevésbé szívódnak fel szisztémásan.
Az ízületen belüli dexametazon injekciók Cushing-szindrómát okozhatnak (később elmagyarázom, mi ez a változás).
A kenőcsben vagy krémben lévő kortikoszteroidok is felszívódhatnak a szervezetbe annyira, hogy hosszabb ideig történő alkalmazás esetén mellékhatásokat okozhatnak. A kortikoszteroidok felszívódása a bőrbe számos tényezőtől függően változik. Például az olyan területek, mint a bőrredők, a fejbőr és a homlok nagyobb valószínűséggel szívódnak fel. Gyermekeknél és a bőrgyulladással vagy hámlással érintett területeken a kortikoszteroidok szisztémás felszívódása is nagyobb.
Általánosságban elmondható, hogy a kortikoszteroidoknak nincs olyan formája, amely mentes lenne a mellékhatásoktól. Az útvonaltól függetlenül, minél hosszabb a kezelési idő és az alkalmazott dózis, annál nagyobb a mellékhatások kockázata.
Mellékhatások
Noha rendkívül hasznos gyógyszerek számos súlyos betegségben, a kortikoszteroidoknak – különösen hosszú távú alkalmazásuk esetén – a nemkívánatos mellékhatások hatalmas listája van, a kozmetikai problémáktól az immunrendszer gátlása miatti súlyos fertőzésekig.
A mellékhatások szorosan kapcsolódnak az adagoláshoz és az alkalmazás idejéhez. A szórványos és rövid távú használat nem valószínű, hogy az alább ismertetett káros hatásokhoz vezet. Nem kell aggódni amiatt, hogy a kortikoidokat csak egy hétre írják fel, még akkor sem, ha azok nagy dózisban vannak. Használatára akkor kerül sor, ha az orvos úgy ítéli meg, hogy a kezelendő betegség súlyosabb, mint a lehetséges mellékhatások.
A cikk elolvasása után az lehet a benyomása, hogy a prednizon és a hasonló gyógyszerek szörnyű gyógyszerek. Fontos megjegyezni, hogy a hosszan tartó, nagy dózisú alkalmazás általában csak súlyos betegségekben javallott, ami halálhoz vagy súlyos korlátozásokhoz vezethet.
Bőrre gyakorolt mellékhatások
A kortikoszteroidok esztétikai hatásai azok, amelyek leginkább zavarják a betegeket, különösen a nőket. A legalább napi 20 mg prednizont vagy bármely más kortikoszteroidnak megfelelő dózist három vagy több hónapon keresztül alkalmazó személyek körülbelül felénél jelentkeznek esztétikai mellékhatások.
Ezek közül a leggyakoribbak közé tartozik a kortikoszteroidokkal összefüggő ekchimózis és purpura. Ezek az elváltozások apró bevérzések, amelyek a bőr alatt jelentkeznek, általában a napnak kitett területeken, például a kezeken és az alkarokon. Egy másik gyakori mellékhatás a vékonyabb és törékenyebb bőr.
A hasi területen elhelyezkedő lila színű csíkok, kopaszodás, szőrnövekedés nőknél és pattanások szintén gyakran előfordulnak az orális kortikoszteroidokat krónikusan alkalmazóknál.
A nem melanoma típusú bőrrák kockázata magasabbnak tűnik a kortikoszteroidokat huzamosabb ideig szedőknél.
A krémekben és kenőcsökben tartósan kortikoszteroidokat szedő betegeknél nem kívánt hatások is jelentkezhetnek a bőrön, például sorvadás, striák, teleangiektázia és lila foltok. Hosszan tartó kezelés esetén a bőr gombás fertőzéseinek fokozott kockázata is előfordul.
A kortikoszteroid-toxicitás tipikus jele a “cushingoid” megjelenés kialakulása, amelyet kerekded arc (úgynevezett holdszerű arc), zsírfelhalmozódás a hátsó nyaki és háti régióban (úgynevezett púp vagy bivaly giba), valamint a testzsír egyenetlen eloszlása jellemez, túlsúlyban a hasi régióban és a törzsön.
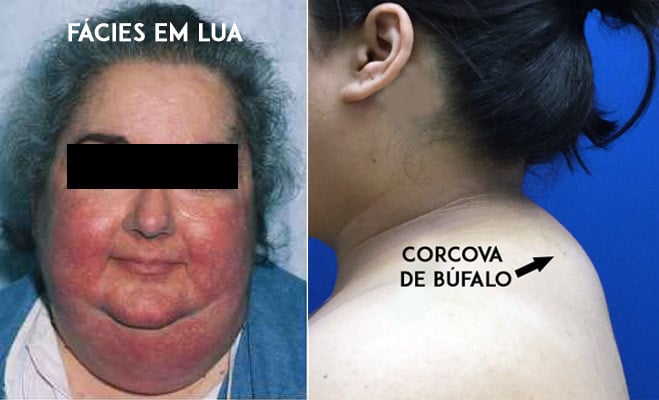
A Cushing-szindrómának nevezett mellékhatások ezen csoportja az egyik legkellemetlenebb, mivel nagymértékben megváltoztatja a beteg megjelenését, különösen azoknál, akik korábban vékonyak voltak.
A Cushing-szindróma általában a napi 20 mg feletti dózisú kortikoszteroidokkal történő kezelés első két hónapjában jelentkezik. Egyes betegeknél azonban már a napi 10 mg feletti dózisok is elegendőek ahhoz, hogy ezt a változást okozzák.
Szemészeti mellékhatások
A szisztémás kortikoszteroidok folyamatos alkalmazása, általában több mint 1 éven át, napi 10 mg prednizonnal egyenértékűnél nagyobb dózisban, szemészeti elváltozásokhoz, például szürkehályoghoz és glaukómához vezethet. Mind a szájon át, orálisan (orrspray asztma vagy hörghurut esetén) vagy szemcsepp formájában alkalmazott kortikoszteroidok mindkét betegséget okozhatják.
A kortikoszteroidokat krónikusan szedő betegeket rendszeresen szemészorvosnak kell megvizsgálnia a szürkehályog vagy glaukóma korai jeleinek felismerése érdekében.
Metabolikus hatások
Napi 5 mg-os adag után egyértelmű a súlygyarapodásra és a zsír felhalmozódására való hajlam a törzs és a has területén. Minél nagyobb a kortikoid dózisa, annál nagyobb a súlygyarapodás.
A zsírfelhalmozódás mellett a krónikus kortikoterápia a glükózanyagcsere megváltozásához is vezet, és akár cukorbetegséget is okozhat. A kockázat nagyobb azoknál az egyéneknél, akiknek már a kortikoterápia megkezdése előtt is enyhén megváltozott glükózértékei vannak. Bár a cukorbetegség a legtöbb esetben a gyógyszer abbahagyása után visszafordítható, egyes betegek egy életre cukorbetegek maradnak.
A prednizon napi 10 mg feletti adagjai több mint 3 hónapon keresztül a koleszterinszint változását is okozhatják, nevezetesen az LDL-koleszterin (rossz koleszterin) és a trigliceridek emelkedését, valamint a HDL-koleszterin (jó koleszterin) szintjének csökkenését.
Kardiovaszkuláris hatások
A különböző kardiovaszkuláris betegségek előfordulása általában növekszik a kortikoszteroidok tartós alkalmazásával. Megemlíthetjük a magas vérnyomás, a szívinfarktus, a szívelégtelenség és a stroke fokozott előfordulását.
A szív- és érrendszeri betegségek kockázata a kezelés dózisától és időtartamától függ. A Cushing-szindrómában szenvedő betegeknél általában a legmagasabb az ateroszklerózis aránya és a szívproblémák kockázata.
A rövid ideig alkalmazott kis dózisú kortikoszteroidok a jelek szerint nem növelik releváns módon a szív- és érrendszeri kockázatot.
Mozgásszervi hatások
A krónikus glükokortikoid-használat számos mozgásszervi elváltozással jár. A leggyakoribb a csontritkulás. Ebben az esetben még az olyan alacsony dózisok is, mint a napi 2,5 mg vagy 5 mg, ha krónikusan alkalmazzák, felgyorsíthatják a csonttömeg csökkenését.
A hosszan tartó kortikoterápia gyermekeknél alkalmazva a csontnekrózis, az izomkárosodás (myopathia), a csonttörések és a növekedési zavarok fokozott gyakoriságáért is felelős.
Központi idegrendszeri mellékhatások
A kortikoidok alkalmazása eleinte jó közérzetet és eufóriát okozhat. Hosszú távon azonban a pszichiátriai állapotok, például a pszichózis és a depresszió, valamint az álmatlanság és a memória megváltozása nagyobb gyakoriságával jár.
Immunológiai hatások
A kortikoterápia által okozott immunszuppresszió kívánatos hatás autoimmun betegségek esetén, de nagy problémát is jelenthet, mivel elősegíti a fertőzések előfordulását. Tudni kell, hogyan lehet a kockázatokat jól egyensúlyba hozni az előnyökkel.
A fertőzés kockázata azoknál merül fel, akik több napon keresztül napi 10 mg vagy annál több prednizonnal egyenértékű mennyiséget szednek. Ez a kockázat a napi 40 mg feletti dózisoknál, vagy ha a teljes kezelés során 700 mg prednizon kumulatív dózist kapunk.
A fertőzés elősegítése mellett a kortikoszteroidok gátolják a láz kialakulását is, ami megnehezíti a folyamatban lévő fertőző folyamat felismerését.
A nagy dózisú kortikoszteroidokat szedő betegeknek kerülniük kell az élő vírusokból álló vakcinákat, mivel fennáll az oltási fertőzések kialakulásának kockázata. Az elölt vírusokat tartalmazó vakcinák beadhatók, azonban a kortikoterápia megakadályozhatja az antitestek képződését is, így az immunizálás kevés hatékonyságot mutat. A hatékony immunizáláshoz gyakran nagyobb adagokra van szükség.
A krónikus glükokortikoid-kezelés alatt álló betegeknél nagyon gyakori fertőzés az orális candidiasis és a vaginális candidiasis.
Egyéb hatások
A kortikoszteroidok lehetséges mellékhatásainak listája nagyon széles. A már említetteken kívül viszonylag gyakori mellékhatások még a folyadékvisszatartás, a menstruációs változások, a gyomorhurut, a gyomorfekély, a májzsugorodás, a hasnyálmirigy-gyulladás és a meddőség.
A kortikoszteroidok alkalmazásának gondozása és veszélyei
A tartós kortikoterápia bizonyos körültekintést igényel, különösen a gyógyszer abbahagyásakor.
A prednizon vagy hasonló gyógyszerek hosszú távú alkalmazása gátolja a mellékvese természetes kortizoltermelését. Mivel a szintetikus kortikoszteroidok felezési ideje csak néhány óra, a hirtelen abbahagyás 2-3 nap után a kortizolszint közel nullára csökken. Ha a mellékvese hosszú ideig gátolt az exogén kortikoszteroidok adása miatt, időbe telik, amíg visszatér a természetes kortizoltermeléshez.
Általánosságban elmondható, hogy a 3 hétnél rövidebb ideig tartó kezelések általában nem okoznak jelentős mellékhatásokat, illetve nem okoznak hosszan tartó gátlást a mellékvesékben.
Mivel a kortizol az élethez nélkülözhetetlen hormon, a szintetikus kortikoszteroidokat hirtelen abbahagyó beteg a mellékvesekéreg-elégtelenségnek nevezett állapotba kerül, amely keringési sokkhoz, kómához és halálhoz vezethet, ha nem kezelik gyorsan.
Ezért a kortikoszteroidok hosszan tartó alkalmazása után mindig lassan és fokozatosan kell megvonani a kortikoszteroidokat. A kezelést orvosi tájékoztatás nélkül soha nem szabad abbahagyni.
Hivatkozások
- Szisztémás kortikoszteroidterápia – mellékhatások és kezelésük –
British Journal of Ophthalmology. - Áttekintés: A glükokortikoidok hosszú távú mellékhatásai – Journal Expert Opinion on Drug Safety.
- Glükokortikoidok – Huntington oktatási projekt a Stanfordon.
- A szisztémás glükokortikoidok mellékhatásainak megelőzése és kezelése – International journal of dermatology.
- A glükokortikoidok farmakológiai alkalmazása – UpToDate.
- A szisztémás glükokortikoidok főbb mellékhatásai – UpToDate.
- Kortikoszteroidok mellékhatásai – StatPearls.
Vélemény, hozzászólás?