- Při každé operaci hrozí pacientovi riziko možných komplikací.
- Nevolnost a zvracení
- Nástroj: Posuzování nevolnosti a zvracení
- Destenze břicha a paralytický ileus
- Nástroj: Abdominal Assessment
- Retence moči
- Zácpa
- Nástroj: Zvládání zácpy u starších dospělých
- Bolest
- Nástroj: Hodnocení bolesti & Management
- Šok
- Nástroj: Příznaky nízkého krevního tlaku (hypotenze)
- Krvácení
- Hypoxie
- Pneumonie
- Hluboká žilní trombóza (DVT)
- Nástroj: Žilní tromboembolie: Příznaky a prevence
- Plicní embolie
- Nástroj: Posouzení bolesti na hrudi: Co dělat, když má pacient bolest na hrudi
- Infekce rány
- Nástroj: Průvodce péčí o ránu
- Dehiscence rány
- Nástroj: Průvodce péčí o rány
- Pooperační delirium
- Závěr
Při každé operaci hrozí pacientovi riziko možných komplikací.
Ty mohou být různé, od mírných vedlejších účinků operace až po závažné komplikace, které mohou vést až k úmrtí pacienta. Pooperační ošetřovatelská péče by měla zahrnovat pečlivé sledování pacienta s cílem identifikovat včasné varovné příznaky a zabránit vzniku komplikací.
Komplikace se liší v závislosti na prováděném chirurgickém zákroku, nicméně mnohé z nich jsou společné pro celou řadu různých zákroků.

Nevolnost a zvracení
Nevolnost a zvracení se mohou zdát bezvýznamné, ale mohou pacienta obtěžovat (Gan et al. 2014) a v případě, že nejsou pod kontrolou, mohou oddálit jeho propuštění domů (Rae 2016).
Po operaci očekávejte, že přibližně polovina vašich pacientů bude pociťovat nevolnost a 30 % zvracení (Koutoukidis et al. 2017; Gan et al. 2014).
Nástroj: Posuzování nevolnosti a zvracení
Destenze břicha a paralytický ileus
Tyto dvě komplikace jsou si velmi podobné. Pacient si bude stěžovat na bolesti břicha a nebude schopen vyměšovat. Kromě nafouklého břicha může pociťovat nevolnost a zvracení.
Tyto příznaky vznikají, když se zpomalí nebo zastaví střevní peristaltika, což způsobí stagnaci střevního obsahu. Někdy jim lze předejít včasnou mobilizací, jakmile však nastanou, pacient je léčen tím, že je nil ústy, a může také potřebovat vyprázdnění žaludečního obsahu zavedením nazogastrické sondy (Koutoukidis et al. 2017).
Nástroj: Abdominal Assessment
Retence moči
Existuje mnoho faktorů, které mohou přispět ke snížení funkce močových cest po operaci, což vede k retenci moči. Patří mezi ně bolest, léky a potlačený mikční reflex způsobený některými anestetickými látkami, spinálními anestetiky nebo epidurály (Pomajzl & Siref 2020).
Management retence moči zahrnuje:
- Podporování ambic;
- Zajišťování normální polohy při vyprazdňování;
- Zajišťování dostatečného příjmu tekutin;
- Dvojité vyprazdňování;
- Poskytování smyslové stimulace, například tekoucí vody při pokusu o vyprázdnění, a
- Katetrizace (jako poslední možnost). Neurogenní dysfunkce močového měchýře
Zácpa
Pooperační zácpa je způsobena narušením normální stravy pacienta, sníženou pohyblivostí, sníženým příjmem tekutin, léky, jako jsou narkotika, a depresivními účinky anestetik. Nelze ji brát na lehkou váhu; zácpa může potenciálně vést k obstrukci střev a k tomu, že pacient podstoupí další operace (Koutoukidis et al. 2017).
Nástroj: Zvládání zácpy u starších dospělých
Bolest
Zvládání bolesti může být pro některé pacienty po operaci významným problémem. Lidé si bolest často spojují s operací, nicméně nezvládnutá bolest může mít pro pacienta mnoho negativních dopadů, včetně zvýšeného rizika morbidity a mortality, opožděného zotavení a chronické bolesti (Baratta et al. 2014).
Zjistilo se také, že u pacientů se špatnou kontrolou bolesti je pětkrát vyšší pravděpodobnost výskytu infekce v důsledku stimulačního účinku bolesti na stresovou reakci, která ovlivňuje srdeční i imunitní funkce (Baratta et al. 2014; Koutoukidis et al. 2017).
Nástroj: Hodnocení bolesti & Management
Šok
Šok je způsoben snížením objemu krve cirkulující v těle. U pacienta se projeví hypotenze; slabá tachykardie; neklid; bledá, chladná a vlhká kůže a snížený výdej moči (Farrell & Dempsey 2013; Koutoukidis et al. 2017).
Nástroj: Příznaky nízkého krevního tlaku (hypotenze)
Krvácení
Pooperační krvácení lze rozdělit do dvou kategorií:
- Reakční krvácení, které se objevuje během prvních 24 hodin po operaci a je způsobeno uvolněním sraženin z cév, a
- Sekundární krvácení, které je důsledkem infekce, jež oslabuje krevní sraženiny nebo stěny cév.
(Koutoukidis et al. 2017)
Hypoxie
Hypoxie nastává, když krev nepřenáší dostatek kyslíku pro potřeby organismu. Tkáně a orgány potřebují ke svému přežití kyslík z krve, proto je hypoxie velmi významnou komplikací.
Pacient s hypoxií bude vykazovat příznaky a symptomy, mezi které patří např:
- Tachykardie;
- Tachypnoe;
- Dýchavičnost;
- Bledost nebo cyanóza;
- Letargie;
- Snížená reaktivita;
- Zmatenost a
- Agitace.
(Koutoukidis et al. 2017; Maity et al. 2012)
Pneumonie
Pneumonie je častou pooperační komplikací, která vzniká v důsledku nahromadění sekretu v plicích, což způsobuje konsolidaci plic a následně infekci.
Riziko vzniku pneumonie může být zvýšeno řadou faktorů, včetně vysokého indexu tělesné hmotnosti, kouření, stavu dýchání, případných premorbidních respiračních onemocnění, jako je CHOPN, toho, zda pacient potřeboval v pooperačním období mechanickou ventilaci, a užívání opioidů. Opioidy mají tlumivý účinek na dýchací systém a mohou jedince vystavit zvýšenému riziku vzniku pneumonie (Akhtar et al. 2013; Farrell & Dempsey 2013; Koutoukidis et al. 2017).
Hluboká žilní trombóza (DVT)
DVT může vzniknout po operaci v důsledku stagnace krve v žilách neboli žilní stáze. K tomu dochází, když krev potřebuje pomoc, aby mohla proudit zpět do dolních končetin k srdci. Lýtkové svaly k tomu obvykle slouží jako pumpa, ale po operaci, kdy pacient delší dobu odpočívá na lůžku, k tomu nedojde a může dojít ke vzniku DVT (Koutoukidis et al. 2017; Rothrock 2015).
Nástroj: Žilní tromboembolie: Příznaky a prevence
Plicní embolie
Plicní embolie (PE) vzniká, když je jedna z plicních tepen zablokována krevní sraženinou, vzduchem nebo tukem. Pacient si často stěžuje na náhle vzniklou dušnost, bolest na hrudi a cyanózu. PE může vyústit v náhlý oběhový kolaps a smrt (Koutoukidis et al. 2017).
Nástroj: Posouzení bolesti na hrudi: Co dělat, když má pacient bolest na hrudi
Infekce rány
K infekci rány může dojít i v operační ráně, proto je důležité, aby veškeré výměny obvazů byly prováděny aseptickou technikou.
Infekce v místě chirurgického výkonu mají mnoho důsledků, včetně:
- prodloužení doby pobytu;
- zvýšení nákladů na péči;
- rizika dalších komplikací a
- bolesti a nepohodlí.
(Farrell & Dempsey 2013)
Nástroj: Průvodce péčí o ránu
Dehiscence rány
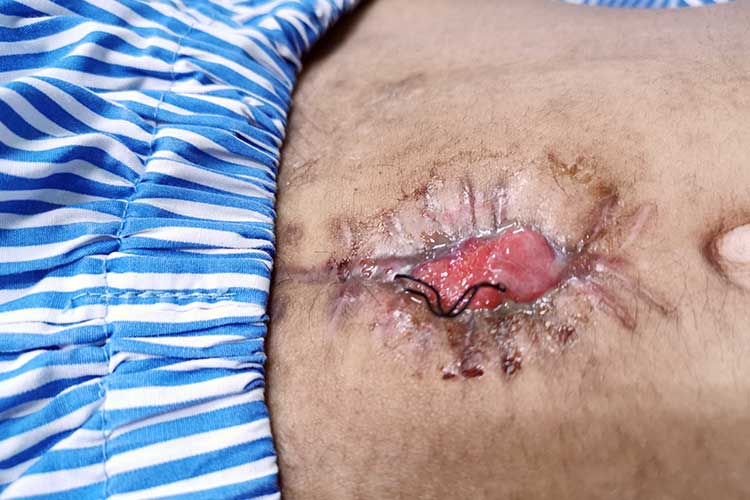
Dehiscence rány je spojena s mortalitou až 45 %. Dehiscence rány, kdy se rána otevře podél stehů, může být pro pacienta značně traumatizující a je spojena s mortalitou až 45 % (WoundSource 2016; Roy et al. 2013).
Může k ní dojít v důsledku různých faktorů, mezi něž patří:
- Špatné hojení tkáně v důsledku podvýživy;
- Obezita;
- Anémie;
- Infekce;
- Předčasné odstranění uzávěru rány nebo
- Nátlak na nezhojenou incizi, například při námaze nebo kašli.
(Koutoukidis et al. 2017; Van Ramshorst et al. 2010)
Nástroj: Průvodce péčí o rány
Pooperační delirium
Pooperační delirium se obvykle vyskytuje u starších dospělých. Jedná se o akutní změnu poznávacích funkcí a je obvykle charakterizováno:
- Zmateností;
- Percepčním a kognitivním deficitem;
- Narušením spánku;
- Kmitavou úrovní vědomí;
- Disorganizovaným myšlením a
- Změněnou úrovní pozornosti.
(Cunningham & Kim 2018)
Zajímavé je, že výskyt pooperačního deliria závisí na typu operace, kterou pacient podstoupil, přičemž u operací zlomenin kyčle je výskyt pooperačního deliria vyšší než u jiných operací. To by mohlo být způsobeno naléhavostí spojenou s touto operací a tím, že ti, kteří si zlomí kyčelní kloub, jsou často starší dospělí s více komorbiditami (Rudolph & Marcantonio 2011).
Závěr
Existuje mnoho dalších potenciálních komplikací, které se mohou vyskytnout po jakékoli operaci, nicméně toto jsou některé z nejčastějších komplikací, které jsou spojeny s různými zákroky. Jak již bylo zmíněno, tyto komplikace mohou pacienta ovlivnit mnoha různými způsoby.
- Akhtar, A, MacFarlane, RJ & Waseem, M 2013, „Pre-operative Assessment and Post-operative Care in Elective Shoulder Surgery“, The Open Orthopaedics Journal, roč. 7, č. 1, s. 1, 2, 3 a 4. 3, pp. 316-322, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788190/
- Baratta, JL, Schwenk, ES & Viscusi, E 2014, ‚Clinical Consequences of Inadequate Pain Relief: Překážky optimální léčby bolesti“, Plastic and Reconstructive Surgery, vol. 134, no. 4S-2, s. 15-21, zobrazeno 11. září 2020, https://journals.lww.com/plasreconsurg/Abstract/2014/10002/Clinical_Consequences_of_Inadequate_Pain_Relief__.5.aspx
- Cunningham, J & Kim, L D 2018, ‚Post-operative Delirium: A Review of Diagnosis and Treatment Strategies“, Journal of Xiangya Medicine, vol. 3 no. 2, viewed 11 September 2020, http://jxym.amegroups.com/article/view/4361/5185
- Farrell, M & Dempsey, J 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams & Wilkins, Broadway.
- Gan, TJ, Diemunsch, P, Habib, A, Kovac, A, Kranke, P, Meyer, T, Watcha, M, Chung, F, Angus, S, Apfe, C, Bergese, S, Candiotti, K, Chan, M, Davis, P, Hooper, V, Lafoo-Deenadayalan, S, Myles, P, Nezat, G, Philip, B & Tramer, M 2014, „Consensus Guidelines for the Management of Postoperative Nausea and Vomiting“, Anesthesia & Analgesia, roč. 118, č. 1 str. 85-113, zobrazeno 11. září 2020, https://journals.lww.com/anesthesia-analgesia/Fulltext/2014/01000/Consensus_Guidelines_for_the_Management_of.13.aspx
- Koutoukidis, G, Stainton, K & Hughson, J (eds) 2017, Tabbner’s Nursing Care: Theory and Practice, 7th edn, Elsevier, Chatswood.
- Maity, A, Saha, D, Swaika, S, Maulik, SG, Choudhury, B & Sutradhar, M 2012, „Detection of Hypoxia in the Early Postoperative Period“, Anesthesia Essays and Researches, roč. 1, č. 1, s. 1-6. 34-37, zobrazeno 11. září 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4173444/
- Pomajzl, A & Siref, L E 2020, ‚Post-op Urinary Retention‘, StatPearls, zobrazeno 11. září 2020, https://www.ncbi.nlm.nih.gov/books/NBK549844/
- Rothrock, JC (ed) 2015, Alexander’s Care of the Patient in Surgery, 15th edn, Elsiver, St Louis.
- Rae, A 2016, „Reasons for Delayed Patient Discharge Following Day Surgery (Důvody opožděného propuštění pacientů po jednodenní chirurgii): A Literature Review“, Nurs Stand., vol. 31 no. 11, viewed 11 September 2020, https://pubmed.ncbi.nlm.nih.gov/27848403/
- Roy, S B, Acharya, A N, Sarkar, A & Basu Roy, S 2013, „A Study of the Factors Related to Abdominal Wound Dehiscense“, J Indian Med Assoc., vol 111 no. 12, viewed 11 September 2020, https://pubmed.ncbi.nlm.nih.gov/25154160/
- Rudolph, JL & Marcantonio, ER 2011, ‚Postoperative Delirium: Anesthesia and Analgesia, vol. 112, no. 1, 2011, s. 1. 5, pp. 1202-1211, viewed 11 September 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3090222/
- WoundSource 2016, What Is Wound Dehiscence?, WoundSource, viewed 11 September 2020, https://www.woundsource.com/blog/what-wound-dehiscence#:~:text=Wound%20dehiscence%20is%20a%20distressing,to%20create%20a%20new%20wound.
- Van Ramshorst, GH, Nieuwenhuizen, J, Hop, MC, Arends, P, Boom, J, Jeekel, J & Lange, JF 2010, „Abdominal Wound Dehiscence in Adults: World Journal of Surgery, vol. 34, no. 20, viewed 11 September 2020, https://link.springer.com/article/10.1007/s00268-009-0277-y
.
Napsat komentář