V I., II., III. a IV. části tohoto seriálu jsme se zabývali těmito 6 pojmy:
#1 – Co je cholesterol?
#2 – Jaký je vztah mezi cholesterolem, který jíme, a cholesterolem v našem těle?
#3 – Je cholesterol špatný?
#4 – Jak se cholesterol pohybuje v našem těle?
#5 – Jak měříme cholesterol?
#6 – Jak cholesterol vlastně způsobuje problémy?
Krátké osvěžení bodů k převzetí z předchozích příspěvků, pokud to budete potřebovat:
- Cholesterol je „jen“ další efektní organická molekula v našem těle, ale se zajímavým rozdílem: jíme ho, vytváříme ho, ukládáme ho a vylučujeme – to vše v různém množství.
- Zásoba cholesterolu v našem těle je pro život nezbytná. Žádný cholesterol = žádný život.
- Cholesterol existuje ve dvou formách – neesterifikované neboli „volné“ (UC) a esterifikované (CE) – a forma určuje, zda ho můžeme vstřebávat, nebo ne, nebo zda ho můžeme skladovat, nebo ne (mimo jiné).
- Většina cholesterolu, který jíme, je ve formě CE. Nevstřebává se a je vylučován střevy (tj. opouští naše tělo ve stolici). Důvodem, proč k tomu dochází, je skutečnost, že CE musí být nejen deesterifikován, ale také soutěží o vstřebávání s mnohem větším množstvím UC dodávaným žlučovými cestami.
- Zpětné vstřebávání cholesterolu, který si v těle syntetizujeme (tj. endogenně produkovaného cholesterolu), je dominantním zdrojem cholesterolu v našem těle. To znamená, že většina cholesterolu v našem těle byla vyrobena naším tělem.
- Proces regulace cholesterolu je velmi složitý a mnohotvárný s několika vrstvami řízení. Dotkl jsem se pouze stránky vstřebávání, ale stránka syntézy je také složitá a vysoce regulovaná. Zjistíte, že syntéza a vstřebávání spolu velmi souvisejí.
- Konzumace cholesterolu má na jeho hladinu v těle velmi malý vliv. To je fakt, nikoliv můj názor. Každý, kdo vám tvrdí něco jiného, je přinejlepším neznalý tohoto tématu. V horším případě je to záměrný šarlatán. Kanadské směrnice před lety zrušily omezení cholesterolu ve stravě. Zbytek světa, zejména Spojené státy, to musí dohnat. Chcete-li se seznámit s důležitým odkazem na toto téma, podívejte se sem.
- Cholesterol a triglyceridy nejsou rozpustné v plazmě (tzn, že se nemohou rozpustit ve vodě), a proto se o nich říká, že jsou hydrofobní.
- Aby mohly být přenášeny kamkoli v našem těle, například z jater do koronární tepny, musí být přenášeny speciální transportní nádobou obalenou bílkovinou, která se nazývá lipoprotein.
- Když tyto „lodě“ zvané lipoproteiny opouštějí játra, procházejí procesem zrání, při kterém se zbavují velké části svého triglyceridového „nákladu“ v podobě volné mastné kyseliny, a tím se zmenšují a stávají se bohatšími na cholesterol.
- Speciální bílkoviny, apoproteiny, hrají důležitou roli při pohybu lipoproteinů po těle a usnadňují jejich interakce s ostatními buňkami. Nejdůležitějšími z nich jsou třída apoB, sídlící na částicích VLDL, IDL a LDL, a třída apoA-I, sídlící z větší části na částicích HDL.
- Přenos cholesterolu v plazmě probíhá oběma směry, z jater a tenkého střeva směrem k periferii a zpět do jater a tenkého střeva („střeva“).
- Hlavní funkcí částic obsahujících apoB je doprava energie (triglyceridů) do svalů a fosfolipidů do všech buněk. Jejich cholesterol je dopravován zpět do jater. Částice obsahující apoA-I dopravují cholesterol do steroidogenních tkání, adipocytů (zásobní orgán pro estery cholesterolu) a nakonec zpět do jater, střeva nebo steroidogenní tkáně.
- Všechny lipoproteiny jsou součástí lidského systému transportu lipidů a harmonicky spolupracují, aby účinně dopravovaly lipidy. Jak si pravděpodobně začínáte uvědomovat, schéma dopravy je velmi složité a lipoproteiny si neustále vyměňují své jádro a povrchové lipidy.
- Měření cholesterolu prošlo za posledních 70 let dramatickým vývojem, jehož jádrem je technologie.
- V současné době většina lidí ve Spojených státech (a potažmo na celém světě) podstupuje „standardní“ lipidový panel, který přímo měří pouze TC, TG a HDL-C.
- Měření cholesterolu v lipoproteinech se provádí v rámci tzv. LDL-C se měří nebo nejčastěji odhaduje.
- Existují pokročilejší testy na měření cholesterolu, které přímo měří LDL-C (i když žádný není standardizovaný), spolu s obsahem cholesterolu v dalších lipoproteinech (např, VLDL, IDL) nebo lipoproteinových subčástic.
- Nejčastěji používaným a doporučeným testem, který dokáže spočítat počet LDL částic, je buď apolipoprotein B nebo LDL-P NMR, který je součástí NMR LipoProfile. NMR může také měřit velikost LDL a dalších lipoproteinových částic, což je cenné pro predikci inzulinové rezistence u lékově naivních pacientů ještě předtím, než jsou zaznamenány změny v hladině glukózy nebo inzulinu.
- Postup od zcela normální tepny k „ucpané“ či aterosklerotické probíhá zcela jasně: částice obsahující apoB se dostane přes endoteliální vrstvu do subendoteliálního prostoru, částice a její obsah cholesterolu se zachytí, dorazí imunitní buňky, následuje zánětlivá reakce, která „upevní“ částice obsahující apoB na místě A vytvoří další prostor pro další z nich.
- Přestože zánět hraje v tomto procesu klíčovou roli, je to průnik do endotelu a zadržení v endotelu, které tento proces řídí.
- Nejčastějším lipoproteinem obsahujícím apoB v tomto procesu je jistě částice LDL. Nicméně Lp(a) a lipoproteiny obsahující apoB hrají také roli, zejména u osob rezistentních na inzulín.
- Chcete-li zastavit aterosklerózu, musíte snížit počet LDL částic.
Pojmem č. 7 – Záleží na velikosti LDL částic?
Je jen málo témat v lipidologii, pokud vůbec nějaká, která vyvolávají více zmatků a sporů než toto. Vedl jsem k němu celý měsíc, takže si myslím, že nastal čas se k této otázce postavit čelem. Četl jsem mnoho článků a viděl mnoho přednášek na toto téma, ale ta, která mi ukradla srdce, byla přednáška Jima Otvose na 66. vědeckém zasedání ADA ve Washingtonu. Některé údaje, které v tomto příspěvku používám, jsou převzaty přímo nebo upraveny z jeho přednášky nebo následných diskusí.
Na začátku této diskuse chci upozornit na dva klinické scénáře, které je třeba mít na paměti:
- Nejsmrtelnější poruchou lipoproteinů je familiární hypercholesterolemie, kterou jsem probíral v předchozích příspěvcích. Všichni tito pacienti mají velké LDL částice, ale většina z nich umírá v dětství nebo v časné dospělosti, pokud nejsou léčeni léky na snížení počtu částic.
- Naproti tomu pacienti s diabetem a další pacienti s pokročilým metabolickým syndromem mají malé LDL částice, a přesto se často dožívají 50 a 60 let, než podlehnou aterosklerotickému onemocnění.
Společným jmenovatelem je, že obě skupiny pacientů v bodech (1) a (2) mají vysoké LDL-P. To, co se vám dnes pokusím ukázat, je, že po úpravě na počet částic nemá velikost částic statisticky významný vztah ke kardiovaskulárnímu riziku. Nejdříve však trochu geometrie.
„Vzor A“ versus „vzor B“ LDL
Zavedení gradientní gelové elektroforézy před zhruba 30 lety je to, co skutečně přimělo lidi zajímat se o velikost LDL částic. Nechybí studie z posledních 25 let, které prokazují, že z následujících 2 scénářů má jeden vyšší riziko, při zachování všech ostatních podmínek .
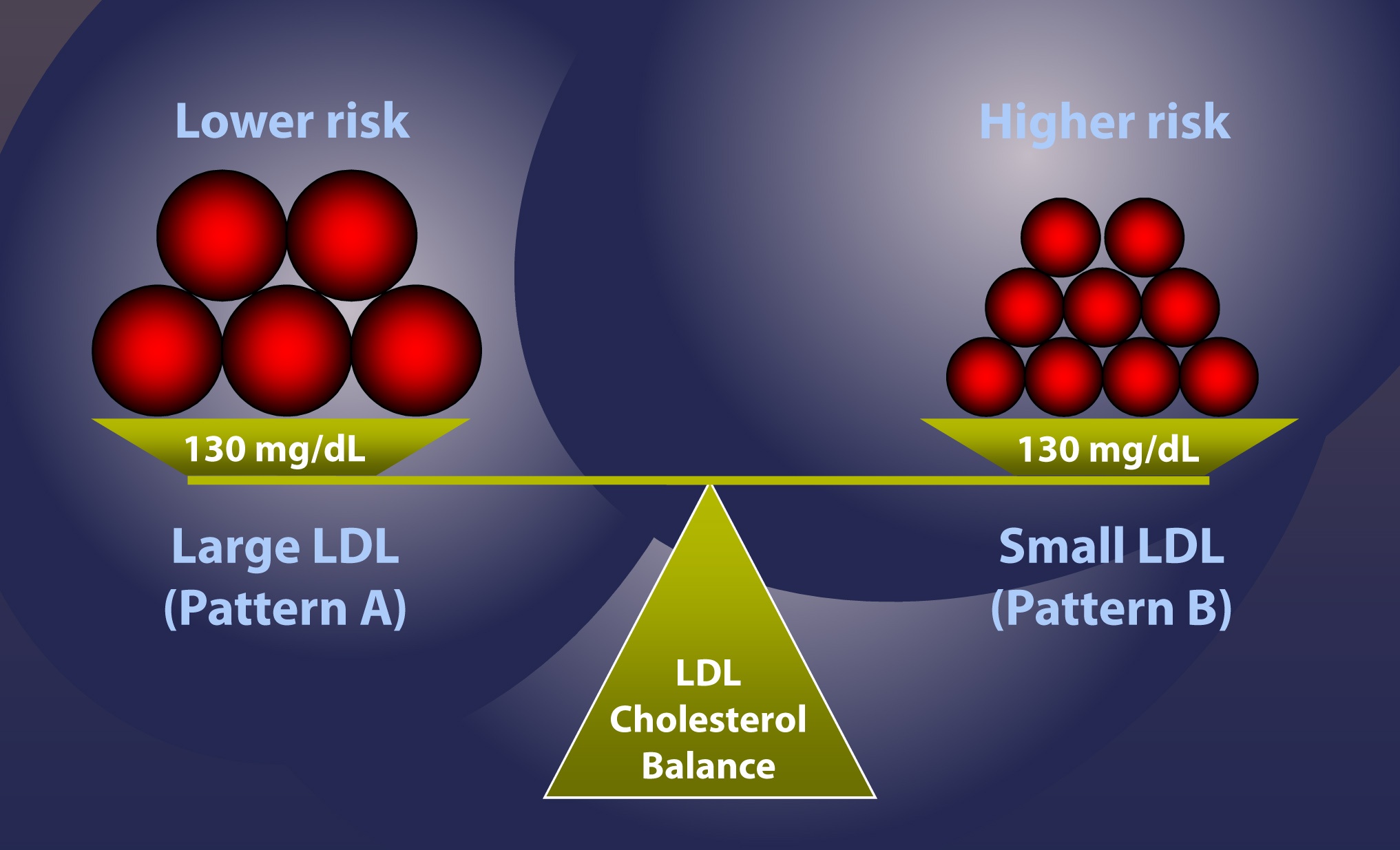
Tady je příklad: Uvažujme 2 pacienty, oba mají stejný celkový obsah cholesterolu v LDL částicích, řekněme 130 mg/dl. Dále předpokládejme, že každý z nich má „ideální“ poměr esterů jádrového cholesterolu k triglyceridům (připomeňme si z části I a III tohoto seriálu, že tento poměr je 4:1). V některém z dalších příspěvků vysvětlím, proč je tento předpoklad pravděpodobně stejně často chybný jako správný, ale pro zjednodušení chci uvést geometrický bod.
- LDL-C = 130 mg/dl, Vzor A (velké částice) – osoba vlevo na obrázku níže
- LDL-C = 130 mg/dl, Vzor B (malé částice) – osoba vpravo na obrázku níže
Podle souboru předpokladů, které jsem uvedl, je případ č. 2 případem vyššího rizika. Jinými slovy, při stejné koncentraci cholesterolu v LDL částicích, za předpokladu stejného poměru CE:TG, je matematicky nutné, aby osoba vpravo, případ č. 2, měla více částic, a tudíž měla větší riziko
Bonusový koncept: Je třeba vědět, kolik molekul cholesterolu připadá na jednu částici LDL. K dopravě cholesterolu v plazmě je vždy zapotřebí více LDL částic ochuzených o cholesterol než LDL částic bohatých na cholesterol, přičemž počet molekul cholesterolu závisí jak na velikosti, tak na obsahu TG v jádře. Čím více TG v částicích, tím méně cholesterolu v částicích.
Proč má tedy osoba vpravo větší riziko? Je to proto, že má více částic? Nebo je to proto, že mají menší částice?“
To je krční otázka, kterou se chci dnes zabývat.

Pokud chápete, že osoba napravo je za velmi opatrných a přiznávám, že příliš zjednodušených předpokladů, které jsem uvedl, ohrožena více než osoba nalevo, existují pouze 4 možné důvody:
- Malé částice LDL jsou aterogennější než velké, nezávisle na jejich počtu.
- Počet částic je to, co zvyšuje aterogenní riziko, nezávisle na velikosti.
- Záleží na velikosti i počtu, a proto je osoba vpravo „dvojnásobně“ ohrožena.
- Na obou vlastnostech záleží a tyto atributy (tj. velikost a počet) jsou markery něčeho jiného, na čem záleží.
Kdo mě dobře zná, ví, že rád přemýšlím v termínech MECE, kdykoli je to možné. Toto je dobré místo k tomu, abych tak učinil.
Důvod č. 4 vyloučím hned teď, protože pokud jsem vás dosud nepřesvědčil, že LDL částice jsou původcem aterosklerózy, nic dalšího, co řeknu, nemá význam. Údaje ze studií jsou nezpochybnitelné a na celém světě nyní existuje 7 směrnic, které obhajují měření počtu částic pro hodnocení rizika. Čím více LDL částic máte, tím větší je riziko aterosklerózy.
Ale jak poznáme, zda je správný důvod č. 1, 2 nebo 3?“
Tento údaj (jeden z nejznámějších v této debatě) pochází z Quebecké kardiovaskulární studie, publikované v roce 1997 v časopise Circulation. Tuto studii najdete zde.
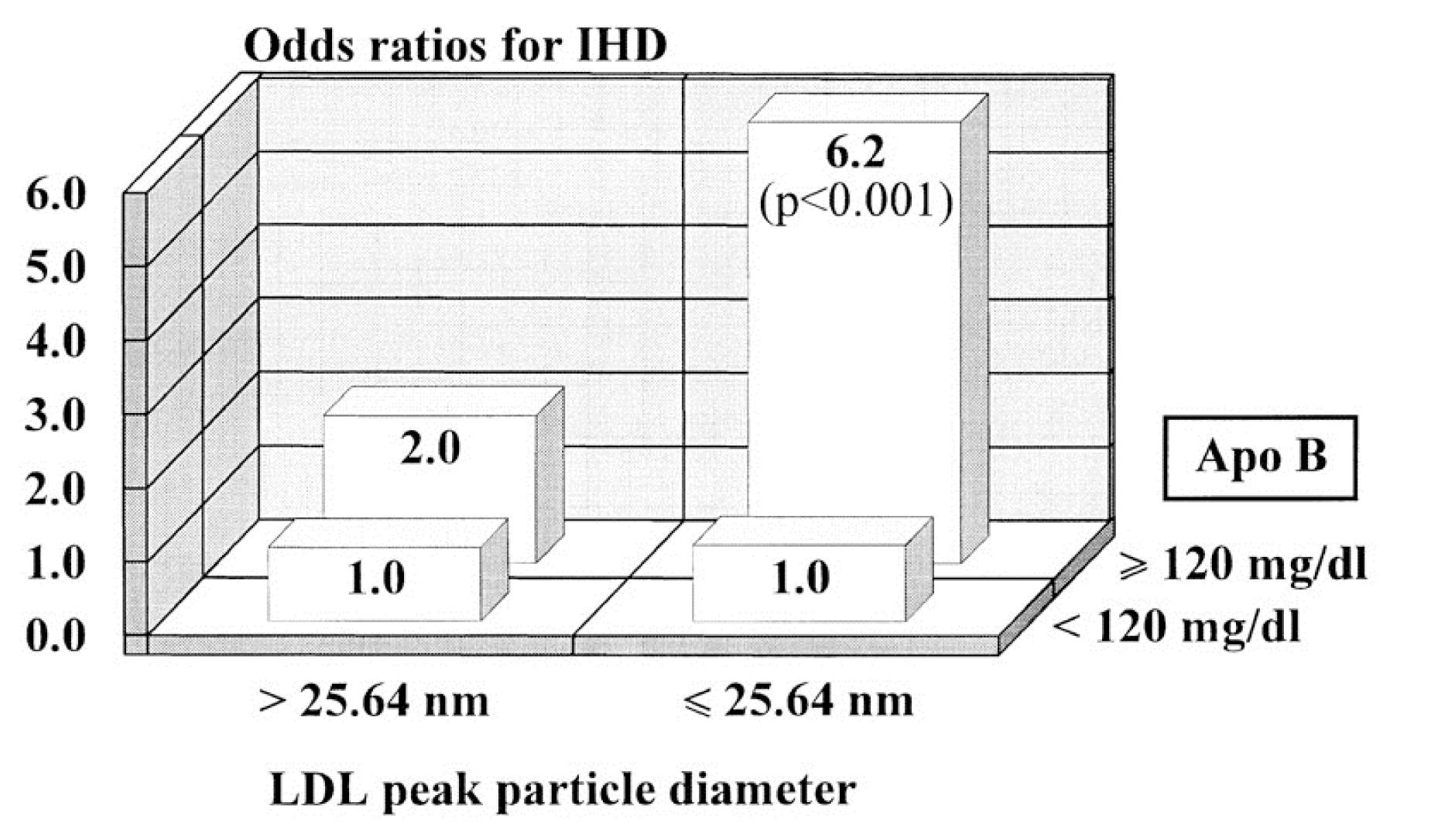

Je to trochu složitý graf, pokud nejste zvyklí se na ně dívat. Zobrazuje relativní rizika – ale ve dvou rozměrech. Dívá se na roli velikosti LDL a apoB (zástupný ukazatel LDL-P, jak si jistě pamatujete z předchozích příspěvků). Zdá se, že je jasné, že u pacientů s nízkým LDL-P (tj. apoB < 120 mg/dl) na velikosti nezáleží. Relativní riziko je v obou případech 1,0, bez ohledu na velikost vrcholu LDL. Avšak u pacientů s velkým množstvím LDL částic (tj. apoB > 120 mg/dl) se zdá, že menší vrcholová velikost LDL s sebou nese mnohem větší riziko – 6,2x.
Pokud byste se dívali pouze na tento obrázek, mohli byste nakonec dojít k závěru, že jak velikost, tak počet částic nezávisle předpovídají riziko (tj. důvod č. 3 výše). Není to nelogický závěr…
Co se však často nezmiňuje, je to, co je v textu článku:
„Mezi lipidovými, lipoproteinovými a apolipoproteinovými proměnnými vyšel apo B jako nejlepší a jediný významný prediktor rizika ischemické choroby srdeční (IHD) v multivariačních stepwiselogistických analýzách (P=.002).“
„LDL-PPD – jako spojitá proměnná nepřispívala k riziku IHD poté, co byl zohledněn příspěvek hladin apo B k riziku IHD.“
Co je to spojitá proměnná? Něco jako výška nebo hmotnost, kde jsou možné hodnoty v nekonečném rozmezí. Srovnejte to s diskrétními proměnnými, jako je „vysoký“ nebo „nízký“, kde jsou pouze dvě kategorie. Pokud například definuji „vysoký“ jako větší nebo roven 6 stopám, celá populace světa by mohla být zařazena do dvou kbelíků: Ti, kteří jsou „malí“ (tj. menší než 6 stop), a ti, kteří jsou „vysocí“ (tj. ti, kteří měří 6 stop a více). Tento obrázek ukazuje velikost LDL, jako by šlo o diskrétní proměnnou – „velký“ nebo „malý“ -, ale zjevně tomu tak není. Je spojitá, což znamená, že může nabývat jakýchkoli hodnot, nejen „velká“ nebo „malá“. Když se stejná analýza provede s použitím velikosti LDL jako spojité proměnné, kterou je, vliv velikosti zmizí a záleží pouze na apoB (tj. LDL-P).
Tento efekt byl pozorován i následně, včetně slavné studie MESA (Multi-Ethnic Study of Atherosclerosis), kterou si můžete přečíst zde. Studie MESA zkoumala souvislost mezi LDL-P, LDL-C, velikostí LDL, IMT (tloušťka intimy a médie – nejlepší neinvazivní marker, který máme k dispozici pro aterosklerózu) a mnoha dalšími parametry u přibližně 5 500 mužů a žen po dobu několika let.
Tato studie použila stejný druh statistické analýzy jako výše uvedená studie, aby rozebrala skutečnou roli LDL-P oproti velikosti částic, jak je shrnuto v následující tabulce.
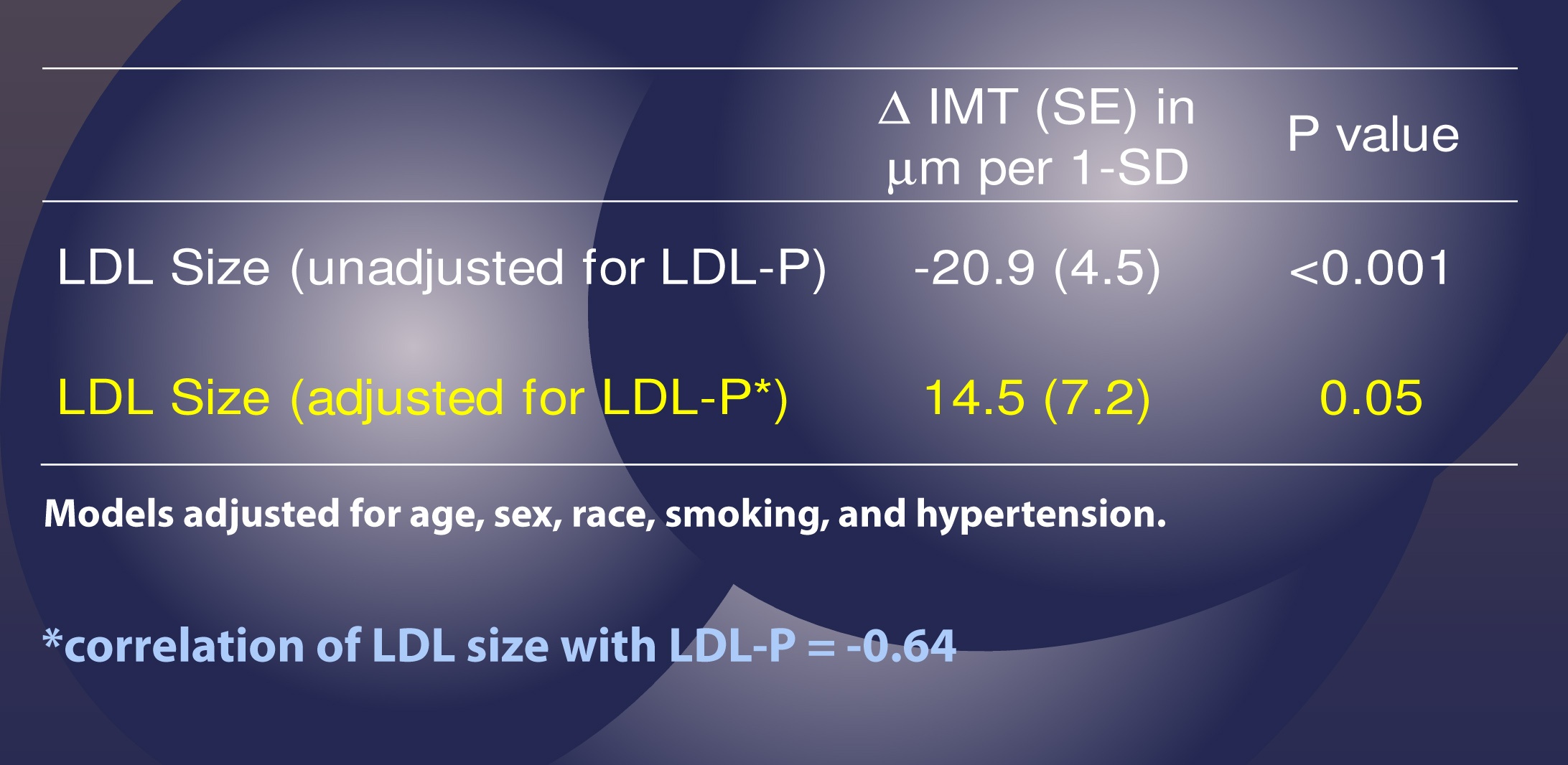

Tato tabulka nám ukazuje, že když se LDL-P nebere v úvahu (tj, „neupravená“ analýza), zvýšení velikosti částic o jednu směrodatnou odchylku je spojeno s 20,9 mikronů MENŠÍ aterosklerózou, což by se dalo očekávat, pokud věříme, že na velikosti částic záleží. Větší částice, méně aterosklerózy.
Když však autoři upravili počet částic LDL (žlutě), stejný jev pozorován nebyl. Nyní bylo zvýšení velikosti LDL částic o 1 směrodatnou odchylku spojeno s PŘIDANÝMI 14,5 mikrony aterosklerózy, i když sotva významné (p=0,05).
Dovolte mi zopakovat tento bod:
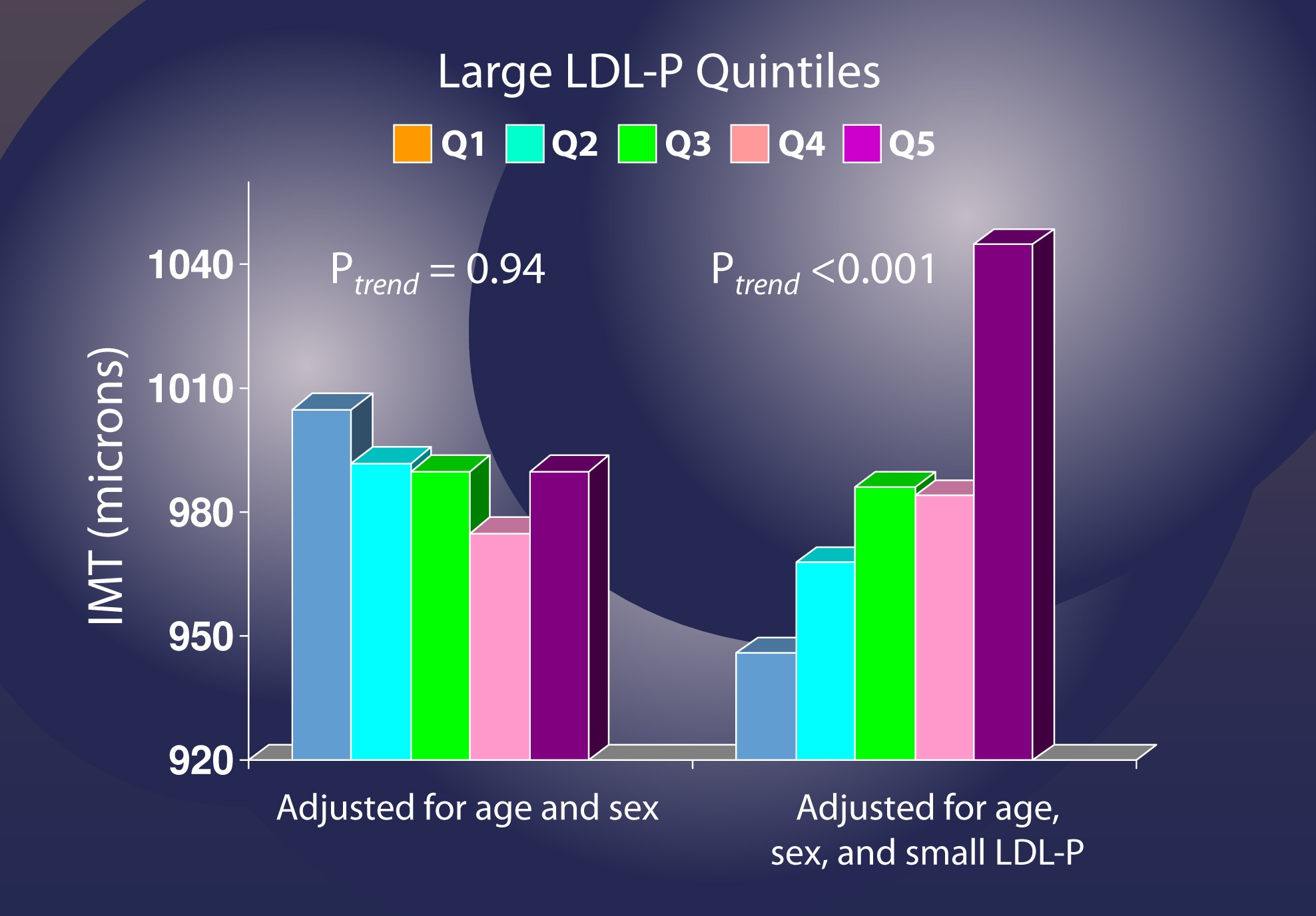
Dovolte mi použít jinou analýzu, abych tento bod znovu ilustroval: jakmile zohledníte LDL-P, vztah aterosklerózy k velikosti částic se zruší (a dokonce má tendenci pohybovat se „špatným“ směrem – tj. větší částice, více aterosklerózy). Pokud se přizpůsobíte věku a pohlaví, ale ne LDL-P , zdá se, že změny v počtu LDL částic (zobrazené v kvintilech, takže každá skupina ukazuje změny o 20 % frakcí) nemají žádný vztah k IMT (tj. k ateroskleróze).
Po úpravě na malé částice LDL-P je však zřejmé, že zvýšený počet velkých částic LDL významně zvyšuje riziko.

Podíval jsem se pouze na malou část prací zabývajících se touto otázkou, ale tato problematika je nyní zcela jasná. Malá částice LDL není více aterogenní než velká, ale teprve po odstranění matoucích faktorů je to jasné. Pokud se tedy podíváte zpět na obrázek, který jsem použil k řešení této otázky, mělo by vám být nyní jasné, že správný je důvod č. 2.
To neznamená, že „průměrný“ člověk, který chodí s malými částicemi, není ohrožen. Vyplývá z toho pouze následující:
- Malá velikost jejich částic je pravděpodobně markerem něčeho jiného (např. metabolického rozvratu v důsledku vyššího obchodu s triglyceridy v LDL částicích);
- Pokud neznáte počet jejich částic (tj. LDL-P nebo apoB), neznáte vlastně jejich riziko.
Tady to pro tento týden uzavřeme. Příští týden se budeme zabývat další otázkou, která vám pravděpodobně vrtá hlavou: Proč potřebujeme měřit LDL-P nebo apoB? Nestačí mi k předpovědi rizika vyšetření LDL-C, které mi naordinoval lékař?“
Shrnutí
- Na první pohled by se mohlo zdát, že pacienti s menšími částicemi LDL jsou ohroženi aterosklerózou více než pacienti s velkými částicemi LDL, a to za stejných podmínek. Proto se tato myšlenka, že vzor A je „dobrý“ a vzor „B“ je špatný, stala poměrně populární.
- Chceme-li se však touto otázkou zabývat, musíme se podívat na změny kardiovaskulárních příhod nebo přímých markerů aterosklerózy (např. IMT) při zachování konstantního LDL-P a poté opět při zachování konstantní velikosti LDL. Teprve když to uděláte, uvidíte, že vztah mezi velikostí a příhodou mizí. Jediné, na čem záleží, je počet částic LDL – velkých, malých nebo smíšených.
- „Částice je částice, je částice.“
- „Částice je částice. Pokud neznáte počet, neznáte ani riziko.
.
Napsat komentář