Author: Jag har en ny version av denna artikel, men jag har inte lyckats med att få fram en ny version: Brit Long, MD (@long_brit, EM Attending Physician, San Antonio, TX) och Alex Koyfman, MD (@EMHighAK, EM Attending Physician, UTSW / Parkland Memorial Hospital)
Välkommen till EM@3AM, en emDOCs-serie som är utformad för att främja din arbetslivskunskap genom att ge en snabb genomgång av kliniska grunder. Vi håller det kort medan du håller din EM-hjärna skarp.
En 8-årig pojke togs in av sina föräldrar på grund av kontinuerligt skrikande i 12 timmar. Föräldrarna noterade att han tar tag i sitt ljumskområde men låter dem inte inspektera området. Genomgång av system är anmärkningsvärt för ingen omskärelse.
Triage av vitala tecken (VS): BP 110/61, HR 135, T 98,0 temporal, RR 18, SpO2 100 % vid rumsluft. Han är i nöd, och undersökningen visar att glansens inkarceration av förhuden med uttalat glansödem. Testikelns läge är normalt med positiv kremasterisk reflex bilateralt. Det finns inget scrotalödem eller erytem.
Vad är diagnosen?
Svar: Paraphimosis1-15
Epidemiologi:
- Riskfaktorer:
- Riskfaktorer: Oomskurna män
- Paraphimos: Nödsituation där förhuden dras tillbaka runt den koronala sulcus, vilket orsakar kärlsammandragning och ödem i ollonet1
- Kan utvecklas till penisnekros och gangrän2
- Förekommer hos 0.7 % av oomskurna pojkar, vilket ökar i takt med att omskärelsen minskar3
- Phimosis: Förhuden dras tillbaka över ollonet
- Nödsituation endast om den orsakar akut urinretention
- Majoriteten av oomskurna spädbarn har normal fimos
Klinisk presentation:
- Parafimos: Hos unga män ses ofta vid blöjbyte, vid rengöring av förhuden eller efter kateterisering1
- Hos tonåringar och äldre män-försenad presentation på grund av förlägenhet, kan orsakas av samlag, genitalpiercing, långvarig erotisk dans4
- Phimosis: Försenad presentation på grund av förlägenhet, kan orsakas av samlag, genitalpiercing, långvarig erotisk dans4
Utvärdering:
- Penis
- Parafimos: Glansödem och kärlstockning på grund av att förhuden är instängd i förhuden
- Phimos: Oförmåga att dra tillbaka förhuden över glans – kontrollera för smärta, pruritus, smegma5
- Skrotum: Kontrollera att det inte föreligger någon samtidig torsion, Fournier’s
- POC glukos vid DM
- KOH-utstryk – svamphyfer kan ses om samtidig balanit
Behandling:
- ABCs
- Förbered tidsram
- Överväga och påbörja icke-manipulativa metoder för reducering samtidigt som resurser mobiliseras för manuell reducering och sedering
- Non-manipulativ reducering: Rimligt förstahandsalternativ i avsaknad av ischemi1
- Osmotiska medel, isvattenkompression2
- Idealt minska ödem med ”ishandske”, aktuellt socker, av 50 % dextroselösning2
- Hög löskoncentration använder gradient för att dra ut vätska från ödematös förhud
- 1-2 timmar för att se effekt4
- Avhängigt av patientens och föräldrarnas samarbetsvilja
- Osmotiska medel, isvattenkompression2
- Manuell reducering – Övervägande av båda tekniker för reducering & analgesi
- Analgesi: Överväga lokal infiltration när Adson-klämmor eller Babcock-klämmor används för att ta tag i förhuden6
- Jämförelse mellan lokal anestesi och IV-sedering vid parafimos hos barn
- Ingen skillnad i första försöksframgång, LOS är kortare vid lokal anestesi, ökning av mindre negativa händelser vid procedursedering3
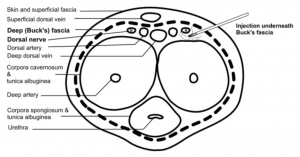
- Dorsala penisnervblockader – kan utföras vid 10 och 2 klockan
- Risk med blinda blockader – LAST, urethralskada, misslyckad anestesi, misslyckad anestesi
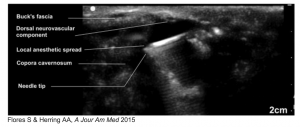
- Kan utföras med högfrekvent linjär sond, injicera med 25 Ga-nål strax under Bucks fascia, 15 min till anestesi7
- Framgångsrikt beskrivet i barn- och vuxenpopulationer7,8
- Manuell reduktion:
- Klassisk manuell reduktionsmetod: Omfattande kontinuerligt tryck på distala penis för att trycka in svullnaden under det sträckande bandet9
- Applicera båda tummarna på ollonet med motdragning av förhuden med pekfingrarna2
- Kan använda Adsons eller Babcocks för att hjälpa till med motdragningen6
- Colorado CoFlex®:
- Applicera båda tummarna på ollonet med motdragning av förhuden med pekfingrarna2
- : Omsluta hela skaftet först löst, sedan är de två följande omslagen sekventiellt hårdare, vilket minimerar traumat på förhuden, låt sitta på plats i 20 minuter2
- Framgångsrik reducering hos 4/4 patienter med symtomdebut 5-48 timmar2
- Fungerar inte manuell reducering: brådskande kirurgisk konsultation
- Om det inte finns någon kirurg eller förflyttning att tillgå, överväg telekonsultation med en kirurg:
- Placera ett eller flera nålhål i ödematös förhud med 22-25 G-nål10,11
- Aspiration av blod från glans1
- Dorsal slits12
- Om det inte finns någon kirurg eller förflyttning att tillgå, överväg telekonsultation med en kirurg:
- Klassisk manuell reduktionsmetod: Omfattande kontinuerligt tryck på distala penis för att trycka in svullnaden under det sträckande bandet9
- Phimosis
- Nödfall vid akut urinretention – rådfråga urolog för dorsalspalt
- I samband med fri urinutsöndring, utbildning om korrekt rengöring av förhuden och demonstration av forcerad retraktion av förhuden
- 3 månaders förhuvudsträckning genererade upplösning av fimos hos 76 % av patienterna13
- Topiska kortikosteroider kan tillhandahållas för via antiinflammatoriskt, immunosuppressiva och hudförtunnande verkningsmekanismer14
- Metaanalys av 12 RCT:er visade att topiska steroider förbättrade eller helt löste upp fimos15
- Topisk triamcinolon 0.025% BID i 4-6 veckor
Disposition:
- Om urinretention vid fimos
- I paraphimos:
- Omedelbart om betydande ischemi1
- Efter misslyckad manuell reducering trots adekvat sedering/analgesi1
- Symtom > 12 timmar1
- Urologsamtal i öppenvården för patienten om manuell reducering lyckats inom 2-3 veckor1
Pärlor:
-
- Efter reduktionen, se till att patienten kan urinera, dra inte tillbaka förhuden i 2 veckor1

En mamma tar med sig sin 1-åriga oomskurna pojke till akutmottagningen efter att ha insett när hon badade barnet att förhuden inte var retractil. Han har ingen feber och har fortfarande rikligt med blöta blöjor. Undersökningen visar att förhuden är normal och intakt och att den är överliggande på ollonet, och man kan se att urin kommer ut ur mässen. Vilket av följande är det lämpligaste nästa steget?
A) Trygghet och utskrivning
B) Retraktion av förhuden för att exponera den distala glanspenisen
C) Topisk hydrokortison appliceras på den distala penis
D) Urologisk konsultation
Svar: A
Den här patientens presentation stämmer överens med fysiologisk fimos. Fimos är oförmågan att dra tillbaka förhuden proximalt om ollonet. Det är viktigt att skilja phimosis från paraphimosis (oförmåga att reducera förhuden tillbaka över glans), eftersom paraphimosis är en medicinsk nödsituation som kan leda till nekros av glans på grund av att det venösa flödet hindras. Phimos beror oftast på stenos av den distala förhuden. Dessa fall försvinner oftast spontant vid 5-7 års ålder och kräver ingen ytterligare behandling om inte stenosen är tillräckligt allvarlig för att hindra urinflödet och orsaka hinder eller infektion. Den här patienten har fortfarande blöta blöjor och urinflöde noteras vid undersökningen, så i det här fallet är det lämpligt att lugna honom och skriva ut honom. Dessutom bör föräldrarna uppmanas att rengöra under förhuden för att minska risken för lokala infektioner eller urininfektioner.
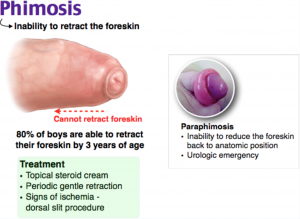
Retraktion av förhuden för att exponera den distala ollonet (B) bör inte försökas, eftersom detta inte gynnar patienten och potentiellt kan leda till parafimos, ett mycket allvarligare tillstånd. Topiskt hydrokortison (C), eller annan steroidkräm, kan användas efter fem års ålder om symtomen kvarstår, men är inte lämpligt hos barn under fem år, eftersom detta sannolikt är fysiologiskt betingat. Urologisk konsultation (D) rekommenderas inte för detta godartade tillstånd om inte symtomen kvarstår efter fem års ålder.
Rosh Review Free Qbank Access
Fördjupad läsning:
FOAMed:
WikEM – Paraphimosis and Phimosis
EM News – Paraphimosis
Peds EM Morsels – Paraphimosis
Peds EM Morsels – Phimosis
- Clifford ID, Craig SS, Nataraja RM, Panabokke G. Pediatrisk parafimos. Emerg Med Australas. 2016;28(1):96-99. doi:10.1111/1742-6723.12532
- Pohlman GD, Phillips JM, Wilcox DT. Enkel metod för parafimosreducering som återigen har tagits upp: Point of technique and review of the literature. J Pediatr Urol. 2013;9(1):104-107. doi:10.1016/j.jpurol.2012.06.012
- Burstein B, Paquin R. Comparison of outcomes for pediatric paraphimosis reduction using topical anesthetic versus intravenous procedural sedation ☆. 2017. doi:10.1016/j.ajem.2017.04.015
- Little B, White M. Behandlingsalternativ för parafimos. Int J Clin Pract. 2005;59(5):591-593. doi:10.1111/j.1742-1241.2004.00356.x
- Hayashi Y, Kojima Y, Mizuno K, Kohri K. Prepuce: Sci World J. 2011;11:289-301. doi:10.1100/tsw.2011.31
- Turner CD, Kim HL, Cromie WJ. Dorsalbandsdragning för minskning av parafimos. Urology. 1999;54(5):917-918. http://www.ncbi.nlm.nih.gov/pubmed/10565759. Tillgänglig 15 juni 2019.
- Flores S, Herring AA. Ultraljudsstyrd dorsal penisnervblockering för ED-paraphimosreducering. Am J Emerg Med. 2015;33(6):863.e3-863.e5. doi:10.1016/j.ajem.2014.12.041
- Sandeman DJ, Dilley A V. Ultrasound Guided Dorsal Penile Nerve Block in Children. Anaesth Intensive Care. 2007;35(2):266-269. doi:10.1177/0310057X0703500217
- Choe JM. Paraphimos: nuvarande behandlingsalternativ. Am Fam Physician. 2000;62(12):2623-2626, 2628. http://www.ncbi.nlm.nih.gov/pubmed/11142469. Tillgänglig 15 juni 2019.
- King PA. Reduktion av parafimos på det enkla sättet – Dundee-tekniken. BJU Int. 2001;88(3):305. http://www.ncbi.nlm.nih.gov/pubmed/11488759. Accessed June 15, 2019.
- Kumar V, Javle P. Modified puncture technique for reduction of paraphymosis. Ann R Coll Surg Engl. 2001;83(2):126-127. http://www.ncbi.nlm.nih.gov/pubmed/11320922. Tillgänglig 15 juni 2019.
- Waters TC, Sripathi V. Reduktion av paraphimos. Br J Urol. 1990;66(6):666. http://www.ncbi.nlm.nih.gov/pubmed/2265349. Accessed June 15, 2019.
- Zampieri N, Corroppolo M, Camoglio FS, Giacomello L, Ottolenghi A. Phimosis: Stretchingmetoder med eller utan applicering av topiska steroider? J Pediatr. 2005;147(5):705-706. doi:10.1016/j.jpeds.2005.07.017
- Kragballe K. Topical corticosteroids: mechanisms of action. Acta Derm Venereol Suppl (Stockh). 1989;151:7-10; diskussion 47-52. http://www.ncbi.nlm.nih.gov/pubmed/2533778. Accessed June 15, 2019.
- Moreno G, Corbalán J, Peñaloza B, Pantoja T. Topical corticosteroids for treating phimosis in boys. Cochrane Database Syst Rev. 2014;(9):CD008973. doi:10.1002/14651858.CD008973.pub2
Lämna ett svar