- Chaque fois qu’un patient subit une intervention chirurgicale, il court le risque de complications potentielles.
- Nausea et vomissements
- Outil : Évaluation des nausées et des vomissements
- Distension abdominale et iléus paralytique
- Outil : Évaluation abdominale
- Rétention urinaire
- Relié : Dysfonctionnement vésical neurogène
- Constipation
- Outil : Gestion de la constipation chez la personne âgée
- Douleur
- Outil : Évaluation de la douleur & Prise en charge
- Choc
- Outil : Signes et symptômes de l’hypotension
- Hémorragie
- Hypoxie
- Pneumonie
- Thrombose veineuse profonde (TVP)
- Outil : Thromboembolie veineuse : Symptômes et prévention
- Embolie pulmonaire
- Outil : Évaluation de la douleur thoracique : Que faire lorsque votre patient présente une douleur thoracique
- Infection de la plaie
- Outil : Guide du soin des plaies
- Déhiscence de la plaie
- Outil : Guide de soins des plaies
- Délirium postopératoire
- Conclusion
Chaque fois qu’un patient subit une intervention chirurgicale, il court le risque de complications potentielles.
Ces dernières peuvent varier des effets secondaires bénins de la chirurgie aux complications majeures qui peuvent entraîner le décès d’un patient. Les soins infirmiers postopératoires doivent impliquer une surveillance étroite du patient afin d’identifier les signes avant-coureurs et de prévenir l’apparition de complications.
Les complications varient en fonction de la chirurgie pratiquée, cependant, beaucoup sont communes à une variété de procédures différentes.

Nausea et vomissements
Les nausées et les vomissements peuvent sembler insignifiants mais peuvent être angoissants pour le patient (Gan et al. 2014) et retarder sa sortie du domicile s’ils ne sont pas contrôlés (Rae 2016).
Postopératoirement, attendez-vous à ce qu’environ la moitié de vos patients aient des nausées et 30 % des vomissements (Koutoukidis et al. 2017 ; Gan et al. 2014).
Outil : Évaluation des nausées et des vomissements
Distension abdominale et iléus paralytique
Ces deux complications sont très similaires. Le patient se plaint de douleurs abdominales et est incapable d’évacuer les flatulences. Il peut avoir des nausées et des vomissements en plus d’un abdomen distendu.
Ces symptômes surviennent lorsque le péristaltisme intestinal ralentit ou s’arrête, entraînant une stagnation du contenu intestinal. Parfois, il peut être prévenu par une mobilisation précoce, cependant, une fois qu’il se produit, le patient est traité par une mise au repos par la bouche, et peut également avoir besoin que son contenu gastrique soit vidé par l’insertion d’une sonde nasogastrique (Koutoukidis et al. 2017).
Outil : Évaluation abdominale
Rétention urinaire
De nombreux facteurs peuvent contribuer à une diminution de la fonction urinaire après une chirurgie, entraînant une rétention urinaire. Il s’agit notamment de la douleur, des médicaments et d’un réflexe mictionnel déprimé causé par certains agents anesthésiques, les anesthésiques spinaux ou les péridurales (Pomajzl & Siref 2020).
La prise en charge de la rétention urinaire comprend :
- Encourager la déambulation ;
- Assumer une position de miction normale ;
- Assurer un apport hydrique adéquat ;
- Double miction ;
- Assurer une stimulation sensorielle telle que l’eau courante lors d’une tentative de miction ; et
- Cathétérisme (en dernier recours).
(Koutoukidis et al. 2017)
Relié : Dysfonctionnement vésical neurogène
Constipation
La constipation postopératoire est causée par la perturbation du régime alimentaire normal du patient, la mobilité réduite, la réduction de l’apport en liquide, les médicaments tels que les narcotiques et les effets dépressifs des agents anesthésiques. Ce n’est pas quelque chose à prendre à la légère ; la constipation peut potentiellement conduire à une obstruction intestinale et le patient à subir d’autres interventions chirurgicales (Koutoukidis et al. 2017).
Outil : Gestion de la constipation chez la personne âgée
Douleur
La gestion de la douleur peut être un problème important pour certains patients après une chirurgie. Les gens associent souvent la douleur à la chirurgie, cependant, une douleur non contrôlée peut avoir de nombreux effets négatifs sur le patient, y compris un risque accru de morbidité et de mortalité, un retard de récupération et des douleurs chroniques (Baratta et al. 2014).
Il a également été constaté que les patients ayant un mauvais contrôle de la douleur sont cinq fois plus susceptibles de subir une infection en raison de l’effet stimulant de la douleur sur la réponse au stress, impactant à la fois les fonctions cardiaques et immunitaires (Baratta et al. 2014 ; Koutoukidis et al. 2017).
Outil : Évaluation de la douleur & Prise en charge
Choc
Le choc est causé par une réduction du volume de sang circulant dans le corps. Le patient présentera une hypotension ; une faible tachycardie ; une agitation ; une peau pâle, fraîche et humide ; et une diminution du débit urinaire (Farrell & Dempsey 2013 ; Koutoukidis et al. 2017).
Outil : Signes et symptômes de l’hypotension
Hémorragie
L’hémorragie postopératoire peut être divisée en deux catégories :
- L’hémorragie réactionnelle, qui survient dans les 24 premières heures suivant l’intervention chirurgicale et est causée par le délogement des caillots des vaisseaux ; et
- L’hémorragie secondaire, qui résulte d’une infection qui affaiblit les caillots sanguins ou les parois des vaisseaux.
(Koutoukidis et al. 2017)
Hypoxie
L’hypoxie se produit lorsque le sang ne transporte pas assez d’oxygène pour les besoins de l’organisme. Les tissus et les organes ont besoin de l’oxygène du sang pour survivre, l’hypoxie est donc une complication très importante.
Le patient hypoxique présentera des signes et des symptômes, notamment :
- Tachycardie;
- Tachypnée;
- Espacement du souffle;
- Pâleur ou cyanose;
- Léthargie;
- Diminution de la réactivité;
- Confusion ; et
- Agitation.
(Koutoukidis et al. 2017 ; Maity et al. 2012)
Pneumonie
La pneumonie est une complication postopératoire fréquente qui se produit en raison d’une accumulation de sécrétions dans les poumons, provoquant une consolidation pulmonaire et, par conséquent, une infection.
Le risque de pneumonie peut être augmenté par une variété de facteurs, notamment un indice de masse corporelle élevé, le tabagisme, l’état respiratoire, toute condition respiratoire prémorbide telle que la BPCO, si le patient a eu besoin d’une ventilation mécanique pendant la période postopératoire et l’utilisation d’opioïdes. Les opioïdes ont un effet dépressif sur le système respiratoire et peuvent placer la personne à un risque accru de développer une pneumonie (Akhtar et al. 2013 ; Farrell & Dempsey 2013 ; Koutoukidis et al. 2017).
Thrombose veineuse profonde (TVP)
Les TVP peuvent se produire après une chirurgie en raison de la stagnation du sang dans les veines, ou stase veineuse. Cela se produit lorsque le sang a besoin d’aide pour remonter le long des jambes jusqu’au cœur. Les muscles du mollet agissent généralement comme une pompe pour ce faire, mais après une chirurgie, lorsque le patient se repose au lit pendant une période prolongée, cela ne se produit pas et peut entraîner la formation d’une TVP (Koutoukidis et al. 2017 ; Rothrock 2015).
Outil : Thromboembolie veineuse : Symptômes et prévention
Embolie pulmonaire
Une embolie pulmonaire (EP) se produit lorsqu’une des artères pulmonaires est bloquée par un caillot de sang, de l’air ou de la graisse. Le patient se plaint souvent de l’apparition soudaine d’une dyspnée, de douleurs thoraciques et d’une cyanose. Une EP peut entraîner un effondrement circulatoire soudain et la mort (Koutoukidis et al. 2017).
Outil : Évaluation de la douleur thoracique : Que faire lorsque votre patient présente une douleur thoracique
Infection de la plaie
Des infections de la plaie peuvent également survenir dans la plaie chirurgicale ; il est donc important que tout changement de pansement soit effectué en utilisant une technique aseptique.
Les infections du site chirurgical ont de nombreuses implications, notamment :
- Une augmentation de la durée du séjour ;
- Une augmentation du coût des soins ;
- Risque de complications supplémentaires ; et
- Douleur et inconfort.
(Farrell & Dempsey 2013)
Outil : Guide du soin des plaies
Déhiscence de la plaie
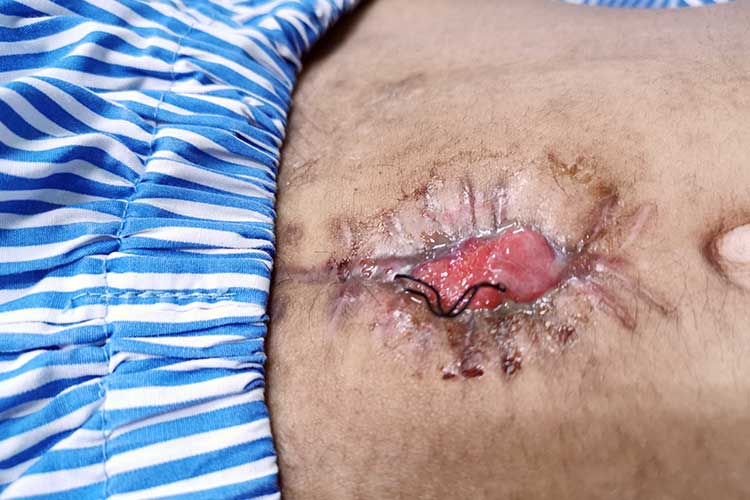
La déhiscence de plaie, dans laquelle une plaie s’ouvre le long des sutures, peut être assez traumatisante pour le patient et est associée à des taux de mortalité aussi élevés que 45% (WoundSource 2016 ; Roy et al. 2013).
Elle peut se produire en raison de divers facteurs, notamment :
- Mauvaise cicatrisation des tissus due à la malnutrition ;
- Obésité ;
- Anaémie ;
- Infection ;
- Suppression prématurée de la fermeture de la plaie ; ou
- Stress sur l’incision non cicatrisée, comme l’effort ou la toux.
(Koutoukidis et al. 2017 ; Van Ramshorst et al. 2010)
Outil : Guide de soins des plaies
Délirium postopératoire
Le délire postopératoire survient généralement chez les personnes âgées. Il s’agit d’une modification aiguë de la cognition et se caractérise généralement par :
- Confusion ;
- Déficits perceptifs et cognitifs ;
- Sommeil perturbé ;
- Niveaux de conscience fluctuants ;
- Pensée désorganisée ; et
- Modification des niveaux d’attention.
(Cunningham & Kim 2018)
Il est intéressant de noter que l’incidence du délire postopératoire dépend du type de chirurgie que le patient a subi, la chirurgie pour les fractures de la hanche ayant une incidence plus élevée de délire postopératoire que les autres chirurgies. Cela pourrait être dû à l’urgence liée à cette chirurgie et aux personnes qui se fracturent la hanche étant souvent des adultes plus âgés avec de multiples comorbidités (Rudolph & Marcantonio 2011).
Conclusion
Il y a beaucoup d’autres complications potentielles qui peuvent survenir après toute chirurgie, cependant, ce sont certaines des complications les plus courantes qui sont associées à une variété de procédures différentes. Comme mentionné, ces complications peuvent avoir un impact sur le patient de différentes manières.
- Akhtar, A, MacFarlane, RJ & Waseem, M 2013, ‘Pre-operative Assessment and Post-operative Care in Elective Shoulder Surgery’, The Open Orthopaedics Journal, vol. 7, no. 3, pp. 316-322, consulté le 11 septembre 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788190/
- Baratta, JL, Schwenk, ES & Viscusi, E 2014, ‘Clinical Consequences of Inadequate Pain Relief : Barriers to Optimal Pain Management’, Plastic and Reconstructive Surgery, vol. 134, no. 4S-2, pp. 15-21, consulté le 11 septembre 2020, https://journals.lww.com/plasreconsurg/Abstract/2014/10002/Clinical_Consequences_of_Inadequate_Pain_Relief__.5.aspx
- Cunningham, J & Kim, L D 2018, ‘Post-operative Delirium : A Review of Diagnosis and Treatment Strategies’, Journal of Xiangya Medicine, vol. 3 no. 2, consulté le 11 septembre 2020, http://jxym.amegroups.com/article/view/4361/5185
- Farrell, M & Dempsey, J 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing, 3rd edn, Lippincott Williams & Wilkins, Broadway.
- Gan, TJ, Diemunsch, P, Habib, A, Kovac, A, Kranke, P, Meyer, T, Watcha, M, Chung, F, Angus, S, Apfe, C, Bergese, S, Candiotti, K, Chan, M, Davis, P, Hooper, V, Lafoo-Deenadayalan, S, Myles, P, Nezat, G, Philip, B & Tramer, M 2014, ‘Consensus Guidelines for the Management of Postoperative Nausea and Vomiting’, Anesthesia & Analgesia, vol. 118, no. 1 pp. 85-113, consulté le 11 septembre 2020, https://journals.lww.com/anesthesia-analgesia/Fulltext/2014/01000/Consensus_Guidelines_for_the_Management_of.13.aspx
- Koutoukidis, G, Stainton, K & Hughson, J (eds) 2017, Tabbner’s Nursing Care : Theory and Practice, 7th edn, Elsevier, Chatswood.
- Maity, A, Saha, D, Swaika, S, Maulik, SG, Choudhury, B & Sutradhar, M 2012, ‘Detection of Hypoxia in the Early Postoperative Period’, Anesthesia Essays and Researches, vol. 1, no. 1, pp. 34-37, consulté le 11 septembre 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4173444/
- Pomajzl, A & Siref, L E 2020, ‘Post-op Urinary Retention’, StatPearls, consulté le 11 septembre 2020, https://www.ncbi.nlm.nih.gov/books/NBK549844/
- Rothrock, JC (ed) 2015, Alexander’s Care of the Patient in Surgery, 15th edn, Elsiver, St Louis.
- Rae, A 2016, ‘Reasons for Delayed Patient Discharge Following Day Surgery : A Literature Review’, Nurs Stand., vol. 31 no. 11, consulté le 11 septembre 2020, https://pubmed.ncbi.nlm.nih.gov/27848403/
- Roy, S B, Acharya, A N, Sarkar, A & Basu Roy, S 2013, ‘A Study of the Factors Related to Abdominal Wound Dehiscense’, J Indian Med Assoc, vol 111 no. 12, consulté le 11 septembre 2020, https://pubmed.ncbi.nlm.nih.gov/25154160/
- Rudolph, JL & Marcantonio, ER 2011, ‘Postoperative Delirium : Acute Change With Long-term Implications’, Anesthesia and Analgesia, vol. 112, no. 5, pp. 1202-1211, consulté le 11 septembre 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3090222/
- WoundSource 2016, What Is Wound Dehiscence ?, WoundSource, consulté le 11 septembre 2020, https://www.woundsource.com/blog/what-wound-dehiscence#:~:text=Wound%20dehiscence%20is%20a%20distressing,to%20create%20a%20new%20wound.
- Van Ramshorst, GH, Nieuwenhuizen, J, Hop, MC, Arends, P, Boom, J, Jeekel, J &Lange, JF 2010, ‘Abdominal Wound Dehiscence in Adults : Development and Validation of a Risk Model’, World Journal of Surgery, vol. 34, no. 20, consulté le 11 septembre 2020, https://link.springer.com/article/10.1007/s00268-009-0277-y
.
Laisser un commentaire