Abstract
L’incidence annuelle des nouveaux cas d’ostéosarcome (OS) touche environ 0,7 million de personnes, est plus fréquente chez les hommes et dans la troisième et quatrième décennie de la vie l’âge moyen de la plus grande incidence. Comme l’implication de la région maxillo-faciale est rare, environ 6,0% de tous les cas d’OS. Le but de cette étude était de rapporter un cas d’ostéosarcome dans la mandibule, décrivant sa clinique, l’imagerie et histopathologique. Patiente âgée de 20 ans, leucodermie, recherchée pour être référée à une clinique spécialisée en chirurgie et traumatologie orale et maxillo-faciale. Une augmentation de volume de la région antérieure de la mandibule avec une histoire de 3-4 mois a été présentée dans le cas ci-dessous. La marge de sécurité de l’excision chirurgicale est le principal traitement de l’OS avec une récidive locale chez environ 60% des patients, généralement au cours de la première année après le traitement. Les taux de survie à 5 ans sont rapportés avec une moyenne de 43% pour l’OS gnathique. Il conclut que l’OS est un cancer agressif et rare dans la région maxillo-faciale, où l’excision chirurgicale est le meilleur traitement, avec une forte probabilité de rechute dans la première année.
Mots clés
ostéosarcome, maxillofacial, jeune patient
Introduction
Les ostéosarcomes (OS) représentent 20% de tous les sarcomes, incluant les anomalies osseuses préexistantes, les traumatismes antérieurs, l’ostéogenèse imparfaite et autres. L’incidence annuelle des nouveaux cas touche environ 0,7 million de personnes, est plus fréquente chez les hommes et dans la troisième et quatrième décennie de la vie l’âge moyen de la plus forte incidence . En outre, l’occurrence de l’OS est plus grande dans les os longs, représentant 60% de toutes les tumeurs malignes, avec une incidence de 1 : 100.000 . Depuis l’implication de la région maxillo-faciale est rare, environ 6,0% de tous les cas de OS.
Métastases de OS sont le plus souvent observés dans les poumons ou les os . Les métastases dans la cavité buccale et la mâchoire sont rares, environ 1% , peu de cas bien documentés de métastases THE muqueuse orale sont connus en 2015 . Toutefois, en tant qu’information lacunaire, en raison de la rareté relative de cette condition, aucune directive de traitement basée sur des preuves clairement définies pour ces tumeurs.
Les signes et les symptômes les plus courants associés à OS dans la mâchoire sont une douleur persistante, un volume accru et paresthésie . Les OS sont montrés comme des lésions ostéoblastiques ou ostéolytiques avec réaction périostée dans les rayons X, et les résultats patológicosrevelam tissu ostéoïde produit par la tumeur, avec une forte densité de cellules malignes. Les types histologiques sont connus chondroblastique (41%), ostéoblastique (33%) et fibroblastique (26%) . Selon certaines séries de cas, 50% des OS dans la mâchoire sont condroblásticos, et ce type est associé à un meilleur pronostic que les autres types histologiques .
Plusieurs auteurs disent que l’OS du maxillaire comme une entité spécifique avec un comportement clinique différent des autres os du squelette . Contrairement à l’OS des os longs, la tête et le cou se produisent le plus souvent dans les troisième et quatrième décennies de la vie sans biais concernant le sexe . Des facteurs de risque ont été attribués à la cause de l’OS ; la croissance osseuse rapide est l’un d’entre eux. Craniofaciale sont également associés à des patients plus âgés avec la maladie de Paget du squelette , dysplasie fibreuse et de l’os comme une séquelle tardive de l’irradiation craniofaciale .
Le but de cette étude était de rapporter un cas d’ostéosarcome dans la mandibule, décrivant son clinique, l’imagerie et histopathologique.
Rapport de cas
Une patiente de 20 ans atteinte de leucodermie a été présentée en référence à une clinique spécialisée en chirurgie orale et maxillo-faciale et en traumatologie. La patiente présentée présentait une augmentation de volume de la région antérieure de la mandibule depuis 3-4 mois. Initialement, il n’y avait pas de douleur, cependant, après la première exploration chirurgicale, le cas a évolué avec une douleur, un site hyperthermique, une mobilité dentaire, une paresthésie dans la région, une hypersalivation et une perte d’appétit.
L’examen intraoral a révélé un volume accru de consistance ferme s’étendant de la région de 42 à 35, impliquant l’arc, la zone du fornix vestibulaire et le plancher de la bouche de la région. Le patient a été diagnostiqué avec une lésion ulcérée dans la dent au niveau de la région de déplacement entre 32 et 33 (Figure 1). Une radiographie panoramique a révélé une zone d’aspect mixte aux bords irréguliers et indéfinis (Figure 2). En tomodensitométrie, on observe une masse tumorale d’aspect agressif impliquant la partie alvéolaire, avec une expansion de l’os cortical buccal et lingual, suivie d’une destruction osseuse périphérique et de zones irrégulières de haute et de basse densité (Figure 3 et 4).
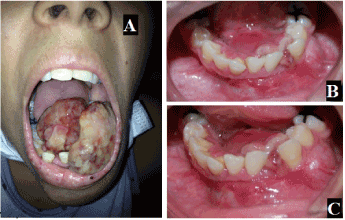
Figure 1. A : photographie extra-orale antérieure montrant la gravité de l’ostéosarcome, B et C : photos intra-orales montrant l’augmentation volumétrique dans la région mandibulaire avec un renflement bicortical et une ulcération
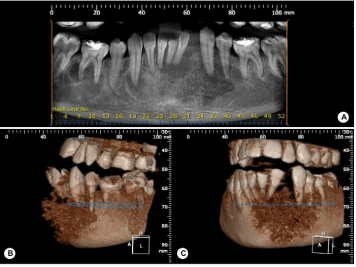
Figure 2. A : Image panoramique montrant une zone d’aspect mixte avec des bords irréguliers et non définis dans la région antérieure de la mandibule et B et C : reconstructions 3D
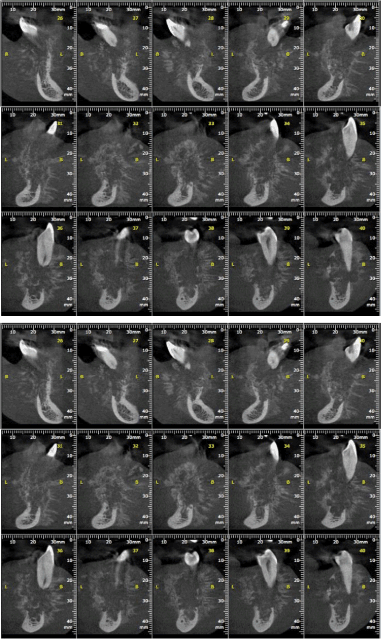
Figure 3. Coupes tomographiques d’images détaillant les zones affectées par la blessure
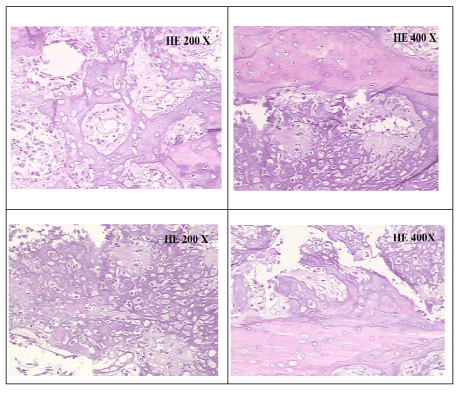
Figure 4. Microscopie histologique montrant des cellules mésenchymateuses fusiformes désordonnées, non minérales de la matrice osseuse, éosinophiles, appelées esteoide, zones basophiles en raison de la minéralisation de la matrice ostéoïde. Des zones à matrice chondroïde ont également été observées
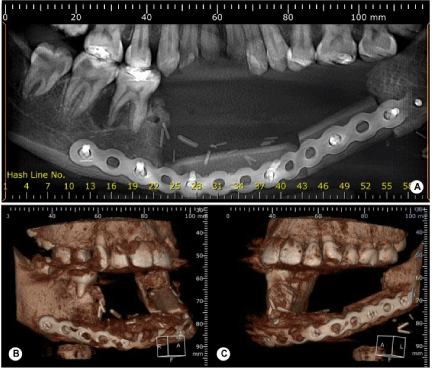
Figure 5. Scanner tomographique montrant le rececção mandibulaire partiel en postopératoire immédiat avec reconstruction immédiate avec greffe de fibula
Une biopsie incisionnelle a ensuite été réalisée et le matériel prélevé a été envoyé à l’analyse pathologique. Histologiquement, la tumeur a montré une production diffuse de tissu ostéoïde et chondroïde. Les études immunohistochimiques ont révélé des révélations positives pour les protéines S-100, AML et pour Ki-67 et négatives pour le CD 34, la desmine et la myogénine. La lésion a alors été diagnostiquée comme OS chondroblastique et le patient a été adressé à un oncologue (Figure 6). En postopératoire de la manipulation chirurgicale, une tumeur extensive de croissance rapide, de consistance ferme et rougeâtre avec des foyers leucoplásicos a émergé dans la région manipulée. Il a ensuite effectué la rececção pacial mandibulaire avec la reconstruction de greffe de la fibula (Figure 7).
Discussion
La touche la tête et le cou dans environ 10% des cas. La mâchoire, comme dans ce cas, et le maxillaire sont oslocais le plus souvent touchés, suivis par le sinus . Les lésions ont généralement le même comportement rapporté par le patient, se manifestant par un gonflement ou une masse de la mâchoire ou de la joue, avec ou sans paresthésie et douleur ; les symptômes dentaires sont moins fréquents .
L’émergence de cette blessure le 20-year-old va à l’encontre de la littérature qui présente une prévalence plus élevée dans les troisième et quatrième décennies de la vie . Cependant, des cas chez des patients plus jeunes ont également été rapportés . Pour cette raison, la croissance osseuse rapide est également attribuée comme un facteur de risque pour l’OS. Cette poussée de croissance se produit à un stade plus jeune et les centres de croissance des os sont les zones les plus touchées, de sorte que l’incidence plus élevée de ce type de blessure dans les métaphyses des os longs .
La lésion a été considérée comme primaire, car le patient n’avait pas de facteurs prédisposants connus dans la littérature, tels que la maladie de Paget, l’exposition antérieure à la radiation, la dysplasie fibreuse . Et cliniquement, la tumeur s’est avérée être le type principal précédemment décrit . L’agressivité de la lésion indiquée par son histoire évolutive 3-4 mois est étonnante quand on évalue le degré de destruction osseuse dans l’imagerie, cependant, il est signalé par d’autres auteurs comme caractéristique de cette pathologie .
Radiographiquement, la lésion a montré mélangé avec ostéogénique standard et ostéolytique décrit comme un modèle de rayonnement résultant de fines et irrégulières spicules osseuses de nouveau tissu osseux, qui se développent vers l’extérieur de la lésion, produisant la soi-disant « apparence de rayons de soleil » . Histologiquement, ces bribes de tissu ostéoïde, précurseur du tissu osseux, sont données comme caractéristiques distinctives de ce type de lésion.
L’excision chirurgicale marge de sécurité est le principal traitement de l’OS avec une récidive locale chez environ 60% des patients, généralement au cours de la première année après le traitement. Les taux de survie à 5 ans sont rapportés moyenne de 43% pour OS gnathique .
Conclusion
Il conclut que l’OS est un cancer agressif et rare dans la région maxillo-faciale, dont l’excision chirurgicale est le meilleur traitement, cependant, avec une forte probabilité de rechute dans la première année.
Conflits d’intérêts
Les auteurs déclarent ne pas avoir de conflits d’intérêts.
Reconnaissances
Le travail a été soutenu financièrement par Unipos – Postgraduate et Unorp – Centre universitaire Nord Paulista – São José do Rio Preto – SP, Brésil. Nous remercions également le patient qui a accepté de participer aux entretiens et à tous ceux qui ont contribué à l’élaboration et à la publication des résultats.
- August M, Magennis P, Dewitt D (1997) Sarcome ostéogénique des mâchoires : facteurs influençant le pronostic. Int J Oral Maxillofac Surg 26 : 198-204.
- Delgado R, Maafs E, Alfeiran A, Mohar A, Barrera JL, et al. (1994) Osteosarcoma of the jaw. Head Neck 16 : 246-252.
- Bennett JH, Thomas G, Evans AW, Speight PM (2000) Osteosarcoma of the jaws : a 30-year retrospective review. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 90 : 323-332.
- Ajura AJ, Lau SH (2010) Une étude clinicopathologique rétrospective de 59 sarcomes ostéogéniques de la mâchoire archivés dans une unité de stomatologie. Malays J Pathol 32 : 27-34.
- Ong ST, Shim CK, Ng KH, Siar CH (2004) Osteosarcoma presenting as an aggressive nodular mass in the region of the mandible. J Oral Sci 46 : 55-59.
- Kassir RR, Rassekh CH, Kinsella JB, Segas J, Carrau RL, et al. (1997) Osteosarcoma of the head and neck : meta-analysis of nonrandomized studies. Laryngoscope 107 : 56-61.
- Damron TA, Morganti C, Yang Y, Hojnowski L, Cherny R (2000) Métastase d’un ostéosarcome dans les tissus mous. A case report. J Bone Joint Surg Am 82-82A : 1634-8.
- Chen YK, Chen CH, Lin LM (2006) Métastase des tissus mous d’un ostéosarcome au vestibule sous-mental. Int J Oral Maxillofac Surg 35 : 1068-1071.
- Cohen IJ (1993) Avancées significatives récentes dans le traitement du sarcome ostéogénique. Isr J Med Sci 29 : 748-753.
- Fernandes R, Nikitakis NG, Pazoki A, Ord RA (2007) Sarcome ostéogénique de la mâchoire : une expérience de 10 ans. J Oral Maxillofac Surg 65 : 1286-1291.
- Clark JL, Unni KK, Dahlin DC, Devine KD (1983) Osteosarcoma of the jaw. Cancer 51 : 2311-2316.
- Mardinger O, Givol N, Talmi YP, Taicher S (2001) Ostéosarcome de la mâchoire. L’expérience du centre médical Chaim Sheba. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 91 : 445-451.
- Mark RJ, Sercarz JA, Tran L, Dodd LG, Selch M, et al. (1991) Sarcome ostéogénique de la tête et du cou. The UCLA experience. Arch Otolaryngol Head Neck Surg 117 : 761-766.
- Garrington GE, Scofield HH, Cornyn J, Hooker SP (1967) Osteosarcoma of the jaws. Analyse de 56 cas. Cancer 20 : 377-391.
- Brackenridge CJ (1979) Une étude statistique des sarcomes compliquant la maladie de Paget des os dans trois pays. Br J Cancer 40 : 194-200.
- Huvos AG, Woodard HQ, Cahan WG, Higinbotham NL, Stewart FW, et al. (1985) Postradiation osteogenic sarcoma of bone and soft tissues. Une étude clinicopathologique de 66 patients. Cancer 55 : 1244-1255.
- Frei C, Bornstein MM, Stauffer E, Iizuka T, Buser D (2004) Ostéosarcome du maxillaire et du sinus maxillaire : un rapport de cas. Quintessence Int 35 : 228-233.
- Cutilli T, Scarsella S, Fabio DD, Oliva A, Cargini P (2011) Ostéosarcome chondroblastique et fibroblastique de haut grade de la mâchoire supérieure. Ann Maxillofac Surg 1 : 176-180.
- Laskar S, Basu A, Muckaden MA, D’Cruz A, Pai S, et al. (2008) Ostéosarcome de la région de la tête et du cou : leçons tirées d’une expérience de 50 patients dans une seule institution. Head Neck 30 : 1020-1026.
- Ludhani PM, Anathakrishnan R, Chandrasekar P, Muralidharan S (2013) Cas inhabituel d’ostéosarcome chondroblastique de la côte chez un adulte. Asian Cardiovasc Thorac Ann 22 : 745-747.
- Chaudhary M, Chaudhary SD (2012) Ostéosarcome des mâchoires. J Oral Maxillofac Pathol 16 : 233-238.
- Lukschal LF, Lukschal Baêta RMB, Alvarenga RL, Rebello MCH (2013) Osteossarcome em maxila : relato de caso. Rev Port Estomatol Med Dent Cir Maxilofac 54 : 48-52.
- Luna-Ortiz K, Villavicencio-Valencia V, Carmona-Luna T, Pasche P, Mosqueda-Taylor A (2010) Sarcome ostéogénique de la région maxillaire dans une population métisse mexicaine. J Craniofac Surg 21 : 1709-1714.
- Bentz BG, Singh B, Woodruff J, Brennan M, Shah JP, et al. (2004) Sarcomes des tissus mous de la tête et du cou : une analyse multivariée des résultats. Ann Surg Oncol 11 : 619-628.
- Rosenthal MA, Mougos S, Wiesenfeld D (2003) High-grade maxillofacial osteosarcoma : evolving strategies for a curable cancer. Oral Oncol 39 : 402-404.
- Murphey MD, Jelinek JS, Temple HT, Flemming DJ, Gannon FH (2004) Imagerie de l’ostéosarcome périostique : comparaison radiologique-pathologique. Radiology 233 : 129-138.
Laisser un commentaire