Marco F. Caminiti, B.Sc., DDS
Simon Weinberg, DDS, FRCD(C)
Bien que la gestion des luxations aiguës de l’articulation temporomandibulaire (ATM) n’ait pas changé de façon significative ces dernières années, les luxations chroniques continuent d’être traitées par diverses méthodes. Les cas de longue durée sont les plus difficiles et les plus frustrants à gérer. Cet article présente quatre cas illustrant les signes et symptômes associés à certaines formes de luxations chroniques de l’ATM, ainsi que les difficultés rencontrées dans la gestion de certaines de ces conditions. Un algorithme basé sur une revue critique de la littérature est proposé pour la gestion des affections aiguës et chroniques de l’ATM, et des recommandations sont faites sur la façon d’éliminer ou de réduire leur récurrence.
Introduction | Cas 1 | Cas 2 | Cas 3 | Cas 4 | Gestion non chirurgicale des luxations mandibulaires | Gestion chirurgicale | Chirurgie qui limite le trajet condylien | Techniques chirurgicales qui améliorent le trajet condylien | Luxation mandibulaire : Facteurs étiologiques | Résumé | Remerciements | Références ]
Introduction
Une certaine confusion existe sur la signification des termes subluxation et luxation, ou luxation vraie. Une subluxation est une dislocation incomplète et auto-réductrice d’une articulation dans laquelle le patient est capable de fermer la bouche sans aide.1-4 La subluxation habituelle est un autre terme fréquemment utilisé. Il décrit un état souvent douloureux affectant les articulations normales, dans lequel le condyle peut être déplacé en avant de l’éminence articulaire de l’os temporal. Cette condition est également auto-réductrice.5,6 Lorsque ces subluxations sont asymptomatiques, elles doivent être considérées comme des variantes de la normale.7
Une véritable luxation (ou luxation) est une condition dans laquelle une articulation est déplacée de ses articulations et nécessite une manipulation par un autre individu pour revenir à sa position normale. Une manipulation manuelle (fermée) ou chirurgicale (ouverte) peut être nécessaire pour réduire le condyle disloqué. Ces luxations de l’articulation temporo-dibulaire (ATM) peuvent être subdivisées en états aigus et en luxations chroniques récurrentes ou chroniques persistantes.
La subluxation et la luxation peuvent être indiscernables radiographiquement. Dans les cas classiques, la position condylienne est antérieure à l’éminence articulaire lorsque la bouche est ouverte en grand. Cette observation radiographique est parfois appelée elapsio prearticularis, un terme utilisé pour décrire une subluxation obstruée et indolore qui finit par se réduire à une relation condyle-fosse normale.3,6,8
Les études montrent que l’amplitude de mouvement des condyles est variable, et pas nécessairement limitée aux confins de la fosse. Ricketts a trouvé que 65 % des patients normaux étaient capables de subluxer leurs condyles.9 Une autre étude sur 100 patients normaux a noté que 85,3 % de leurs condyles étaient soit au niveau de l’éminence, soit en avant de celle-ci lorsque leur bouche était ouverte à 35 mm.10 Une différence significative dans certaines mesures céphalométriques ainsi que des mouvements condyliens sagittaux excessifs ont été observés lorsque les céphalogrammes ont été évalués à la fois chez des témoins normaux et chez des patients présentant une subluxation.11 Il a cependant été démontré que la hauteur de l’éminence était plus élevée chez les articulations subluxées ou luxées que chez les témoins normaux.12
La littérature montre clairement qu’il n’existe pas de méthode standard pour évaluer ou traiter ces affections de l’ATM. Cela est probablement dû aux taux de réussite élevés obtenus dans la gestion des conditions aiguës, et à la rareté des conditions chroniques.
Cet article décrit quatre rapports de cas de dislocation chronique de l’ATM, et propose un algorithme pour la gestion de ces conditions gênantes.
![]()
Cas 1
Une femme de 73 ans a été référée par son dentiste pour une investigation de son occlusion anormale. Selon son interprète, la malocclusion était présente depuis 10 ans et l’avait rendue incapable de mâcher correctement. La femme est de petite taille et de santé fragile. L’examen clinique a révélé qu’elle portait des dentiers complets maxillaires et mandibulaires, qui présentaient une malocclusion croisée postérieure entraînant une asymétrie faciale modérée. L’examen radiographique panoramique a montré une dislocation complète de l’ATM droite (figure 1).
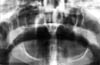
Cliquez pour voir l’image en grand
Fig 1 : Radiographie panoramique d’un condyle droit luxé depuis 10 ans.
Le patient a été admis à l’hôpital, où une réduction fermée a été tentée sans succès sous anesthésie générale. L’ATM droite a ensuite été exposée à la vision directe en utilisant une approche traditionnelle pré-auriculaire. On a observé que le condyle mandibulaire avait développé une pseudo-articulation en avant de l’éminence articulaire de l’os temporal, qui était enveloppée d’un tissu conjonctif fibreux dense. Le tissu fibreux a été excisé, la pseudo-articulation désengagée, et le condyle a été ramené à sa position normale dans la fosse glénoïde. En raison de l’état de santé fragile du patient, la fixation maxillomandibulaire (MMF) n’a pas été appliquée et un bandage de soutien de la mâchoire a été placé. Lorsque le patient a été revu le lendemain matin, la luxation était réapparue. Le patient a refusé tout autre traitement.
![]()
Cas 2
Une jeune fille de 16 ans a trébuché et est tombée lors d’un match de basket, heurtant le côté gauche de son visage contre le banc de l’équipe. Malgré l’asymétrie faciale immédiate (Fig. 2) et l’occlusion anormale qui ont suivi, le diagnostic d’une luxation n’a pas été posé avant deux ans. Celui-ci a été confirmé par la suite par une radiographie panoramique (figure 3).

Cliquez pour voir l’image en grand
Fig 2 : Photographie du patient du cas 2, démontrant l’asymétrie faciale produite par la dislocation de l’ATM gauche.
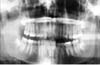
Cliquez pour voir l’image agrandie
Fig 3 : Radiographie panoramique d’une jeune fille de 16 ans deux ans après la luxation de son condyle gauche (cas 2).
En raison de la nature chronique de cette luxation, il a été estimé que la réduction fermée serait probablement infructueuse. Des préparatifs ont donc été faits pour une réduction ouverte par une approche préauriculaire. Cependant, après l’induction d’une anesthésie générale et d’une relaxation musculaire profonde, la mandibule a été facilement réduite par manipulation fermée et les mâchoires ont été immobilisées avec de la MMF en occlusion centrée pendant 14 jours. Lors de l’examen de suivi à deux mois, l’affection ne s’était pas reproduite.
![]()
Cas 3
Une subluxation chronique récurrente de l’ATM droite a été confirmée par radiographie panoramique (figure 4) chez une femme de 77 ans ayant des antécédents de cette affection depuis cinq ans. Le condyle droit prenait une position antérieure à l’éminence articulaire chaque fois que la patiente ouvrait la bouche et restait dans cette position à moins que la patiente ne « remue » et/ou ne manipule sa mandibule pour obtenir la fermeture. Selon les allégations, l’affection est apparue spontanément. Il n’y avait pas d’antécédents pertinents de facteurs précipitants comme un traumatisme ou la consommation de médicaments ayant des effets extrapyramidaux.
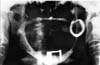
Cliquez pour voir l’image agrandie
Fig 4 : Radiographie panoramique d’une femme de 77 ans avec une histoire de cinq ans de dislocation de l’ATM droite.
Le plan de traitement présenté à la patiente comprenait une réduction fermée avec MMF pendant 14-21 jours. Si cela s’avérait infructueux, une réduction ouverte avec éminectomie et MMF serait effectuée. La patiente a refusé toute option de traitement non chirurgical ou chirurgical, et n’a pas été revue depuis son rendez-vous initial.
![]()
Cas 4
Une femme de 45 ans qui avait fait une chute quatre mois auparavant était incapable de fermer la bouche depuis l’accident. Elle avait subi plusieurs tentatives infructueuses pour réduire sa luxation. Ses antécédents médicaux étaient sans particularité.
À l’examen, une occlusion antérieure ouverte de 24 mm et une amplitude de mouvement mandibulaire restreinte ont été observées. Le patient était partiellement édenté. Il y avait une dépression préauriculaire notable dans la région des deux fosses de l’articulation temporomandibulaire. La radiographie panoramique a révélé une dislocation bilatérale de l’ATM. Des radiographies transcrâniennes ont été utilisées pour démontrer le degré de luxation (figures 5a, b).
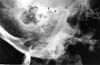
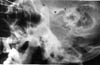
Cliquez sur l’une ou l’autre des images pour voir les images individuelles agrandies
Figs 5 : Radiographies transcrâniennes d’une femme de 45 ans ayant des antécédents de dislocation mandibulaire depuis quatre mois (cas 4). L’ATM gauche et l’ATM droite sont sévèrement disloquées.(c : condyle, e : éminence, f : fosse).
La tentative initiale de réduction manuelle a échoué. Par conséquent, un anesthésique local a été injecté dans une articulation, autour de la capsule, et dans les insertions latérales du ptérygoïde, du temporal et du muscle masséter. Une réduction manuelle a été tentée à nouveau, mais sans succès. Le côté controlatéral a ensuite été anesthésié, mais les nouvelles tentatives de réduction ont échoué. Le patient a alors été sédaté avec du demerol et du diazépam, mais la réduction n’a toujours pas été obtenue. Sous anesthésie générale avec relaxation musculaire profonde, de nouvelles tentatives de réduction fermée en utilisant une force considérable ont été entreprises sans succès. Finalement, l’ATM droite a été explorée chirurgicalement par une incision préauriculaire, et la fosse glénoïde, l’arcade zygomatique et la fosse temporale ont été exposées. À l’aide de crochets à os et d’élévateurs de Bristow, suivis d’une éminectomie et d’un débridement de la fosse, des tentatives infructueuses ont été faites pour remettre le condyle en place. Le côté gauche a ensuite été abordé dans une séquence similaire. Enfin, des barres de voûte ont été placées et, grâce à une combinaison de traction maxillomandibulaire et de manipulation bilatérale avec des crochets et des élévateurs, les condyles ont été ramenés dans leur position normale. La MMF a été maintenue pendant cinq semaines et à l’examen de suivi d’un an, le patient ne présentait aucun symptôme.
![]()
Gestion non chirurgicale des dislocations mandibulaires
Les dislocations de l’ATM se produisent fréquemment à la suite de procédures dentaires protrac- tées, de coups ou de traumatismes à la mandibule, de bronchoscopie,13 de procédures anesthésiques,14,15 de bâillements,16-188 et d’états médicamenteux19-21 ou psychiatriques.22 Le meilleur traitement est une réduction immédiate et efficace. Les tentatives prolongées et multiples rendent les réductions manuelles ultérieures plus difficiles, car le patient ressent davantage de douleur et de nouveaux spasmes musculaires se produisent. Hippocrate a décrit la réduction manuelle pour la première fois au quatrième siècle avant J.-C.23 Ambroise Pare (1633) a décrit l’utilisation d’un objet qui agit comme un coin dans les régions molaires lorsque le menton est élevé. De cette façon, les condyles sont soulevés de leur position verrouillée.4 L’approche de la luxation aiguë est décrite dans le tableau I.
Les luxations chroniques ou de longue durée qui persistent depuis plus d’un mois sont difficiles à réduire manuellement. Dans une étude de revue, Gottlieb24 a trouvé que seulement trois des 24 cas de longue date ont été réduits avec succès par manipulation manuelle. Une autre revue de 1949 à 1976 a rapporté que quatre cas sur 24 de luxations de longue durée ont été réduits avec succès par manipulation manuelle.25 La réduction manuelle à l’aide de la méthode hippocratique et d’un bâillon buccal, inséré entre les molaires sous anesthésie générale, s’est avérée efficace.26 La réduction manuelle de luxations prolongées, jusqu’à 16 mois, a également été décrite.27 Un cas a impliqué le passage d’un fil métallique à travers la face inférieure de la mandibule pour aider à la distraction postérieure.
Une variété de techniques chirurgicales conservatrices a été décrite pour réduire les luxations, y compris l’utilisation d’un crochet osseux passé sur l’encoche sigmoïde4 ou inséré dans des trous de fraise placés aux angles.28 Un élévateur de Bristow placé à travers une incision temporale peut être utilisé pour appliquer une pression postérieure sur la face antérieure du condyle, ce qui peut le forcer à se déplacer vers l’arrière29. Une approche unique a été rapportée par Rao, qui a réduit une luxation mandibulaire chronique en utilisant des arcs et des attelles d’occlusion postérieures avec un câblage antérieur fort et un vecteur de classe III pour les fils postérieurs.16 Une traction mandibulaire antérieure et inférieure appliquée avec un crochet dans l’encoche sigmoïde a été décrite dans la littérature japonaise.30
Adekeye25 a examiné 24 patients présentant des luxations de longue date d’une durée de un à 120 mois. Quatre ont été réduits manuellement, neuf ont été réduits par des procédures ouvertes, sept ont nécessité des condylotomies, et quatre ont subi des myotomies ou d’autres procédures de traction. Il est intéressant de noter que cet article ne fait aucune référence aux approches chirurgicales communes utilisées par Myrhaug, Irby, Leclerc et Dautrey, mais il souligne les difficultés rencontrées pour réduire adéquatement le condyle.
Une autre modalité de traitement conservateur consiste à injecter un anesthésique local dans les articulations luxées depuis longtemps. Cela semble surmonter le spasme musculaire qui est initié par des stimuli produisant de la douleur dans la région de l’articulation, car l’anesthésique perturbe le côté sensoriel de la douleur ou les réflexes d’étirement musculaire.31 Un rapport sur une femme de 54 ans ayant des antécédents de luxation depuis sept semaines, qui a été traitée par une injection bilatérale de 2,0 cc de prilocaïne, a indiqué une réduction réussie après 10 minutes, une fois la mâchoire manipulée. Les mâchoires n’ont pas été immobilisées, mais six semaines après l’opération, il n’y avait pas de douleur ni de récidive.31
![]()
Gestion chirurgicale
Les techniques chirurgicales peuvent être divisées en deux catégories (figures 5) :
- Opérations qui limitent le trajet condylien ;
- Opérations qui améliorent le trajet condylien.
Diverses techniques ont été proposées pour la prise en charge chirurgicale de l’ATM, mais les plus courantes sont l’éminectomie pour libérer tous les mouvements condyliens, décrite par Myrhaug en 1951,1 et la fracture inférieure de l’arc zygomatique pour limiter le trajet condylien, décrite par Leclerc en 194332 et modifiée par Dautrey en 1975.2
![]()
Chirurgie qui limite le trajet condylien
Mayer, en 1933, a été le premier à rapporter le déplacement de l’arcade zygomatique (ou d’un segment de celle-ci) afin d’obstruer le trajet condylien.
L’utilisation de solutions sclérosantes a été décrite pour la première fois par Schultze en 1947. L’hypermobilité a été traitée par l’injection bilatérale de psylliate de sodium dans les tissus périarticulaires pour induire une fibrose périarticulaire et un resserrement de l’articulation.38 L’injection de 0,5 pour cent de tétradécyl sulfate de sodium dans la zone péricapsulaire toutes les deux à six semaines pour produire une fibrose et une limitation ultérieure du mouvement condylien a également été décrite.4 Certains chercheurs ont rapporté un taux de réussite de 75 pour cent dans le traitement des subluxations chroniques avec des solutions sclérosantes.39
Les techniques qui reposent sur une variété de plaques osseuses pour limiter la translation condylienne ont été utilisées avec succès par un certain nombre de chirurgiens.40-44 Ces techniques comprennent l’utilisation de broches en acier inoxydable en forme de L,40 de mailles de vitallium,41 et de prothèses condyliennes.42
Les myotomies ont également été recommandées dans le traitement des luxations.45,46 Laskin45 décrit une technique impliquant une myotomie du muscle temporal, réalisée par une incision intrabuccale, pour le traitement de trois patients présentant des luxations prolongées. Il pensait que ces luxations étaient prolongées en raison du raccourcissement des fibres du muscle temporal, et que la libération de ces fibres aiderait à réduire la luxation. Cependant, des résultats ultérieurs impliquant une myotomie du ptérygoïde latéral ont indiqué que l’utilisation d’une feuille de silastique comme matériau d’interposition n’empêchait pas le rattachement du muscle ptérygoïde latéral, car les fibres se rattachaient à la pseudocapsule formée autour du matériau4. Des perfectionnements des techniques de myotomie ont également été rapportés, avec des résultats variables, pour le traitement de la luxation mandibulaire récurrente.46,51
![]()
Techniques chirurgicales qui améliorent le trajet condylien
Riedel, en 1883, a été le premier à rapporter le traitement chirurgical de la luxation de l’ATM. Sa technique impliquait une excision unilatérale du condyle (condylectomie). Elle a ensuite été décrite par Myrhaug1, qui a introduit une procédure dans laquelle l’éminence entière était enlevée pour éliminer complètement toute interférence avec le mouvement condylien. Il a rapporté le traitement réussi de deux cas en 1951.1
Les autres procédures chirurgicales pour le traitement des luxations récurrentes ont inclus la méniscectomie48 et la condylotomie fermée.49,50 Tasanen et Lamberg ont utilisé la méthode Kostecka (avec une scie Gigli et sans MMF) pour traiter 21 patients.50 Sept patients ont eu des récidives pendant deux ans, et 14 patients en ont eu pendant au moins un mois. Lors du suivi d’un an, 17 patients n’avaient plus de luxations, deux ont subi une autre intervention, deux ont échoué et un cas a développé une pseu-doarthrose nécessitant une greffe costochondrale.50
Aux États-Unis, Irby a popularisé la même technique décrite par Myrhaug. Il a rapporté avoir obtenu de bons résultats dans le traitement de 30 cas.51 Les critiques de cette procédure notent qu’elle est peu phy-siologique, que l’approche intra-articulaire peut être dommageable pour l’articulation, et que des fractures de l’arcade zygomatique peuvent se produire.8,47 Cependant, des résultats très favorables ont été rapportés en utilisant la technique de l’éminectomie et ses variantes, et de bons résultats cliniques ont été obtenus pour de nombreux patients souffrant de luxation mandibulaire chronique.5,29,52-55
L’ablation complète de l’éminence articulaire n’entraîne pas de complications intracrâniennes. Cependant, comme certaines éminences peuvent présenter de grands espaces médullaires, entraînant une augmentation potentielle du risque d’infection de la plaie, une antibiothérapie est recommandée en préopératoire et en postopératoire.53
Blankestijn et Boering47 ont rapporté avoir utilisé une modification de la technique de Myrhaug chez 16 patients. Ils n’ont pas pénétré dans l’articulation proprement dite, mais se sont concentrés sur les régions articulaires latérales et antérieures pendant la résection de l’éminence articulaire. La procédure a été complétée par la suture du périoste et du cartilage recouvrant le site d’ostéotomie. Ils ont opéré 31 articulations avec un suivi de huit mois à neuf ans. Neuf patients n’ont eu aucune récidive, cinq ont montré une certaine amélioration et ont conservé la capacité de subluxation, et deux n’ont eu aucune amélioration, mais les patients ont ressenti subjectivement une amélioration générale. Ils ont émis l’hypothèse que le mouvement libre du condyle et la formation de tissu cicatriciel postopératoire étaient les raisons de ce succès. Bien que certains patients aient eu une pénétration articulaire par inadvertance, il n’y avait aucune preuve de dégénérescence articulaire.47
Sensoz et al12 ont traité 39 patients avec une luxation et 13 avec une subluxation récurrente. Ils sont les seuls investigateurs à avoir comparé la hauteur de l’éminence de leur groupe d’étude (10,7 mm) à celle de témoins normaux (7,4 mm) et ont trouvé une différence significative. La chirurgie a été réalisée en utilisant une approche préauriculaire, et l’éminence a été enlevée avec des ciseaux. Ils ont également mesuré les changements échographiques, et ont trouvé une différence entre les patients préopératoires et les témoins, ainsi qu’entre les patients préopératoires et postopératoires (c’est-à-dire les bruits articulaires). Le suivi moyen a été de 18 mois, mais l’inconfort et les légères douleurs ont disparu après quelques semaines. Les symptômes ont été soulagés chez presque tous les patients, mais deux d’entre eux ont subi une nouvelle intervention pour retirer une plus grande partie des parties médianes de l’éminence restante. Tous les patients ont subi des procédures bilatérales, car les auteurs pensaient que les deux articulations finiraient par devenir symptomatiques, même en présence d’une luxation unilatérale.12
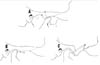
Cliquez pour voir l’image en grand
Fig 6 : Illustration des altérations biomécaniques résultant de l’éminectomie de la procédure Myrhaug (B) et de l’augmentation de la procédure Dautrey (C). Les contours des relations normales des ostéotomies sont représentés (A).
![]()
La luxation mandibulaire : Facteurs étiologiques
Une variété de facteurs a été impliquée comme agents causaux de la dislocation mandibulaire. Il s’agit notamment des traumatismes, des bâillements, des médicaments, des procédures anesthésiques, des troubles psychiatriques, des dyskinésies musculaires et des troubles du tissu conjonctif.
Des effets secondaires extrapyramidaux ont été observés avec certains antiémétiques (métoclopramide).20 De plus, certains médicaments utilisés dans le traitement des affections psychiatriques ont été signalés comme provoquant des effets extrapyramidaux, notamment les phénothiazines (utilisées dans le traitement de la schizoprénie),57 l’halopéridol,19 et le thiothixène.21
Plusieurs troubles psychiatriques peuvent produire des luxations mandibulaires. La subluxation récurrente de l’ATM, désignée par Patton sous le nom de subluxation psychogène, peut être la principale caractéristique des troubles psychiatriques.22 Le profil clinique de la dislocation dans ce groupe de patients peut être de nature chronique récurrente ou chronique persistante, et unilatérale ou bilatérale. En outre, la redislocation après une réduction réussie n’est pas rare. Les luxations peuvent également résulter de dyskinésies qui peuvent être d’étiologie psychiatrique, ou dues à des anomalies du système extrapyramidal.58
Les procédures anesthésiques sont fréquemment associées aux luxations. La subluxation et la dislocation ont été rapportées pendant l’induction,59 pendant l’intubation,14 et pendant la bronchoscopie par fibre optique.13 Comme la majorité de ces occurrences sont de nature aiguë, une réduction immédiate est généralement réussie.
Bien qu’une partie de la littérature médicale indique que le bâillement provoque rarement une luxation mandibulaire,17,18 la présente revue indique qu’il le fait assez fréquemment.4,16,25,50
Les patients souffrant de troubles du tissu conjonctif peuvent développer des luxations de l’ATM. Une jeune femme de 17 ans a développé des ATM douloureuses, puis un an plus tard, elle a commencé à subir des luxations fréquentes. Elle a également développé des luxations rotuliennes et radio-ulnaires, et a été diagnostiquée comme souffrant du syndrome d’Ehlers-Danlos. Après l’échec du traitement (immobilisation, condylotomie), elle a été prise en charge par une condylectomie et une traction élastique.56
![]()
Résumé
Idéalement, une luxation mandibulaire aiguë nécessite une réduction efficace immédiate, qui peut généralement être réalisée avec une technique fermée. Les luxations qui persistent pendant plus d’un mois sont classées comme chroniques, et bien qu’elles puissent être réduites efficacement par des moyens conservateurs utilisant des dispositifs de traction, elles exigent souvent l’utilisation de techniques adjuvantes, y compris la manipulation sous anesthésie générale et/ou des techniques chirurgicales. Bien que des résultats satisfaisants soient généralement obtenus avec l’augmentation de l’éminence, l’éminectomie est tout aussi efficace et produit moins de complications.
Quatre rapports de cas soulignant l’imprévisibilité associée à la gestion de certains patients atteints de dislocation mandibulaire chronique ont été présentés, en plus d’une revue des traitements non chirurgicaux et chirurgicaux.
![]()
Remerciements
Le Dr Caminiti est l’ancien résident en chef du département de chirurgie orale et maxillo-faciale de l’Université de Toronto et de l’Hôpital de Toronto. Il est boursier clinique au Centre de recherche et d’éducation, Université de Toronto, Faculté de médecine.
Le Dr Weinberg est professeur à l’Université de Toronto, à la faculté de médecine dentaire, au département de chirurgie buccale et maxillo-faciale, et chirurgien buccal et maxillo-facial salarié, à l’Hôpital de Toronto.
Demandes d’impression à : Dr Marco F. Caminiti, The Centre for Research and Education, Faculté de médecine de l’Université de Toronto, 585 University Ave, Toronto ON M5G 2C4.
![]()
- Myrhaug, H. Une nouvelle méthode d’opération pour la dislocation habituelle de la mandibule. Acta Odont Scand 9:247-261, 1951.
- Dautrey, J. Réflexions sur la chirurgie de l’articulation temporomandibulaire. Acta Stomatol Belg 72:577-581, 1975.
- Chausse, J.M., Richter, M. et Bettex, A. Obstruction extra-articulaire délibérée et fixée. Traitement de choix de la subluxation et de la luxation récurrente vraie de l’articulation temporomandibulaire. J Craniomaxillofac Surg 15:137-140, 1987.
- Bradley, P. Lésions du processus condylien et coronoïde. In : Rowe, N.L., Williams, J.L. (eds) Maxillofacial Injuries. New York, Churchill Livingstone. pp. 420-473, 1995.
- van der Kwast, W.A.M. Gestion chirurgicale de la luxation habituelle de la mandibule. Int J Oral Surg 7:329-332, 1978.
- Nevakari, K. Elapsio pre-articularis de l’articulation temporomandibulaire. Acta Odontol Scand 18:123-170, 1960.
- Sheppard, I.M. et Sheppard, S.M. Subluxation de l’articulation temporomandibulaire. Oral Surg Oral Med Oral Pathol 44:821-829, 1977.
- Schade, G.J. Traitement chirurgical de la luxation habituelle de l’articulation temporomandibulaire. J Maxillofac Surg 5:146-150, 1977.
- Ricketts, R.M. Variations de l’articulation temporomandibulaire révélées par la laminographie céphalométrique. Am J Orthod 36:877-898, 1950.
- Sheppard, I.M. et Sheppard, S.M. Gamme de mouvements condyliens pendant l’ouverture mandibulaire. J Prosthet Dent 15:263-271, 1965.
- Or, S. et Ergen, G. The assessment of temporomandibular subluxation by means of cephalometry. Am J Orthod 76:165-169, 1979.
- Sensoz, O., Ustuner, E.T., Celebioglu, S. et al. Eminectomie pour le traitement de la subluxation chronique et de la luxation récurrente de l’articulation temporomandibulaire et nouvelle méthode d’évaluation du patient. Ann Plast Surg 29:299-302, 1992.
- Kim, S.K. et Kim, K. Subluxation de l’articulation temporomandibulaire. Complications inhabituelles de la bronchoscopie transorale. Chest 83:288-289, 1983.
- Sosis, M. et Lazar, S. Dislocation de la mâchoire pendant une anesthésie générale. Can J Anaesth 34:407-408, 1987.
- Lipp, M., von Domarus, H., Daublander, M. et al. Dysfonctionnement de l’articulation temporomandibulaire après intubation endotrachéale. Anaesthesist 36:442-445, 1987.
- Rao, P. Traitement conservateur de la dislocation antérieure persistante bilatérale de la mandibule. J Oral Surg 38:51-52, 1980.
- Tesfaye, Y. et Lal, S. Danger du bâillement. Can Med Assoc J 142:15, 1990.
- Tesfaye, Y., Skorzewska, A. et Lal, S. Hazards of yawning. Can Med Assoc J 145:1560, 1991.
- O’Connor, M., Rooney, M. et Nienaber, C.P. Neuroleptic-induced dislocation of the jaw. Br J Psych 161:281, 1992.
- Wood, G.D. Une réaction indésirable à la thérapie au métoclopramide. Br J Oral Surg 15:278-280, 1978.
- Ibrahim, Z.Y. et Brooks, E.F. Neuroleptic-Induced Bilateral Temporomandibular joint dislocation. Am J Psychatry 153:2-3, 1996.
- Patton, D.W. Subluxation récurrente de l’articulation temporomandibulaire dans la maladie physchiatrique. Br Dent J 153:141-144, 1982.
- Gahhos, F. et Ariyan, S. Fractures faciales : gestion hippocratique. Head Neck Surg 6:1007-1013, 1984.
- Gottleib, I. Luxation de la mâchoire depuis longtemps. J Oral Surg 10:25-32, 1952.
- Adekeye, E.O., Shamia, R.I. et Cove, P. Ostéotomie du ramus en forme de L inversé pour la dislocation bilatérale prolongée de l’articulation temporomandibulaire. Oral Surg Oral Med Oral Pathol 41:568-577, 1976.
- Fordyce, G.L. Dislocation bilatérale prolongée de la mâchoire. Br J Oral Surg 2:222-225, 1965.
- Hayward, J.R. Dislocation prolongée de la mandibule. J Oral Surg 23:585-595, 1965.
- El-Attar, A. et Ord, R.A. Longstanding mandibular dislocations : report of a case, review of the literature. Br Dent J 160:91, 1986.
- Lewis, J.E.S. Une technique simple pour les luxations de longue date de la mandibule. Br J Oral Surg 19:52-56, 1981.
- Mizuno, A., Fujita, A., Shimada, T. et al. Luxation de longue date de la mandibule. Int J Oral Surg 9:225-230, 1980.
- Littler, B.O. The role of local anesthesia in the reduction of longstanding dislocation of the temporomandibular joint. Br J Oral Surg 18:81-85, 1980.
- Leclerc, G.C. et Girard, C. Un nouveau procédé de dutée dans le traitement chirurgical de la luxation récidivante de la machoire inférieure. Mem Acad Chir 69:457-659, 1943.
- Gosserez, M., Dautrey, R., Dornier, R. et al. Luxations temporomaxillaires et butées arthroplastiques. Rev Stomatol 65:690, 1964.
- Boudreau, R.G. et Tideman, H. Traitement de la luxation mandibulaire chronique. J Oral Surg 41:169-173, 1976.
- Lawlor, M.G. Dislocation récurrente de la mandibule : traitement de dix cas par la procédure de Dautrey. Br J Oral Surg 20:14-21, 1982.
- Iszuka T, Hidada, Y., Murakami, K.I. et al. Luxation antérieure récurrente chronique de la mandibule. Une revue de 12 patients traités par la procédure de LeClerc. Int J Oral Maxillofac Surg 17:170-172, 1988.
- Srivastava, D., Rajadnya, M., Chaudhary, M.K. et al. The Dautrey procedure in recurrent dislocation : a review of 12 cases. Int J Oral Maxillofac Surg 23:229-231, 1994.
- Schultz, L.W. Report on ten years experience in treating hypermobility of the temporomandibular joint. J Oral Surg 5:202-207, 1947.
- McKelvey, L.E. Solutions sclérosantes dans le traitement de la subluxation chronique de l’articulation temporomandibulaire. J Oral Surg 8:225-236, 1950.
- Findlay, I.A. Opération pour l’arrêt du mouvement condylien excessif. J Oral Surg 22:110-117, 1964.
- Howe, A.G., Kent, J.N. et Farrell, C.D. Implant de l’éminence articulaire pour la dislocation récurrente de l’ATM. J Oral Surg 36:523-526, 1978.
- Blank, D.M., Stein, A.C., Gold, B.D. et al. Treatment of protracted temporomandibular joint dislocation with proplast-vitallium prostheses. Oral Surg Oral Med Oral Pathol 53:335-339, 1982.
- Buckley, M.J. et Terry, B.C. Utilisation de plaques osseuses pour gérer la dislocation mandibulaire chronique : rapport de cas. J Oral Maxillofac Surg 46:998-1002, 1988.
- Kent, J.N. Use of bone plates to manage chronic mandibluar dislocation : report of cases. (Discussion). J Oral Maxillofac Surg 46:1002-1003, 1988.
- Laskin, D.M. Myotomie pour la gestion des dislocations mandibulaires récurrentes et prolongées. 4e Conférence internationale de chirurgie orale, Amsterdam, Copenhague, 1973, Munskgaard 264, 1973.
- Sindet-Petersen, S. Myotomie intrabuccale du muscle ptérygoïdien latéral pour le traitement de la luxation récurrente du condyle manibulaire. J Oral Maxillofac Surg 46:445, 1988.
- Blankestijn, J. et Boering, G. L’opération de Myrhaug pour le traitement de la dislocation récurrente de l’articulation temporomandibulaire. Cranio 3:245- 250, 1985.
- Dingman, R.O. et Moorman, W. Meniscectomie dans le traitement des lésions de l’articulation temporomandibulaire. J Oral Surg 9:214-224, 1951.
- Ward, T.G. Chirurgie de l’articulation mandibulaire. Ann R Coll Surg Engl 28:139-152, 1961.
- Tasanen, A. et Lamberg, M.A. Condylotomie fermée dans le traitement de la dislocation récurrente du condyle mandibualr. Int J Oral Surg 7:1-6, 1978.
- Irby, W.B. Correction chirurgicale de la dislocation chronique de l’ATM ne répondant pas à la thérapie conservatrice. J Oral Surg 15:307-312, 1957.
- Cherry, C.Q. et Frew, A.L. Réductions bilatérales de l’éminence articulaire pour une dislocation chronique : examen de 8 cas. J Oral Surg 35:598-600, 1977.
- Sanders, B., Frey, N. et McReynolds, J. Évaluation anatomique, radiographique et clinique de la réduction de l’éminence articulaire temporomandibulaire comme traitement des luxations récurrentes et des subluxations chroniques. Ann Dent 37:33-44, 1978.
- Lovely, F.W. et Copeland, R.A. Éminoplastie de réduction pour la luxation récurrente chronique de l’articulation temporomandibulaire. J Can Dent Assoc 47:179-184, 1981.
- Helman, J., Laufer, D., Minkov, B. et al. Eminectomy as surgical treatment for chronic mandibular dislocations. Int J Oral Surg 13:486-489, 1984.
- Thexton, A. Un cas de syndrome d’Ehlers-Danlos présentant une dislocation récurrente de l’ATM. Br J Oral Surg 2:190-193, 1965.
- Vora, S.B., Feinsod, R. et Annitto, W. Dislocation de l’articulation temporomandibulaire prise pour une dystonie. JAMA 242:2844, 1979.
- Loh, H.S. Idiopathic oromandibular dystonia causing failure of mouth closure. Br Dent J 154:291-292, 1983.
- Gambling, D.R. et Ross, P.L.E. Subluxation de l’articulation temporomandibulaire lors de l’induction de l’anesthésie. (Lettre) Anesth Analg 67:91-92, 1988.
![]()
Laisser un commentaire