US Pharm. 2012;37(7):HS-9-HS-12.
Pleurisy, josta käytetään myös nimitystä pleuriitti, on keuhkojen keuhkopussin tulehdus. Kliinisesti se tunnetaan kipuna, joka on terävää, paikallista ja jota pahentaa syvä sisäänhengitys tai yskä,keuhkopussintulehduksella on monenlaisia mahdollisia syitä.1 Tässäartikkelissa käydään läpi keuhkopussintulehduksen ja keuhkopussintulehduskivun fysiologiaa ja yleisiä oireita sekä käsitellään syitä ja hoitovaihtoehtoja.
Anatomia ja fysiologia
Koska keuhkopussintulehdusta ja siihen liittyvää keuhkopussintulehduskipua halutaan ymmärtää, on ymmärrettävä keuhkojen anatomiaa ja fysiologiaa sekä niiden hermoverkostoa.Keuhkoja, rintakehän seinämää ja rintakehää vuoraa kaksi yhtäjaksoista epiteelikerrosta, joita kutsutaan parietaaliseksi keuhkopussiksi ja viskeraaliseksi keuhkopussiksi (KUVA 1).Parietaalinen (ulompi) keuhkopussi on rintakehän seinämää, rintakehää ja välikarsinaa peittävä epiteelikerros; viskeraalinen (sisempi) keuhkopussi peittää keuhkojen kokonaispinnan.1,2 Parietaalista pleuraa hermottavat somaattiset kipureseptorit, joita hermo phrenicus syöttää; kipusignaalit välittyvät nopeasti, mikä johtaa terävään ja paikalliseen kipuun. Sen sijaan viskeraalisessa pleurassa on sisäelimistä lähtevä autonominen hermosyöttö; mahdolliset kipuaistimukset välittyvät hitaasti, ja niitä luonnehditaan tylsiksi, särkeviksi ja lievästi paikallisiksi.2
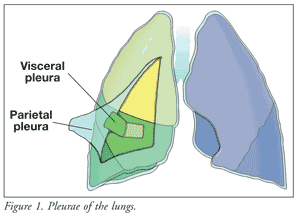
Parietaalisen ja viskeraalisen keuhkopussin välissä on keuhkopussitila, joka sisältää seroosista nestettä. Pleuranestettä syntyy keuhkopussin verisuonista sisäänhengityksen yhteydessä syntyvän alipaineen kautta. Neste poistuu sitten parietaalisen lymfaattisen järjestelmän kautta ja imeytyy viskeraalipleuraan jatkuvasti. Keuhkopussineste voitelee rintakehän seinämän ja keuhkojen välissä, jolloin keuhkot liukuvat vaivatta sisään- ja uloshengityksen aikana.2 Jos keuhkopussin sileät pinnat tulehtuvat tai jos keuhkopussin tila suurenee tai pienenee, syntyy keuhkopussin hankausta, joka on vinkuva tai raastava ääni, joka syntyy keuhkopussin limakalvojen hankautuessa yhteen. Tämä keuhkoputkentulehduksen klassinen piirre, joka havaitaan keuhkojen auskultaatiolla, voi auttaa lääkäriä tunnistamaan rintakivun syyn.3
Normaalin keuhkojen sisäänhengityksen aikana keuhkopussitilaan syntyy alipaine, kun rintaontelo laajenee. Kun keuhkopussitilaan kertyy ylimääräistä nestettä, alipaine pienenee, mikä muuttaa keuhkojen kykyä laajentua täysin sisäänhengityksen aikana.Hoitamattomana tämä johtaa riittämättömään hapen ja hiilidioksidin vaihtoon.2,4
Kolmen mekanismin ajatellaan aiheuttavan keuhkopussin effuusion (ylimääräisen nesteen kertyminen keuhkopussitilaan).2,4Ensimmäisessä mekanismissa keuhkopussin solujen lisääntynyt nestetuotanto keuhkopussin tilassa ylittää lymfaattisen verenkiertoelimistön kyvyn poistaa nestettä. Toisen mekanismin mukaan pleuranestettä kertyy, kun keuhkoista tai maksasta tapahtuvan takaisinvirtauksen vuoksi nestettä valuu keuhkopussitilaan entistä enemmän. Näin voi tapahtua potilailla, joilla on sydämen vajaatoiminta, jolloin sydän ei kykene ylläpitämään sydämen tehoa, mikä johtaa keuhkojen tukkeutumiseen. Tämä keuhkoverenkierron ruuhkautuminen voi aiheuttaa nesteen vuotamisen keuhkorakkuloista keuhkopussitilaan. Kolmannessa mekanismissa nestevuodon väheneminen keuhkopussitilasta tukoksen seurauksena voi estää nesteen imeytymisen takaisin verenkiertoon.2,4 Tällainen tukos voi syntyä, kun kasvain tunkeutuu keuhkopussiin.
Oireet
Potilaat voivat saada monenlaisia oireita keuhkopussintulehduksen taustalla olevasta syystä riippuen. Kuten edellä on kuvattu, yksi yleinen piirre keuhkoputkentulehdusta sairastavilla potilailla on keuhkopussin hankautuminen, jossa parietaalinen ja visceraalinen keuhkopussi hankautuvat toisiaan vasten ja aiheuttavat kitkaa. Tämä keuhkopussin tulehduksen aiheuttama kitka voi olla akuutti tai krooninen. Kipu on terävää ja paikallista, ja sitä yleensä voimistaa yskä, aivastelu, syvä sisäänhengitys tai rintakehän liikuttelu.1,2 Fyysisessä tutkimuksessa voi ilmetä muita löydöksiä, kuten heikentynyt hengitysääni, hengityksen vinkuminen, tuottava yskä, johon liittyy yskökseneritystä, tai nopea, pinnallinen hengitys. Jotta keuhkoputkentulehduksen syy voidaan diagnosoida tarkasti, lääkärin on yhdistettävä potilaan oireiden anamneesi täydelliseen fyysiseen tutkimukseen ja diagnostisten testien tuloksiin.1-3
Diagnoosi
Pleurisy voi viitata monenlaisiin häiriöihin, jotka vaihtelevat lievistä hengenvaarallisiin. Kliinikon on ensin harkittava jasuoritettava diagnostisia testejä, jotta voidaan sulkea pois kriittiset diagnoosit, kuten keuhkoembolia, sydäninfarkti tai pneumothorax. Pneumothorax, keuhkokuume ja keuhkopussinesteet ovat helposti tunnistettavissa rintakehän röntgen- tai tietokonetomografiakuvauksella. Rintakehän röntgenkuvasta tunnistettavia löydöksiä ja ominaisuuksia ovat infiltraatiot (esim. keuhkokuume), effuusiot (esim. keuhkoembolia, pahanlaatuinen kasvain) ja/tai tunnistettavien keuhkomerkkien puuttuminen (esim. pneumothorax).1
Tietokonetomografiakuvauksella voidaan saada monia samankaltaisia löydöksiä kuin rintakehän röntgenkuvasta, mutta diagnoosi on varmempi. EKG-arviointia suositellaan, jos potilaalla on sydäninfarktiin, keuhkoemboliaan tai perikardiittiin viittaavia oireita. Laboratorioanalyysien, kuten verenkuvan, D-dimeerien, valtimoverikaasujen ja veriviljelyjen avulla lääkäri voi määrätä lisätutkimuksia epäiltyjen diagnoosien varalta. Monissa tapauksissa keuhkopussintulehduksen syy voidaan erottaa oireiden alkamisen perusteella: akuutti (minuuteista tunteihin), subakuutti (tunneista päiviin), krooninen (päivistä viikkoihin) tai toistuva. Oireiden alkamisajankohdan tunnistaminen voi auttaa diagnoosin erottamisessa.1
Syyt
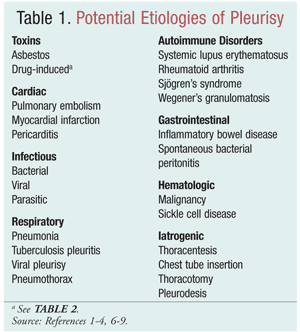
Yleisiä keuhkopussintulehduksen syitä ovat muun muassa trauma, sydänvamman jälkeinen vamma, infektio (eli virusinfektio, bakteeri-infektio tai loisinfektio), hengitystiesairaus, syövyttävälle altistumiselle altistava altistus (eli lääkeaine), autoimmuunisairaus ja kasvainvauriot (TAULUKKO 1). Virusinfektiot ovat yleensä yksi yleisimmistä syistä, mutta syy voi olla myös idiopaattinen tai epäspesifinen. Epäspesifistä keuhkopussitulehdusta esiintyy 30-40 prosentilla potilaista, joista otetaan keuhkopussin biopsia diagnoosia varten. Idiopaattista pleuriittia tulisi käyttää poissulkudiagnoosina sen jälkeen, kun muut syyt on suljettu pois laajoilla diagnostisilla toimenpiteillä.2,5
Branchin ja McNeilin retrospektiivisessä analyysissä, johon osallistui enintään 40-vuotiaita aikuisia, pyrittiin määrittelemään lähestymistapa, jonka avulla voitaisiin erottaa toisistaan potilaat, joilla on idiopaattinen tai virusperäinen keuhkoputkentulehdus, ja potilaat, joilla on keuhkoveritulppa. Idiopaattinen tai virusperäinen keuhkopussintulehdus oli yleisin keuhkopussintulehdustyyppi, jonka osuus oli 53 prosenttia tapauksista. Keuhkopussinesteen esiintyminen lisäsi huomattavasti todennäköisyyttä, että keuhkopussintulehdus oli sekundaarinen keuhkoembolia. Tarkastelluista 97 tapauksesta 22:lla oli pleuraeffuusio; näistä 12:ssa (55 %) keuhkoembolia oli ensisijainen syy.Keuhkoembolia on vakava sairaus, ja sen erottaminen muista syistä on välttämätöntä, koska keuhkoembolian ja muiden syiden kliiniset piirteet voivat olla melko samanlaisia.6
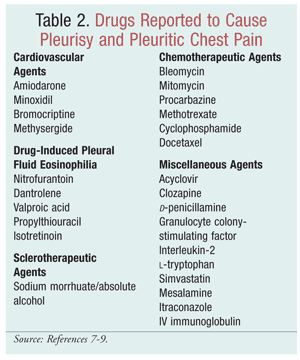
Lukuisia tapausselostuksia, joissa käsitellään lääkkeiden aiheuttamia keuhkosairauksia, on olemassa, mutta vain vähän huomiota on kiinnitetty lääkkeiden aiheuttamiin keuhkopussitauteihin, mukaan lukien keuhkopussin effuusio, keuhkopussitulehdus ja/tai keuhkopussin paisuminen. Koska lääkkeitä otetaan käyttöön yhä enemmän, on välttämätöntä ymmärtää mekanismeja, joilla raportoidut aineet ovat johtaneet keuhkopussitautiin (TAULUKKO 2).7,8 Morelock ja Sahn tekivät kirjallisuuskatsauksen vuosilta 1966-1998 tunnistaakseen keuhkopussitautiin liittyvät lääkkeet ja tutkiakseen löydöksiä ja hoitovastetta. Lääkkeen vaikutus oli myötävaikuttava, kun altistuminen lääkkeelle aiheutti keuhkopussin sairauden, kun keuhkopussin reaktio korjaantui lääkkeen käytön lopettamisen jälkeen ja kun lääkkeen aiheuttama keuhkopussin sairaus uusiutui, kun lääkkeelle altistuttiin uudelleen.8 . Vaikka useimpien lääkkeiden aiheuttamien pleuraalisten sairauksien monet mekanismit ovat edelleen hypoteeseja, on tunnistettu viisi mekanismia, joissa lääkkeiden aiheuttamaa pleuraalista sairautta voi esiintyä: yliherkkyys- tai allerginen reaktio, suora myrkyllinen vaikutus, lisääntynyt vapaiden happiradikaalien tuotanto, antioksidanttisen puolustusmekanismin tukahduttaminen ja kemiallisten aineiden aiheuttama tulehdus.7,9,10
Hoitomuodot
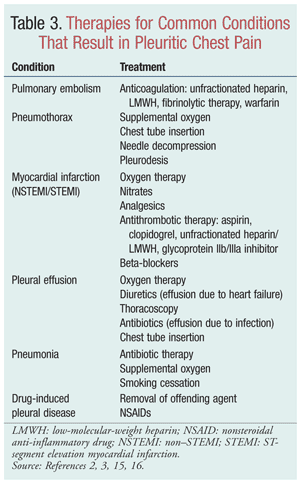
Leukoputkentulehduksen hallintaan ja hoitoon kuuluu potilaan perusteellinen arviointi, keuhkoputkentulehduksen aiheuttaman rintakivun hallinta ja perussairauden hoito (TAULUKKO 3).Hoito määritetään potilaan yksityiskohtaisen arvioinnin jälkeen, johon tulisi sisältyä aiempaa sairaushistoriaa, sosiaali- ja perhehistoriaa ja nykyistä lääkitystä koskevia kysymyksiä sekä kysymyksiä, jotka koskevat erityisesti potilaan kokemaa pleuriksen aiheuttamaa kipua.Keskusteltavia tekijöitä ovat muun muassa (mutta eivät ainoastaan) kivun alkaminen ja kesto, kivun tyyppi ja kipua lievittävät tekijät (lääkkeet tai asento).1,2
Tulehduskeuhkoputkentulehdukseen ja siihen liittyvään keuhkoputkentulehdukseen liittyvään rintakipuun määrätään usein ei-steroidisia tulehduskipulääkkeitä (tulehduskipulääkkeet, ei-steroidiset tulehduskipulääkkeet, NSAID:t) alkuhoitona keuhkopussin tulehduksen hoitoon. Tulehduskipulääkkeet ovat ihanteellisia, koska ne eivät vähennä hengitysvoimaa eivätkä vaikuta yskänrefleksiin. Jos tulehduskipulääkkeet eivät tehoa, ovat vasta-aiheisia tai niitä ei siedetä, opioidianalgeetteja voidaan käyttää varoen.1,2 Vaikka oletetaan, että tulehduskipulääkkeitä käytettäessä syntyy luokkavaikutus, ihmisillä tehdyissä tutkimuksissa, joissa on tutkittu tulehduskipulääkkeiden käyttöä keuhkopussin rintakivun hoidossa, on tutkittu vain indometasiinia.1 Indometasiinin suositeltu annostus keuhkoputkentulehdukseen on 50-100 mg suun kautta enintään kolme kertaa päivässä ruoan tai maidon kanssa.1,10
Klein arvioi vuonna 1984 indometasiinin käyttöä 17 keuhkoputkentulehduspotilaalla. Potilaat arvioivat kivunlievityksensä 24 tunnin välein ja arvioivat sen erinomaiseksi, hyväksi, tyydyttäväksi tai huonoksi. Yksitoista potilasta (65 %) sai hyvän tai erinomaisen kivunlievityksen 24 tunnin kuluessa. Vaikka potilailla oli mahdollisuus valita muita kipulääkkeitä, yksikään ei valinnut vaihtoehtoista menetelmää; viisi potilasta (29 %) kuitenkin lopetti indometasiinin käytön, kun kipu ei lievittynyt 24 tunnin hoidon jälkeen. 72 tunnin hoidon jälkeen todettiin, että kipu ei uusiutunut indometasiinin käytön lopettamisen jälkeen. Indometasiinia pidettiin käyttökelpoisena ja suositeltavana vaihtoehtona keuhkopussikivun hoidossa.10
Trisyklisten masennuslääkkeiden tai kouristuskipulääkkeiden käytöllä voi olla rajallinen merkitys neuropaattista kipua ja pysyvää keuhkopussikivun oireyhtymää sairastavien potilaiden hoidossa.3 Psykologiset tekijätvoivat voimistaa potilaiden näkemyksiä ja pelkoa kipua kohtaan. Kivun voimakkuuden ja päivittäisten toimintojen häiritsevyyden välillä on vahva yhteys, mikä heikentää yleistä elämänlaatua.3,11 Näiden psykologisten tekijöiden minimointiin tähtäävät toimenpiteet voivat olla yhtä tärkeitä kuin lääkkeet kivun hallinnan optimoinnissa. Kun keuhkopussintulehduksen syy on diagnosoitu, on aloitettava erityiset hoitomenetelmät.
Tämän jakson loppuosassa käsitellään keuhkopussintulehduksen yleisempien syiden erityishoitoa.
Pneumothorax: Pneumothorax, joka on ilman läsnäolo keuhkopussin tilassa, voi syntyä spontaanisti, trauman, leikkauksen tai iatrogeenisesti tapahtuneen tapaturman tai kirurgisen toimenpiteen jälkeen.3 Vaikka pneumothoraxin aiheuttaman pleuritisen rintakivun erityinen mekanismi on huonosti ymmärretty, on ehdotettu, että keuhkopussitilassa oleva ilma voi aiheuttaa eosinofiilisen keuhkopussitulehduksen. Vaikka pneumothoraxin lääkehoitoa ei ole määritelty, useimmat tapaukset paranevat spontaanisti tai perinteisellä hoidolla. Jännityspneumothoraxia sairastaviin potilaisiin on kiinnitettävä välittömästi huomiota, koska se voi olla hengenvaarallinen syy keuhkopussin aiheuttamaan rintakipuun. Spontaanin pneumothoraxin yhteydessä on tutkittu intrapleuraalisia paikallispuudutusaineita (esim. bupivakaiinia), mutta rajallisin tuloksin.3,12
Pulmonary Embolism: Rintakipu johtuu keuhkopussin ärsytyksestä, joka on seurausta embolian aiheuttaman viskeraalisen keuhkopussin tulehduksesta. Se voi ilmaantua keuhkoembolian alkuoireiden jälkeen.3 Nykyisiin kliinisiin ohjeisiin perustuva nopea tunnistaminen ja hoito on aloitettava pikaisesti.
Maligniteetti: Keuhkopussin pahanlaatuiset kasvaimet voivat olla peräisin keuhkopussista ja rintakehän seinämästä tai ne voivat esiintyä etäpesäkkeinä keuhkopussin ulkopuolisista syövistä (esim. mesoteliooma).3 Keuhkopussin pahanlaatuisia kasvaimia sairastavien potilaiden kivunhoidon tavoitteena on kivun parantaminen, hengenahdistuksen lievittäminen ja potilaan elämänlaadun parantaminen. Kun farmakologisilla toimenpiteillä (esim. tulehduskipulääkkeet, opioidianalgeetit) ei voida hallita potilaan kipua, sädehoito voi olla palliatiivinen vaihtoehto rintakehän seinämän kivun lievittämiseksi. Vaikka sädehoito ei ole täysin kestävä, sen on osoitettu lievittävän rintakipua noin 60 prosentilla mesotelioomapotilaista.13
Pneumonia tai keuhkopussin infektio: Brandenburg ja kollegat tekivät prospektiivisen kohorttitutkimuksen, jossa arvioitiin pneumokokkipneumonian piirteitä ja oireita 30 päivää infektion jälkeen. Kolmellatoista prosentilla potilaista oli pleuritista rintakipua, joka jatkui 30 päivän ajan.14 Näihin infektioihin liittyvän kivun ajatellaan kehittyvän keuhkopussin tulehduksesta, joka on seurausta keuhkoparenkyymin infektion aiheuttamasta infektiosta.3 Hoito on kohdistettava tiettyyn aiheuttajaorganismiin, ja siihen on käytettävä asianmukaista mikrobilääkehoitoa.
Johtopäätös
Pleuriitti on sairaus, jossa keuhkopussin rintakipu voi kehittyä ensisijaisen aiheuttajan toissijaisena oireena. Tulehduskipulääkkeet (erityisesti indometasiini) ja opioidianalgeetit ovat edelleen keuhkoputkentulehduksen tärkein hoitokeino; myös ensisijaisen syyn tunnistaminen ja hoito ovat tärkeitä. Monet sairaudet voivat aiheuttaa keuhkopussintulehduksen, kuten keuhkoembolia, keuhkokuume ja sydäninfarkti; tila voi olla myös lääkkeiden aiheuttama. On ehdottoman tärkeää, että henkeä uhkaavat sairaudet otetaan ensisijaisesti huomioon, kun potilas saa keuhkoputkentulehduksen.
1. Kass SM, Williams PM, Reamy BV. Pleurisy. Am Fam Physician. 2007;75:1357-1364.
2. Robinson T. Identification, assessment and management of pleurisy. Nurs Stand. 2011;25:43-48.
3. Brims FJ, Davies HE, Lee YCG. Hengitysteiden rintakipu: diagnoosi ja hoito. Med Clin North Am. 2010;94:217-232.
4. Light RW. Pleuraeffuusio. N Engl J Med. 2002;346:1971-1977.
5. Wrightson JM, Davies HE. Epäspesifistä pleuriittia sairastavien potilaiden tulokset thorakoskopiassa. Curr Opin Pulm Med. 2011;17:242-246.
6. Branch WT Jr, McNeil BJ. Analyysi pleuriittisen rintakivun erotusdiagnostiikasta ja arvioinnista nuorilla aikuisilla. Am J Med. 1983;75:671-679.
7. Huggins JT, Sahn SA. Lääkkeiden aiheuttama keuhkopussin sairaus. Clin Chest Med. 2004;25:141-153.
8. Morelock SY, Sahn SA. Lääkkeet ja keuhkopussi. Chest. 1999;116:212-221.
9. Antony VB. Lääkkeiden aiheuttama keuhkopussin sairaus. Clin Chest Med. 1998;19:331-340.
10. Klein RC. Indometasiinin vaikutukset pleurakipuun. South Med J. 1984;77:1253-1254.
11. Wells N. Kivun voimakkuus ja kivun häiritsevyys sairaalahoidossa olevilla syöpäpotilailla. Oncol Nurs Forum. 2000;27:985-991.
12. Engdahl O, Boe J, Sandstedt S. Intrapleuraalinen bupivakaiini analgesiaa varten pneumothoraxin dreneeraushoidon aikana. Satunnaistettu kaksoissokkotutkimus. Acta Anaesthesiol Scand. 1993;37:149-153.
13. Waite K, Gilligan D. Sädehoidon merkitys pahanlaatuisen keuhkopussin mesoteliooman hoidossa. Clin Oncol (R Coll Radiol). 2007;19:182-187.
14. Brandenburg JA, Marrie TJ, Coley CM, et al. Clinicalpresentation, processes and outcomes of care for patients withpneumococcal pneumonia. J Gen Intern Med. 2000;15:638-646.
15. Guyatt GH, Akl EA, Crowther M, et al. Executive summary: Antithrombotic therapy and prevention of thrombosis, 9th ed. (Tiivistelmä: antitromboottinen hoito ja tromboosin ehkäisy, 9. painos): AmericanCollege of Chest Physicians Evidence-Based Clinical Practice Guidelines.Chest. 2012;141(suppl 2):7S-47S.
16. Mandell LA, Wunderink RG, Anzueto A, et al. Infectious DiseasesSociety of America/American Thoracic Society consensus guidelines on themanagement of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44(suppl 2):S27-S72.
Vastaa