- Joka kerta, kun potilas joutuu leikkaukseen, hän on vaarassa kärsiä mahdollisista komplikaatioista.
- Pahoinvointi ja oksentelu
- Tool: Assessment Assessing Nausea and Vomiting
- Abdominaalinen distension ja paralyyttinen Ileus
- Työkalu: Abdominaalinen arviointi
- Virtsanpidätyskyky
- Suhteessa: Neurogeeninen virtsarakon toimintahäiriö
- Sisäinen ummetus
- Tool: Managing Constipation in the Older Adult
- Pain
- Tool: Kivun arviointi & hallinta
- Sokki
- Tool: Alhainen verenpaine (hypotensio) merkit ja oireet
- Verenvuoto
- Hypoksia
- Pneumonia
- Syvä laskimotromboosi (DVT)
- Tool: Laskimotromboembolia: Symptoms and Prevention
- Pulmonary Embolism
- Tool: Rintakivun arviointi: What to Do When Your Patient Has Chest Pain
- Wound Infection
- Työkalua: Wound Care Guide
- Wound Dehiscence
- Tool: Wound Care Guide
- Postoperatiivinen delirium
- Johtopäätökset
Joka kerta, kun potilas joutuu leikkaukseen, hän on vaarassa kärsiä mahdollisista komplikaatioista.
Komplikaatiot voivat vaihdella leikkauksen lievistä sivuvaikutuksista vakaviin komplikaatioihin, jotka voivat johtaa potilaan kuolemaan. Leikkauksen jälkeiseen hoitotyöhön tulisi kuulua potilaan tarkka seuranta, jotta voidaan tunnistaa varhaiset varoitusmerkit ja estää komplikaatioiden syntyminen.
Komplikaatiot vaihtelevat suoritettavan leikkauksen mukaan, mutta monet niistä ovat kuitenkin yleisiä useissa eri toimenpiteissä.

Pahoinvointi ja oksentelu
Pahoinvointi ja oksentelu voivat tuntua vähäpätöisiltä, mutta ne voivat olla potilaalle ahdistavia (Gan ym. 2014) ja viivästyttää potilaan kotiutumista, jos niitä ei hallita (Rae 2016).
Postoperatiivisesti odota, että noin puolet potilaistasi kokee pahoinvointia ja 30 % oksentelua (Koutoukidis ym. 2017; Gan ym. 2014).
Tool: Assessment Assessing Nausea and Vomiting
Abdominaalinen distension ja paralyyttinen Ileus
Nämä kaksi komplikaatiota ovat hyvin samankaltaisia. Potilas valittaa vatsakipua eikä pysty syöttämään ilmavaivoja. Hänellä voi esiintyä pahoinvointia ja oksentelua vatsan turvotuksen lisäksi.
Nämä oireet syntyvät, kun suolen peristaltiikka hidastuu tai pysähtyy, jolloin suolen sisältö pysähtyy. Joskus sitä voidaan ehkäistä varhaisella mobilisaatiolla, mutta sen ilmaantuessa potilasta hoidetaan kuitenkin nielemällä suun kautta, ja hän saattaa tarvita myös mahansisällön tyhjennystä asettamalla nasogastrisen letkun (Koutoukidis ym. 2017).
Työkalu: Abdominaalinen arviointi
Virtsanpidätyskyky
On monia tekijöitä, jotka voivat heikentää virtsaneritystoimintaa leikkauksen jälkeen ja johtaa virtsanpidätyskykyyn. Tällaisia tekijöitä ovat kipu, lääkkeet ja tiettyjen anestesia-aineiden, selkäydinpuudutteiden tai epiduraalipuudutusten aiheuttama heikentynyt virtsausrefleksi (Pomajzl & Siref 2020).
Virtsanpidätyskyvyttömyyden hoitoon kuuluu:
- Kävelyyn kannustaminen;
- Normaalin tyhjennysasennon ottaminen;
- Riittävän nesteen saannin varmistaminen;
- Kaksoistyhjennyksen tekeminen;
- Aistinvaraisen ärsykkeen, kuten juoksevan veden tarjoaminen tyhjennyksen yrittäessä;
- katetrointi (viimeisenä keinona).
(Koutoukidis ym. 2017)
Suhteessa: Neurogeeninen virtsarakon toimintahäiriö
Sisäinen ummetus
Postoperatiivinen ummetus johtuu potilaan normaalin ruokavalion häiriintymisestä, vähentyneestä liikkuvuudesta, vähentyneestä nesteen saannista, lääkkeistä, kuten narkoottisista lääkkeistä, ja anestesia-aineiden masennusvaikutuksista. Siihen ei pidä suhtautua kevyesti; ummetus voi mahdollisesti johtaa suolen tukkeutumiseen ja siihen, että potilaalle tehdään uusia leikkauksia (Koutoukidis ym. 2017).
Tool: Managing Constipation in the Older Adult
Pain
Kivun hallinta voi olla merkittävä ongelma joillekin potilaille leikkauksen jälkeen. Ihmiset yhdistävät usein kivun leikkaukseen, mutta hallitsemattomalla kivulla voi kuitenkin olla monia kielteisiä vaikutuksia potilaalle, kuten lisääntynyt sairastuvuus- ja kuolleisuusriski, toipumisen viivästyminen ja krooninen kipu (Baratta ym. 2014).
Potilaiden, joilla on huono kivunhallinta, on myös todettu sairastuvan viisi kertaa todennäköisemmin infektioon, mikä johtuu kivun stressivasteeseen kohdistuvasta stimuloivasta vaikutuksesta, joka vaikuttaa sekä sydän- että immuunitoimintoihin (Baratta ym. 2014; Koutoukidis ym. 2017).
Tool: Kivun arviointi & hallinta
Sokki
Sokki aiheutuu elimistössä kiertävän veren määrän vähenemisestä. Potilaalla esiintyy hypotensiota, heikkoa takykardiaa, levottomuutta, kalpeaa, viileää ja kosteaa ihoa sekä vähentynyttä virtsaneritystä (Farrell & Dempsey 2013; Koutoukidis ym. 2017).
Tool: Alhainen verenpaine (hypotensio) merkit ja oireet
Verenvuoto
Postoperatiivinen verenvuoto voidaan jakaa kahteen ryhmään:
- Reaktioverenvuoto, joka tapahtuu leikkauksen jälkeisten ensimmäisten 24 tunnin aikana ja johtuu verihyytymien irtoamisesta verisuonista, ja
- sekundaarinen verenvuoto, joka johtuu infektiosta, joka heikentää verihyytymiä tai verisuonen seinämiä.
(Koutoukidis ym. 2017)
Hypoksia
Hypoksia syntyy, kun veri ei kuljeta riittävästi happea kehon tarpeisiin. Kudokset ja elimet tarvitsevat verestä saatavaa happea selviytyäkseen, joten hypoksia on hyvin merkittävä komplikaatio.
Hypoksinen potilas osoittaa merkkejä ja oireita, kuten:
- Takykardia;
- Takypnea;
- Hengenahdistus;
- Pallor tai syanoosi;
- Letargia;
- Vähentynyt reagointikyky;
- Hämmentyneisyys;
- Hämmentyneisyys;
- Agitaatio.
(Koutoukidis et al. 2017; Maity et al. 2012)
Pneumonia
Pneumonia on yleinen postoperatiivinen komplikaatio, joka johtuu eritteiden kertymisestä keuhkoihin aiheuttaen keuhkojen konsolidaatiota ja sen seurauksena infektiota.
Pneumonian riskiä voivat lisätä useat eri tekijät, kuten korkea painoindeksi, tupakointi, hengitystiestatuksen tila, mahdolliset esiasteiset hengitystiesairaudet, kuten keuhkoahtaumatauti eli COPD (keuhkoembolia, keuhkoahtaumatauti ja keuhkoahtaumataudin kaltaiset hengityselinsairaudet), se, tarvitsiko potilas mekaanista ventilaatiota leikkauksen jälkijakson aikana, sekä opioidien käyttäminen. Opioideilla on masentava vaikutus hengityselimiin ja ne voivat asettaa yksilön suurentuneeseen riskiin sairastua keuhkokuumeeseen (Akhtar ym. 2013; Farrell & Dempsey 2013; Koutoukidis ym. 2017).
Syvä laskimotromboosi (DVT)
Syviä laskimotrombooseja (DVT)
DVT:itä voi ilmaantua leikkauksen jälkeen, koska veri pysähtyy laskimoihin eli laskimostaasiin. Tämä tapahtuu, kun veri tarvitsee apua virratakseen takaisin jalkoja ylöspäin sydämeen. Vasikoiden lihakset toimivat yleensä pumppuna tätä varten, mutta leikkauksen jälkeen, kun potilas lepää pitkään sängyssä, näin ei tapahdu ja seurauksena voi olla DVT:n muodostuminen (Koutoukidis ym. 2017; Rothrock 2015).
Tool: Laskimotromboembolia: Symptoms and Prevention
Pulmonary Embolism
Pulmonary Embolism (PE) syntyy, kun jokin keuhkovaltimoista tukkeutuu verihyytymän, ilman tai rasvan takia. Potilas valittaa usein äkillisesti alkavaa hengenahdistusta, rintakipua ja syanoosia. PE voi johtaa äkilliseen verenkierron romahtamiseen ja kuolemaan (Koutoukidis ym. 2017).
Tool: Rintakivun arviointi: What to Do When Your Patient Has Chest Pain
Wound Infection
Haavainfektioita voi esiintyä myös leikkaushaavassa; siksi on tärkeää, että kaikki sidoksenvaihdot tehdään aseptisella tekniikalla.
Kirurgisen alueen infektioilla on monia seurauksia, kuten:
- Lisääntynyt hoitoaika,
- Lisääntyneet hoitokustannukset,
- Lisääntyneiden komplikaatioiden riski ja
- Kipu ja epämukavuus.
(Farrell & Dempsey 2013)
Työkalua: Wound Care Guide
Wound Dehiscence
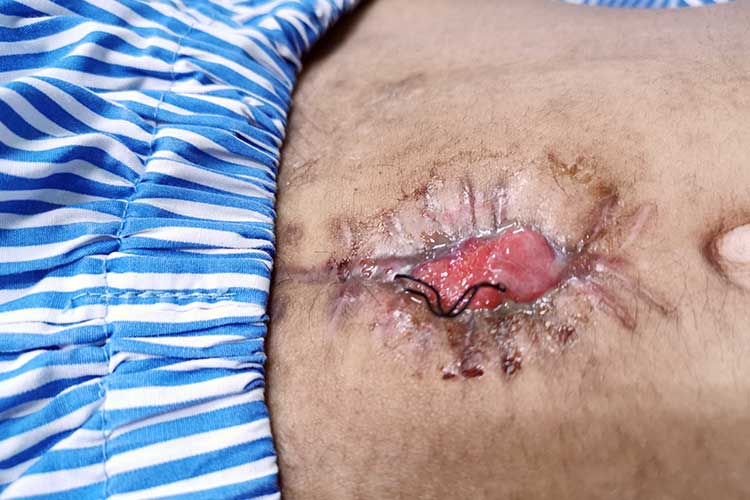
Haavan dehisenssi, jossa haava aukeaa ompeleita pitkin, voi olla potilaalle varsin traumaattinen ja siihen liittyy jopa 45 %:n kuolleisuus (WoundSource 2016; Roy ym. 2013).
Se voi johtua useista eri tekijöistä, kuten:
- huonosta kudoksen paranemisesta aliravitsemuksen vuoksi;
- lihavuudesta;
- anemiasta;
- infektiosta;
- ennenaikaisesta haavan sulkeutumisen poistamisesta; tai
- parantumattomaan viiltohaavaan kohdistuvasta rasituksesta, kuten ponnistelusta tai yskimisestä.
(Koutoukidis ym. 2017; Van Ramshorst ym. 2010)
Tool: Wound Care Guide
Postoperatiivinen delirium
Postoperatiivista deliriumia esiintyy yleensä vanhemmilla aikuisilla. Se on akuutti kognition muutos, ja sille on yleensä ominaista:
- Hämmennys,
- Havainto- ja kognitiiviset puutteet,
- Häiriöinen uni,
- vaihteleva tajunnan taso,
- Häiriöinen ajattelu ja
- muuttunut tarkkaavaisuus.
(Cunningham & Kim 2018)
Huomionarvoista on, että postoperatiivisen deliriumin esiintyvyys riippuu siitä, minkälaisen leikkauksen potilas on läpikäynyt, ja lonkkamurtumaleikkauksissa postoperatiivisen deliriumin esiintyvyys on suurempi kuin muissa leikkauksissa. Tämä saattaa johtua tähän leikkaukseen liittyvästä kiireellisyydestä ja siitä, että lonkkamurtuman saaneet ovat usein iäkkäitä aikuisia, joilla on useita liitännäissairauksia (Rudolph & Marcantonio 2011).
Johtopäätökset
Minkä tahansa leikkauksen jälkeen voi esiintyä monia muitakin potentiaalisia komplikaatioita, mutta nämä ovat kuitenkin joitain yleisimpiä komplikaatioita, jotka liittyvät moniin erilaisiin toimenpiteisiin. Kuten mainittu, nämä komplikaatiot voivat vaikuttaa potilaaseen monin eri tavoin.
- Akhtar, A, MacFarlane, RJ & Waseem, M 2013, ’Pre-operative Assessment and Post-operative Care in Elective Shoulder Surgery’, The Open Orthopaedics Journal, vol. 7, no. 3, pp. 316-322, katsottu 11.9.2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3788190/
- Baratta, JL, Schwenk, ES & Viscusi, E 2014, ’Clinical Consequences of Inadequate Pain Relief: Barriers to Optimal Pain Management”, Plastic and Reconstructive Surgery, vol. 134, no. 4S-2, pp. 15-21, katsottu 11.9.2020, https://journals.lww.com/plasreconsurg/Abstract/2014/10002/Clinical_Consequences_of_Inadequate_Pain_Relief__.5.aspx
- Cunningham, J & Kim, L D 2018, ’Post-operative Delirium: A Review of Diagnosis and Treatment Strategies”, Journal of Xiangya Medicine, vol. 3 no. 2, katsottu 11. syyskuuta 2020, http://jxym.amegroups.com/article/view/4361/5185
- Farrell, M & Dempsey, J 2013, Smeltzer and Bare’s Textbook of Medical-Surgical Nursing (Smeltzerin ja Baren oppikirja lääketieteellis-kirurgisesta hoitotyöstä), 3. uud. painos (3. painos), Lippincott Williams & Wilkins, Broadway.
- Gan, TJ, Diemunsch, P, Habib, A, Kovac, A, Kranke, P, Meyer, T, Watcha, M, Chung, F, Angus, S, Apfe, C, Bergese, S, Candiotti, K, Chan, M, Davis, P, Hooper, V, Lafoo-Deenadayalan, S, Myles, P, Nezat, G, Philip, B & Tramer, M 2014, ’Consensus Guidelines for the Management of Postoperative Nausea and Vomiting’, Anesthesia & Analgesia, vol. 118, no. 1 pp. 85-113, katsottu 11.9.2020, https://journals.lww.com/anesthesia-analgesia/Fulltext/2014/01000/Consensus_Guidelines_for_the_Management_of.13.aspx
- Koutoukidis, G, Stainton, K & Hughson, J (toim.) 2017, Tabbner’s Nursing Care: Theory and Practice, 7th edn, Elsevier, Chatswood.
- Maity, A, Saha, D, Swaika, S, Maulik, SG, Choudhury, B & Sutradhar, M 2012, ’Detection of Hypoxia in the Early Postoperative Period’, Anesthesia Essays and Researches, vol. 1, no. 1, pp. 34-37, katsottu 11.9.2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4173444/
- Pomajzl, A & Siref, L E 2020, ’Post-op Urinary Retention’, StatPearls, katsottu 11.9.2020, https://www.ncbi.nlm.nih.gov/books/NBK549844/
- Rothrock, JC (ed) 2015, Alexander’s Care of the Patient in Surgery, 15th edn, Elsiver, St Louis.
- Rae, A 2016, ’Reasons for Delayed Patient Discharge Following Day Surgery: A Literature Review”, Nurs Stand., vol. 31 no. 11, katsottu 11.9.2020, https://pubmed.ncbi.nlm.nih.gov/27848403/
- Roy, S B, Acharya, A N, Sarkar, A & Basu Roy, S 2013, ’A Study of the Factors Related to Abdominal Wound Dehiscense’, J Indian Med Assoc, vol 111 no. 12, katsottu 11. syyskuuta 2020, https://pubmed.ncbi.nlm.nih.gov/25154160/
- Rudolph, JL & Marcantonio, ER 2011, ’Postoperative Delirium: Acute Change With Long-term Implications”, Anesthesia and Analgesia, vol. 112, no. 5, pp. 1202-1211, katsottu 11.9.2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3090222/
- WoundSource 2016, What Is Wound Dehiscence?, WoundSource, katsottu 11.9.2020, https://www.woundsource.com/blog/what-wound-dehiscence#:~:text=Wound%20dehiscence%20is%20a%20distressing,to%20create%20a%20new%20wound.
- Van Ramshorst, GH, Nieuwenhuizen, J, Hop, MC, Arends, P, Boom, J, Jeekel, J & Lange, JF 2010, ’Abdominal Wound Dehiscence in Adults: Development and Validation of a Risk Model”, World Journal of Surgery, vol. 34, no. 20, katsottu 11. syyskuuta 2020, https://link.springer.com/article/10.1007/s00268-009-0277-y
Vastaa