US Pharm. 2012;37(7):HS-9-HS-12.
La pleuresía, también denominada pleuritis, es una inflamación de la pleura parietal de los pulmones. Se reconoce clínicamente como un dolor agudo, localizado y que empeora con la inspiración profunda o la tos, la pleuresía tiene una gran variedad de causas posibles.1 En este artículo se revisará la fisiología y los síntomas generalizados de la pleuresía y el dolor torácico pleurítico, y se analizarán las causas y las opciones de tratamiento.
Anatomía y fisiología
Para comprender la pleuresía y el dolor pleurítico asociado, es preciso conocer la anatomía y fisiología del pulmón y sus inervaciones nerviosas.Los pulmones, la pared torácica y la caja torácica están revestidos por dos capas continuas de epitelio conocidas como pleura parietal y pleura visceral (FIGURA 1).La pleura parietal (externa) es el revestimiento epitelial que cubre la pared torácica, la caja torácica y el mediastino; la pleura visceral (interna) cubre la superficie total del pulmón.1,2 La pleura parietal está inervada por receptores somáticos del dolor suministrados por el nervio frénico; las señales de dolor se transmiten rápidamente, lo que provoca un dolor agudo y localizado. Por el contrario, la pleura visceral tiene un suministro de nervios autónomos que se desarrollan a partir de los órganos internos; las sensaciones de dolor, si las hay, se transmiten lentamente y se caracterizan por ser sordas, dolorosas y ligeramente localizadas.2
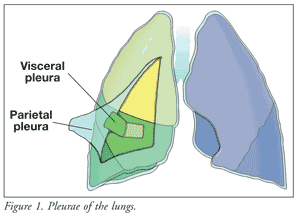
Entre las pleuras parietal y visceral se encuentra el espacio pleural, que contiene un líquido seroso. El líquido pleural es producido por los vasos pleurales a través de la presión negativa creada durante la inspiración. El líquido sale entonces a través del sistema linfático parietal y es absorbido por la pleura visceral de forma continua. El líquido pleural proporciona lubricación entre la pared torácica y el pulmón, lo que permite que los pulmones se deslicen sin problemas durante la inspiración y la espiración.2 Si las superficies lisas de las pleuras se inflaman o si el espacio pleural aumenta o disminuye, se produce un roce pleural, un sonido chirriante o chirriante que se produce cuando los revestimientos pleurales se rozan. Esta característica clásica de la pleuritis, detectada mediante la auscultación pulmonar, puede ayudar al médico a identificar la causa del dolor torácico.3
Durante la inspiración normal de los pulmones, se crea una presión negativa en el espacio pleural a medida que la cavidad torácica se expande. Cuando se acumula un exceso de líquido en el espacio pleural, la presión negativa disminuye, lo que altera la capacidad del pulmón para expandirse completamente durante la inspiración. Si no se trata, se produce un intercambio inadecuado de oxígeno y dióxido de carbono.2,4
Se cree que hay tres mecanismos que causan el derrame pleural (la acumulación de un exceso de líquido en el espacio pleural).2,4 En el primer mecanismo, el aumento de la producción de líquido por parte de las células parietales en el espacio pleural supera la capacidad del sistema linfático para eliminar el líquido. Por otro mecanismo, el líquido pleural se acumula cuando se produce un aumento del drenaje de líquido en el espacio pleural debido al reflujo de los pulmones o el hígado. Esto puede observarse en pacientes con insuficiencia cardíaca congestiva, en la que el corazón es incapaz de mantener el gasto cardíaco, lo que provoca una congestión pulmonar. Esta congestión dentro de la circulación pulmonar puede provocar una fuga de líquido de los alvéolos hacia el espacio pleural. En el tercer mecanismo, una reducción del drenaje del líquido del espacio pleural secundaria a una obstrucción puede impedir que el líquido se reabsorba en el torrente sanguíneo.2,4 Una obstrucción de este tipo puede producirse cuando un tumor invade la pleura.
Síntomas
Dependiendo de la causa subyacente de la pleuresía, los pacientes pueden presentar una amplia variedad de síntomas. Como se ha descrito anteriormente, una característica común en los pacientes con pleuresía es el roce pleural, en el que las pleuras parietal y visceral se rozan y causan fricción. Esta fricción, provocada por la inflamación pleural, puede ser aguda o crónica. El dolor, que es agudo y localizado, tiende a intensificarse aún más al toser, estornudar, inspirar profundamente o mover el pecho.1,2 Un examen físico puede revelar hallazgos adicionales, incluyendo sonidos respiratorios reducidos, sibilancias, tos productiva con producción de esputo o respiración rápida y superficial. Para diagnosticar con precisión la causa de la pleuresía, el médico debe combinar la historia de los síntomas del paciente con una exploración física completa y los resultados de las pruebas diagnósticas.1-3
Diagnóstico
La pleuresía puede ser indicativa de un amplio espectro de trastornos, que van desde los leves hasta los que ponen en peligro la vida. El clínico debe primero considerar y realizar pruebas diagnósticas para excluir diagnósticos críticos como la embolia pulmonar, el infarto de miocardio o el neumotórax. El neumotórax, la neumonía y los derrames pleurales son fácilmente identificables mediante una radiografía de tórax o una TC. Los hallazgos y las características que pueden identificarse mediante una radiografía de tórax incluyen infiltraciones (es decir, neumonía), derrames (es decir, embolia pulmonar, neoplasia) y/o la ausencia de marcas pulmonares identificables (es decir, neumotórax).1
Una TC puede proporcionar muchos hallazgos similares a los de una radiografía de tórax, pero con un diagnóstico más definitivo. Se sugiere la evaluación del ECG si el paciente presenta signos y síntomas indicativos de infarto de miocardio, embolia pulmonar o pericarditis. Los análisis de laboratorio, como el hemograma, el dímero D, la gasometría arterial y los cultivos, permiten al médico solicitar más pruebas para los diagnósticos sospechosos. En muchos casos, la causa de la pleuresía puede diferenciarse por el inicio de los síntomas: agudos (de minutos a horas), subagudos (de horas a días), crónicos (de días a semanas) o recurrentes. La identificación del momento de aparición de los síntomas puede ayudar a diferenciar el diagnóstico.1
Causas
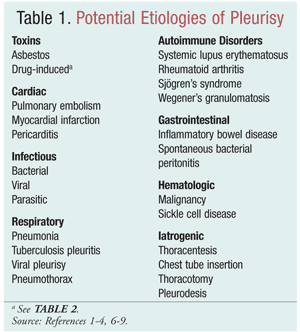
Las causas más comunes de pleuresía son los traumatismos, las lesiones postcardíacas, las infecciones (víricas, bacterianas o parasitarias), las enfermedades respiratorias, la exposición a sustancias cáusticas (inducidas por fármacos), las enfermedades autoinmunes y los tumores (TABLA 1). Aunque las infecciones víricas suelen ser una de las causas más comunes, la causa también puede ser idiopática o inespecífica. La pleuritis inespecífica se encuentra en el 30% al 40% de los pacientes que se someten a una biopsia pleural para su diagnóstico. La pleuritis idiopática debe utilizarse como diagnóstico de exclusión después de que se hayan descartado otras causas mediante medidas diagnósticas exhaustivas.2,5
Un análisis retrospectivo realizado por Branch y McNeil que incluía a adultos de 40 años o menos buscaba determinar un enfoque para distinguir a los pacientes con pleuritis idiopática o vírica de los que tenían embolia pulmonar. La pleuresía idiopática o viral fue el tipo más común, representando el 53% de los casos. La presencia de derrames pleurales aumentó significativamente la probabilidad de que la pleuresía fuera secundaria a una embolia pulmonar. De los 97 casos revisados, 22 tenían derrames pleurales; de éstos, la embolia pulmonar fue la causa principal en 12 (55%).La embolia pulmonar es grave, y distinguir esta condición de otras causas es imperativo, ya que las características clínicas de la embolia pulmonar y otras causas pueden ser bastante similares.6
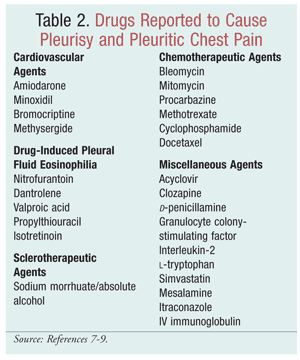
Existen numerosos informes de casos en los que se discuten los trastornos pulmonares inducidos por fármacos, pero se ha prestado poca atención a las enfermedades pleurales inducidas por fármacos, incluyendo el derrame pleural, la pleuritis y/o el engrosamiento pleural. A medida que se introducen más fármacos, es imperativo comprender los mecanismos por los que los agentes notificados han provocado enfermedades pleurales (TABLA 2).7,8 Morelock y Sahnrealizaron una revisión de la literatura desde 1966 hasta 1998 para identificar los fármacos asociados con la enfermedad pleural y examinar los hallazgos y la respuesta a la terapia. El efecto de los fármacos contribuyó cuando la exposición al fármaco produjo enfermedad pleural, cuando la respuesta pleural remitió tras la interrupción del fármaco y cuando la enfermedad pleural inducida por el fármaco reapareció con la reexposición.8 Aunque muchos mecanismos de la mayoría de las enfermedades pleurales inducidas por fármacos siguen siendo hipótesis, se han identificado cinco mecanismos en los que puede producirse la enfermedad pleural inducida por fármacos: hipersensibilidad o reacción alérgica; efecto tóxico directo; aumento de la producción de radicales libres de oxígeno; supresión de las defensas antioxidantes; e inflamación inducida por sustancias químicas.7,9
Modalidades de tratamiento
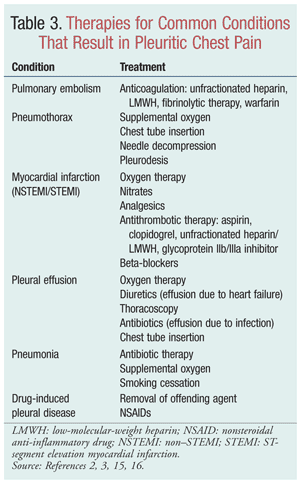
La gestión y el tratamiento de la pleuritis implican una evaluación exhaustiva del paciente, el control del dolor torácico pleurítico y el tratamiento de la enfermedad subyacente (TABLA 3).El tratamiento se determina tras una evaluación detallada del paciente, que debe incluir preguntas sobre los antecedentes médicos, sociales y familiares y la medicación actual, así como preguntas específicas sobre el dolor pleurítico que experimenta el paciente.Los factores que se deben discutir incluyen (pero no se limitan a) el inicio y la duración del dolor, el tipo de dolor y los factores de alivio (fármacos o posiciones).1,2
Para la pleuresía y el dolor torácico pleurítico asociado, los fármacos antiinflamatorios no esteroideos (AINE) se prescriben con frecuencia como terapia inicial para tratar la inflamación del espacio pleural. Los AINE son ideales porque no provocan una reducción del impulso respiratorio ni afectan al reflejo de la tos. Si los AINE son ineficaces, están contraindicados o no se toleran, pueden utilizarse analgésicos opiáceos con precaución.1,2 Aunque se supone que se produce un efecto de clase cuando se utilizan AINE, los estudios en humanos sobre el uso de AINE para tratar el dolor torácico pleurítico se han limitado a la indometacina.1 La dosis recomendada de indometacina para el dolor torácico pleurítico es de 50 a 100 mg por vía oral hasta tres veces al día con alimentos o leche.1,10
En 1984, Klein evaluó el uso de indometacina en 17 pacientes con pleuresía. Los pacientes evaluaron su alivio del dolor cada 24 horas, calificándolo de excelente, bueno, regular o malo. Once pacientes (65%) obtuvieron un alivio del dolor entre bueno y excelente en 24 horas. Aunque los pacientes tenían la opción de elegir otros tratamientos analgésicos, ninguno eligió un método alternativo; sin embargo, cinco pacientes (29%) suspendieron la indometacina tras el fracaso del alivio del dolor después de 24 horas de tratamiento. Se concluyó que la indometacina es una opción viable y recomendada para el tratamiento del dolor pleurítico.10
El uso de antidepresivos tricíclicos o anticonvulsivos puede tener un papel limitado en el tratamiento de pacientes con dolor neuropático y síndromes de dolor pleurítico persistente.3 Los factores psicológicos pueden intensificar las opiniones de los pacientes y el miedo al dolor. Existe una fuerte relación entre la intensidad del dolor y la interferencia con las actividades diarias, lo que reduce la calidad de vida en general.3,11 Las medidas para minimizar estos factores psicológicos pueden ser tan importantes como los medicamentos para optimizar el control del dolor. Una vez que se ha diagnosticado la causa de la pleuresía, deben iniciarse modalidades de tratamiento específicas.
El resto de esta sección tratará sobre el tratamiento especializado de las causas más comunes de pleuresía.
Neumotórax: El neumotórax, que es la presencia de aire dentro del espacio pleural, puede producirse de forma espontánea, tras un traumatismo, después de una cirugía o de forma iatrogénica.3 Aunque el mecanismo específico del dolor torácico pleurítico secundario al neumotórax no se comprende bien, se sugiere que el aire en el espacio pleural puede causar una inflamación pleural osinofílica. Aunque no existe un tratamiento farmacológico definido para el neumotórax, la mayoría de los casos se resuelven espontáneamente o con un tratamiento convencional. Debe prestarse atención inmediata a los pacientes que presentan un neumotórax a tensión, ya que puede ser una causa potencialmente mortal de dolor torácico pleurítico. En los casos de neumotórax espontáneo, se han estudiado agentes anestésicos locales intrapleurales (por ejemplo, bupivacaína), con resultados limitados.3,12
Embolia pulmonar: El dolor torácico pleurítico está causado por la irritación de la pleura parietal resultante de la inflamación de la pleura visceral subyacente afectada por el émbolo. Puede aparecer después de los síntomas iniciales de la embolia pulmonar.3 La identificación y el tratamiento inmediatos basados en las directrices clínicas actuales deben iniciarse rápidamente.
Malignidad: Las neoplasias pleurales pueden originarse en la pleura y la pared torácica o pueden presentarse como metástasis de cánceres extrapleurales (por ejemplo, mesotelioma).3 El tratamiento del dolor en pacientes con neoplasias pleurales tiene como objetivo mejorar el dolor, aliviar la disnea y mejorar la calidad de vida del paciente. Cuando las medidas farmacológicas (es decir, AINE, analgésicos opiáceos) no pueden controlar el dolor del paciente, la radioterapia puede ser una alternativa para el alivio paliativo del dolor de la pared torácica. Aunque no se mantiene totalmente, se ha demostrado que la radioterapia alivia el dolor torácico en aproximadamente el 60% de los pacientes con mesotelioma.13
Neumonía o infección pleural: Los pacientes que presentan neumonía, ya sea adquirida en la comunidad o en el hospital, suelen tener dolor torácico pleurítico localizado en la zona de la infección.Brandenburg y sus colegas llevaron a cabo un estudio de cohorte prospectivo para evaluar las características de la neumonía neumocócica y los síntomas 30 días después de la infección. El trece por ciento de los pacientes tenía dolor torácico pleurítico que persistía durante 30 días.14 Se cree que el dolor asociado a estas infecciones se desarrolla a partir de una inflamación pleural secundaria a la afectación del parénquima pulmonar por la infección.3 El tratamiento debe dirigirse al organismo causante específico, con una terapia antimicrobiana adecuada.
Conclusión
La pleuresía es una afección en la que el dolor torácico pleurítico puede evolucionar como síntoma secundario a una causa primaria. Los AINE (especialmente la indometacina), junto con los analgésicos opioides, siguen siendo la base del tratamiento de la pleuresía; la identificación y el tratamiento de la causa primaria también son importantes. La pleuresía puede ser causada por diversos trastornos, como la embolia pulmonar, la neumonía y el infarto de miocardio. Es imperativo que se consideren primero las afecciones que ponen en peligro la vida cuando un paciente presenta dolor torácico pleurítico.
1. Kass SM, Williams PM, Reamy BV. Pleurisy. Am Fam Physician. 2007;75:1357-1364.
2. Robinson T. Identification, assessment and management of pleurisy. Nurs Stand. 2011;25:43-48.
3. Brims FJ, Davies HE, Lee YCG. Dolor torácico respiratorio: diagnóstico y tratamiento. Med Clin North Am. 2010;94:217-232.
4. Light RW. Pleural effusion. N Engl J Med. 2002;346:1971-1977.
5. Wrightson JM, Davies HE. Outcome of patients with nonspecific pleuritis at thoracoscopy. Curr Opin Pulm Med. 2011;17:242-246.
6. Branch WT Jr, McNeil BJ. Análisis del diagnóstico diferencial y evaluación del dolor torácico pleurítico en adultos jóvenes. Am J Med. 1983;75:671-679.
7. Huggins JT, Sahn SA. Drug-induced pleural disease. Clin Chest Med. 2004;25:141-153.
8. Morelock SY, Sahn SA. Drugs and the pleura. Chest. 1999;116:212-221.
9. Antony VB. Drug-induced pleural disease. Clin Chest Med. 1998;19:331-340.
10. Klein RC. Efectos de la indometacina en el dolor pleural. South Med J. 1984;77:1253-1254.
11. Wells N. Intensidad del dolor e interferencia del dolor en pacientes hospitalizados con cáncer. Oncol Nurs Forum. 2000;27:985-991.
12. Engdahl O, Boe J, Sandstedt S. Intrapleural bupivacaine foranalgesia during chest drainage treatment for pneumothorax. A randomizeddouble-blind study. Acta Anaesthesiol Scand. 1993;37:149-153.
13. Waite K, Gilligan D. The role of radiotherapy in the treatment of malignant pleural mesothelioma. Clin Oncol (R Coll Radiol). 2007;19:182-187.
14. Brandenburg JA, Marrie TJ, Coley CM, et al. Clinicalpresentation, processes and outcomes of care for patients withpneumococcal pneumonia. J Gen Intern Med. 2000;15:638-646.
15. Guyatt GH, Akl EA, Crowther M, et al. Executive summary:antithrombotic therapy and prevention of thrombosis, 9th ed: AmericanCollege of Chest Physicians Evidence-Based Clinical Practice Guidelines.Chest. 2012;141(suppl 2):7S-47S.
16. Mandell LA, Wunderink RG, Anzueto A, et al. Infectious DiseasesSociety of America/American Thoracic Society consensus guidelines on themanagement of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44(suppl 2):S27-S72.
Deja una respuesta