Marco F. Caminiti, B.Sc., DDS
Simon Weinberg, DDS, FRCD(C)
Aunque el tratamiento de las luxaciones agudas de la articulación temporomandibular (ATM) no ha cambiado significativamente en los últimos años, las luxaciones crónicas siguen siendo tratadas por una variedad de métodos. Los casos de larga duración son los más difíciles y frustrantes de tratar. En este artículo se exponen cuatro casos que demuestran los signos y síntomas asociados a algunas formas de luxaciones crónicas de la ATM, así como las dificultades encontradas en el tratamiento de algunas de estas afecciones. Se propone un algoritmo basado en una revisión crítica de la literatura para el manejo de las afecciones agudas y crónicas de la ATM, y se hacen recomendaciones sobre cómo eliminar o reducir su recurrencia.
Introducción | Caso 1 | Caso 2 | Caso 3 | Caso 4 | Manejo no quirúrgico de las luxaciones mandibulares | Manejo quirúrgico | Cirugía que limita el trayecto condilar | Técnicas quirúrgicas que mejoran el trayecto condilar | Luxación mandibular: Factores etiológicos | Resumen | Agradecimientos | Referencias ]
Introducción
Existe cierta confusión respecto al significado de los términos subluxación y luxación, o dislocación verdadera. Una subluxación es una dislocación incompleta y autorreductora de una articulación en la que el paciente es capaz de cerrar la boca sin ayuda.1-4 La subluxación habitual es otro término de uso frecuente. Describe una condición a menudo dolorosa que afecta a las articulaciones normales, en la que el cóndilo puede estar desplazado por delante de la eminencia articular del hueso temporal. Esta condición también es autorreductora.5,6 Cuando estas subluxaciones son asintomáticas, deben considerarse como variantes de la normalidad.7
Una verdadera dislocación (o luxación) es una condición en la que una articulación se desplaza de sus articulaciones y requiere la manipulación por parte de otro individuo para volver a su posición normal. Puede ser necesaria la manipulación manual (cerrada) o quirúrgica (abierta) para reducir el cóndilo dislocado. Estas dislocaciones de la articulación temporomandibular (ATM) pueden subdividirse en afecciones agudas y dislocaciones crónicas recurrentes o crónicas persistentes.
La subluxación y la luxación pueden ser indistinguibles radiográficamente. En los casos clásicos, la posición condilar es anterior a la eminencia articular cuando se abre bien la boca. Esta observación radiográfica se denomina a veces elapsio prearticularis, término utilizado para describir una subluxación obstruida e indolora que finalmente se reduce a una relación cóndilo-fosa normal.3,6,8
Los estudios demuestran que la amplitud de movimiento de los cóndilos es variable y no se limita necesariamente a los confines de la fosa. Ricketts descubrió que el 65% de los pacientes normales podían subluxar sus cóndilos.9 Otro estudio sobre 100 pacientes normales observó que el 85,3% de sus cóndilos se encontraban en la eminencia o en posición anterior a la misma cuando la boca estaba abierta a 35 mm.10 Se observó una diferencia significativa en algunas medidas cefalométricas, así como movimientos condilares sagitales excesivos, cuando se evaluaron cefalogramas tanto en controles normales como en pacientes con subluxación.11 Sin embargo, se ha demostrado que la altura de la eminencia es mayor en las articulaciones subluxadas o luxadas que en los controles normales.12
De la literatura se desprende que no existe un método estándar para evaluar o tratar estas afecciones de la ATM. Esto se debe probablemente a las altas tasas de éxito conseguidas en el tratamiento de las afecciones agudas, y a la rareza de las afecciones crónicas.
Este artículo describe cuatro informes de casos de dislocación crónica de la ATM, y propone un algoritmo para el tratamiento de estas molestas condiciones.
![]()
Caso 1
Una mujer de 73 años fue remitida por su dentista para la investigación de su mordida anormal. Según su intérprete, la maloclusión había estado presente durante 10 años y la había incapacitado para masticar correctamente. La mujer era pequeña y frágil. El examen clínico reveló que llevaba prótesis maxilares y mandibulares completas, que estaban maloclusionadas en la mordida cruzada posterior, lo que provocaba una asimetría facial moderada. El examen radiográfico panorámico mostró una dislocación completa de la ATM derecha (Fig. 1).
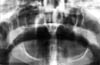
Haga clic para ver la imagen más grande
Fig 1: Radiografía panorámica de un cóndilo derecho dislocado desde hace 10 años.
El paciente fue ingresado en el hospital, donde se intentó sin éxito la reducción cerrada bajo anestesia general. A continuación, se expuso la ATM derecha a la visión directa mediante un enfoque preauricular tradicional. Se observó que el cóndilo mandibular había desarrollado una pseudoarticulación anterior a la eminencia articular del hueso temporal, que estaba envuelta por un denso tejido conectivo fibroso. El tejido fibroso fue extirpado, la pseudoarticulación desenganchada y el cóndilo fue reducido a su posición normal en la fosa glenoidea. Debido al frágil estado de la paciente, no se aplicó la fijación maxilomandibular (FMM) y se colocó un vendaje de soporte mandibular. Cuando la paciente fue vista a la mañana siguiente, la luxación había reaparecido. El paciente se negó a recibir más tratamiento.
![]()
Caso 2
Una chica de 16 años tropezó y se cayó en un partido de baloncesto, golpeándose el lado izquierdo de la cara contra el banco del equipo. A pesar de la inmediata asimetría facial (Fig. 2) y la mordida anormal que siguió, el diagnóstico de una luxación no se hizo durante dos años. Posteriormente se confirmó con una radiografía panorámica (Fig. 3).

Haga clic para ver la imagen más grande
Fig 2: Fotografía del paciente del caso 2, que demuestra la asimetría facial producida por la luxación de la ATM izquierda.
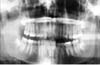
Haga clic para ver la imagen más grande
Fig 3: Radiografía panorámica de una niña de 16 años dos años después de dislocarse el cóndilo izquierdo (Caso 2).
Debido a la naturaleza crónica de esta luxación, se consideró que la reducción cerrada probablemente no tendría éxito. Por lo tanto, se hicieron los preparativos para la reducción abierta a través de un enfoque preauricular. Sin embargo, tras la inducción de anestesia general y relajación muscular profunda, la mandíbula se redujo fácilmente mediante manipulación cerrada y los maxilares se inmovilizaron con MMF en oclusión céntrica durante 14 días. En el examen de seguimiento a los dos meses, la afección no había reaparecido.
![]()
Caso 3
La subluxación crónica recurrente de la ATM derecha se confirmó con una radiografía panorámica (Fig. 4) en una mujer de 77 años con una historia de cinco años de esta afección. El cóndilo derecho asumía una posición anterior a la eminencia articular cada vez que la paciente abría la boca y permanecía en esta posición a menos que la paciente «menease» y/o manipulase su mandíbula para lograr el cierre. Supuestamente, la aparición de la afección fue espontánea. No había antecedentes relevantes de factores precipitantes, como un traumatismo o el consumo de fármacos con efectos extrapiramidales.
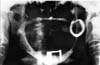
Haga clic para ver la imagen más grande
Fig 4: Radiografía panorámica de una mujer de 77 años con una historia de cinco años de dislocación de la ATM derecha.
El plan de tratamiento presentado a la paciente incluía la reducción cerrada con MMF durante 14-21 días. Si esto resultaba infructuoso, se llevaría a cabo una reducción abierta con eminectomía y MMF. La paciente rechazó cualquier opción de tratamiento no quirúrgico o quirúrgico, y no ha sido vista desde su cita inicial.
![]()
Caso 4
Una mujer de 45 años que se había caído cuatro meses antes era incapaz de cerrar la boca desde el accidente. Se había sometido a varios intentos infructuosos para reducir su luxación. Su historia médica anterior no era destacable.
En el examen, se observó una mordida abierta anterior de 24 mm y un rango restringido de movimiento mandibular. La paciente estaba parcialmente desdentada. Había una notable depresión preauricular en la región de ambas fosas articulares temporomandibulares. La radiografía panorámica reveló una dislocación bilateral de la ATM. Se utilizaron radiografías transcraneales para demostrar el grado de dislocación (Figs. 5a, b).
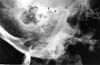
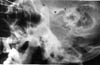
Haga clic en cualquiera de las fotos para ver las imágenes individuales más grandes
Figs 5: Radiografías transcraneales de una mujer de 45 años con una historia de cuatro meses de una dislocación mandibular (Caso 4). La ATM izquierda y la derecha están severamente dislocadas.(c: cóndilo, e: eminencia, f: fosa).
El intento inicial de reducción manual no tuvo éxito. En consecuencia, se inyectó anestesia local en una articulación, alrededor de la cápsula y en las inserciones de los músculos pterigoideos, temporales y maseteros laterales. Se intentó de nuevo la reducción manual, pero no tuvo éxito. A continuación se anestesió el lado contralateral, pero los nuevos intentos de reducción no tuvieron éxito. A continuación se sedó al paciente con demerol y diazepam, pero la reducción seguía sin conseguirse. Bajo anestesia general con relajación muscular profunda, se realizaron nuevos intentos de reducción cerrada utilizando una fuerza considerable sin éxito. Finalmente, se exploró quirúrgicamente la ATM derecha mediante una incisión preauricular, y se expusieron la fosa glenoidea, el arco cigomático y la fosa temporal. Utilizando ganchos óseos y elevadores de Bristow, seguidos de una eminectomía y un desbridamiento de la fosa, se intentó sin éxito retornar el cóndilo a su sitio. A continuación se abordó el lado izquierdo siguiendo una secuencia similar. Por último, se colocaron barras de arco y, con una combinación de tracción maxilomandibular y manipulación bilateral con ganchos y elevadores, los cóndilos se redujeron a su posición normal. El MMF se mantuvo durante cinco semanas y en el examen de seguimiento de un año el paciente estaba libre de síntomas.
![]()
Manejo no quirúrgico de las dislocaciones mandibulares
Las dislocaciones de la ATM se producen con frecuencia como resultado de procedimientos dentales protractivos, golpes o traumatismos en la mandíbula, broncoscopia,13 procedimientos anestésicos,14,15 bostezos,16-188 y condiciones inducidas por fármacos19-21 o psiquiátricas.22 El mejor tratamiento es la reducción inmediata y eficaz. Los intentos prolongados y múltiples dificultan las reducciones manuales posteriores, ya que el paciente experimenta más dolor y se producen más espasmos musculares. Hipócrates describió por primera vez la reducción manual en el siglo IV a.C.23 Ambroise Pare (1633) describió el uso de un objeto que actuara como cuña en las regiones molares al elevar el mentón. De este modo, los cóndilos se levantan de su posición de bloqueo.4 El enfoque de la luxación aguda se describe en la tabla I.
Las luxaciones crónicas o de larga duración que han persistido durante más de un mes son difíciles de reducir manualmente. En un estudio de revisión, Gottlieb24 encontró que sólo tres de 24 casos de larga duración se redujeron con éxito mediante manipulación manual. Otra revisión de 1949 a 1976 informó de que cuatro de 24 casos de luxaciones de larga duración se redujeron con éxito manualmente.25 La reducción manual utilizando el método hipocrático y una mordaza bucal, insertada entre los molares bajo anestesia general, ha demostrado tener éxito.26 También se ha descrito la reducción manual de luxaciones prolongadas, de hasta 16 meses.27 En un caso se pasó un alambre a través de la cara inferior de la mandíbula para ayudar a la distracción posterior.
Se han descrito diversas técnicas quirúrgicas conservadoras para reducir las luxaciones, incluido el uso de un gancho óseo que se pasa sobre la muesca sigmoidea4 o se inserta en orificios de fresa colocados en los ángulos.28 Se puede utilizar un elevador de Bristow colocado a través de una incisión temporal para aplicar presión posterior a la cara anterior del cóndilo, lo que puede forzar su desplazamiento posterior.29 Rao ha informado de un enfoque único, que redujo una luxación mandibular crónica utilizando barras de arco y férulas de mordida posteriores con un fuerte alambrado anterior y un vector de clase III para los alambres posteriores.16 En la literatura japonesa se ha descrito la tracción mandibular anterior e inferior aplicada con un gancho en la escotadura sigmoidea.30
Adekeye25 revisó 24 pacientes con luxaciones de larga duración de uno a 120 meses. Cuatro se redujeron manualmente, nueve se redujeron con procedimientos abiertos, siete requirieron condilotomías y cuatro se sometieron a miotomías u otros procedimientos de tracción. Curiosamente, este artículo no hace referencia a los enfoques quirúrgicos comunes utilizados por Myrhaug, Irby, Leclerc y Dautrey, pero hace hincapié en las dificultades encontradas para reducir adecuadamente el cóndilo.
Otra modalidad de tratamiento conservador consiste en la inyección de anestesia local en las articulaciones dislocadas desde hace tiempo. Esto parece superar el espasmo muscular que se inicia por los estímulos que producen dolor en la región de la articulación, ya que el anestésico interrumpe el lado sensorial del dolor o los reflejos de estiramiento muscular.31 Un informe sobre una mujer de 54 años con una historia de siete semanas de dislocación, que fue tratada con la inyección bilateral de 2,0 cc de prilocaína, indicó una reducción exitosa después de 10 minutos una vez que la mandíbula fue manipulada. Los maxilares no se inmovilizaron, pero a las seis semanas del postoperatorio no había dolor ni recidiva.31
![]()
Manejo quirúrgico
Las técnicas quirúrgicas pueden dividirse en dos categorías (Figs. 5):
- Operaciones que limitan el recorrido condilar;
- Operaciones que mejoran el recorrido condilar.
Se han propuesto diversas técnicas para el tratamiento quirúrgico de la ATM, pero las más comunes son la eminectomía para liberar todos los movimientos condilares, como describió Myrhaug en 1951,1 y la fractura inferior del arco cigomático para limitar el recorrido condilar, como describió Leclerc en 194332 y modificó Dautrey en 1975.2
![]()
Cirugía que limita el recorrido condilar
Mayer, en 1933, fue el primero en informar del desplazamiento del arco cigomático (o de un segmento del mismo) para obstruir el recorrido condilar.
Esta técnica fue mejorada por Leclerc y Girard en 1943, colocando una parte más gruesa del cigoma en el trayecto del cóndilo.32 Realizaron una osteotomía vertical del arco cigomático y bajaron el segmento proximal, que entonces sirvió de obstáculo a las excursiones condilares anteriores. En 1964, Gosserez y Dautrey describieron una técnica para el tratamiento de las subluxaciones y dislocaciones, que implicaba una osteotomía de inclinación posterior-anterior de la eminencia, y que ahora se utiliza con frecuencia.33 Se han descrito reducciones exitosas de dislocaciones y subluxaciones crónicas tras el uso de esta técnica de refracción del arco.3,8,34,35 También se han descrito otras modificaciones exitosas de la técnica de Dautrey para tratar la dislocación mandibular.8,27,36
El uso de soluciones esclerosantes fue descrito por primera vez por Schultze en 1947. La hipermovilidad se trató inyectando psililato de sodio en los tejidos periarticulares de forma bilateral para inducir la fibrosis periarticular y el endurecimiento de la articulación.38 También se ha descrito la inyección de tetradecilsulfato de sodio al 0,5% en la zona pericapsular cada dos o seis semanas para producir fibrosis y la consiguiente limitación del movimiento condilar.4 Algunos investigadores han informado de una tasa de éxito del 75% en el tratamiento de las subluxaciones crónicas con soluciones esclerosantes.39
Las técnicas que se basan en una variedad de placas óseas para limitar la traslación condilar han sido utilizadas con éxito por varios cirujanos.40-44 Estas técnicas incluyen el uso de clavijas de acero inoxidable en forma de L,40 mallas de vitallium,41 y prótesis condilares.42
También se han recomendado las miotomías en el tratamiento de las luxaciones.45,46 Laskin45 describe una técnica que implica una miotomía del músculo temporal, realizada a través de una incisión intraoral, para el tratamiento de tres pacientes con luxaciones prolongadas. Consideró que estas luxaciones se prolongaban debido al acortamiento de las fibras del músculo temporal, y que la liberación de estas fibras ayudaría a reducir la luxación. Sin embargo, los resultados posteriores de la miotomía pterigoidea lateral indicaron que el uso de láminas de silicona como material de interposición no impedía la reinserción del músculo pterigoideo lateral, ya que las fibras se reinsertaban en la pseudocápsula formada alrededor del material.4 También se ha informado de refinamientos en las técnicas de miotomía, con resultados variables, para el tratamiento de la luxación mandibular recurrente.46,51
![]()
Técnicas quirúrgicas que mejoran la trayectoria condilar
Riedel, en 1883, fue el primero en informar del tratamiento quirúrgico de la luxación de la ATM. Su técnica implicaba una escisión unilateral del cóndilo (condilectomía). Posteriormente fue descrita por Myrhaug,1 quien introdujo un procedimiento en el que se extirpaba toda la eminencia para eliminar por completo cualquier interferencia en el movimiento condilar. Informó sobre el tratamiento exitoso de dos casos en 1951.1
Otros procedimientos quirúrgicos para el tratamiento de las luxaciones recurrentes han incluido la meniscectomía48 y la condilotomía cerrada.49,50 Tasanen y Lamberg utilizaron el método de Kostecka (con una sierra de Gigli y sin MMF) para tratar a 21 pacientes.50 Siete pacientes tuvieron recidivas durante dos años, y 14 pacientes las tuvieron durante al menos un mes. En el seguimiento de un año, 17 pacientes ya no tenían luxaciones, dos se sometieron a otro procedimiento, dos no tuvieron éxito y un caso desarrolló una pseudoartrosis que requirió un injerto costocondral.50
En Estados Unidos, Irby popularizó la misma técnica descrita por Myrhaug. Informó de la obtención de buenos resultados en el tratamiento de 30 casos.51 Los críticos de este procedimiento señalan que no es biológico, que el abordaje intraarticular puede ser perjudicial para la articulación y que pueden producirse fracturas del arco cigomático.8,47 Sin embargo, se han comunicado resultados muy favorables con la técnica de eminectomía y sus variantes, y se han logrado buenos resultados clínicos en muchos pacientes con luxación mandibular crónica.5,29,52-55
La extirpación completa de la eminencia articular no da lugar a complicaciones intracraneales. Sin embargo, dado que algunas eminencias pueden tener grandes espacios de médula, lo que resulta en un aumento potencial del riesgo de infección de la herida, se recomienda la terapia antibiótica antes y después de la operación.53
Blankestijn y Boering47 informaron de la utilización de una modificación de la técnica de Myrhaug con 16 pacientes. No entraron en la articulación propiamente dicha, sino que se centraron en las regiones articulares lateral y anterior durante la resección de la eminencia articular. El procedimiento se completó con la sutura del periostio y del cartílago que cubría el lugar de la osteotomía. Operaron 31 articulaciones con un seguimiento de ocho meses a nueve años. Nueve pacientes no tuvieron recidivas, cinco mostraron cierta mejora y conservaron la capacidad de subluxación, y dos no tuvieron ninguna mejora, pero los pacientes sintieron subjetivamente una mejora general. Los autores teorizaron que el movimiento libre del cóndilo y la formación de tejido cicatricial postoperatorio eran las razones del éxito. Aunque algunos pacientes tuvieron una penetración articular inadvertida, no hubo evidencia de degeneración articular.47
Sensoz et al12 trataron a 39 pacientes con luxación y 13 con subluxación recurrente. Son los únicos investigadores que compararon la altura de la eminencia de su grupo de estudio (10,7 mm) con los controles normales (7,4 mm) y encontraron una diferencia significativa. La cirugía se llevó a cabo mediante un abordaje preauricular, y la eminencia se extrajo con cinceles. También midieron los cambios ecográficos, y encontraron una diferencia entre los pacientes preoperados y los controles, así como entre los pacientes preoperados y postoperados (es decir, ruidos articulares). El seguimiento medio fue de 18 meses, pero las molestias y los ligeros dolores remitieron al cabo de unas semanas. Los síntomas se aliviaron en casi todos los pacientes, pero dos de ellos se sometieron a una nueva intervención quirúrgica para extirpar más partes mediales de la eminencia restante. Todos los pacientes se sometieron a procedimientos bilaterales, ya que los autores creían que ambas articulaciones acabarían siendo sintomáticas incluso en presencia de una luxación unilateral.12
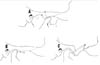
Haga clic para ver la imagen más grande
Figura 6: Ilustración de las alteraciones biomecánicas resultantes de la eminectomía del procedimiento de Myrhaug (B) y del aumento del procedimiento de Dautrey (C). Se muestran los contornos de relación normal de las osteotomías (A).
![]()
Dislocación mandibular: Factores etiológicos
Se han implicado diversos factores como agentes causantes de la luxación mandibular. Entre ellos se encuentran los traumatismos, los bostezos, los fármacos, los procedimientos anestésicos, los trastornos psiquiátricos, las discinesias musculares y los trastornos del tejido conectivo.
Se han observado efectos secundarios extrapiramidales con ciertos antieméticos (metoclopramida).20 Además, se ha informado de que ciertos fármacos utilizados en el tratamiento de afecciones psiquiátricas causan efectos extrapiramidales, como las fenotiazinas (utilizadas en el tratamiento de la esquizoprenia),57 el haloperidol,19 y el tiotixeno.21
Varios trastornos psiquiátricos pueden producir luxaciones mandibulares. La subluxación recurrente de la ATM denominada por Patton como subluxación psicógena puede ser la principal característica de presentación de los trastornos psiquiátricos.22 El patrón clínico de la luxación en este grupo de pacientes puede ser de naturaleza crónica recurrente o crónica persistente, y unilateral o bilateral. Además, no es infrecuente la redislocación después de una reducción exitosa. Las luxaciones también pueden ser el resultado de disquenesias que pueden ser de etiología psiquiátrica, o debidas a anomalías en el sistema extrapiramidal.58
Los procedimientos anestésicos se asocian comúnmente con luxaciones. Se han notificado subluxaciones y dislocaciones durante la inducción,59 durante la intubación,14 y durante la broncoscopia de fibra óptica.13 Dado que la mayoría de estos sucesos son de naturaleza aguda, la reducción inmediata suele tener éxito.
Aunque algunas publicaciones médicas indican que el bostezo rara vez causa dislocación mandibular,17,18 esta revisión indica que lo hace con bastante frecuencia.4,16,25,50
Los pacientes que sufren trastornos del tejido conectivo pueden desarrollar dislocaciones de la ATM. Una mujer de 17 años desarrolló una ATM dolorosa y, un año más tarde, comenzó a experimentar dislocaciones frecuentes. También desarrolló luxaciones rotulianas y radiocubitales, y se le diagnosticó el síndrome de Ehlers-Danlos. Tras fracasar el tratamiento (inmovilización, condilotomía), fue tratada con una condilectomía y tracción elástica.56
![]()
Resumen
En realidad, la luxación mandibular aguda requiere una reducción efectiva inmediata, que normalmente puede lograrse con una técnica cerrada. Las luxaciones que persisten durante más de un mes se clasifican como crónicas, y aunque pueden reducirse eficazmente por medios conservadores utilizando dispositivos de tracción, a menudo exigen el uso de técnicas complementarias, incluida la manipulación bajo anestesia general y/o técnicas quirúrgicas. Aunque normalmente se consiguen resultados satisfactorios con el aumento de la eminencia, la eminectomía es igualmente eficaz y produce menos complicaciones.
Se han presentado cuatro informes de casos que enfatizan la imprevisibilidad asociada al manejo de algunos pacientes con luxación mandibular crónica, además de una revisión del tratamiento no quirúrgico y quirúrgico.
![]()
Agradecimientos
El Dr. Caminiti es el antiguo jefe de residentes del departamento de cirugía oral y maxilofacial de la Universidad de Toronto y del Hospital de Toronto. Es becario clínico en el Centro de Investigación y Educación de la Facultad de Medicina de la Universidad de Toronto.
El Dr. Weinberg es profesor de la Universidad de Toronto, facultad de odontología, departamento de cirugía oral y maxilofacial, y cirujano oral y maxilofacial de plantilla en el Hospital de Toronto.
Solicitudes de impresión a: Dr. Marco F. Caminiti, The Centre for Research and Education, U. of T. Faculty of Medicine, 585 University Ave., Toronto ON M5G 2C4.
![]()
- Myrhaug, H. A new method of operation for habitual dislocation of the mandible. Acta Odont Scand 9:247-261, 1951.
- Dautrey, J. Reflections sur la chirurgie de l’articulation temporomandibulaire. Acta Stomatol Belg 72:577-581, 1975.
- Chausse, J.M., Richter, M. y Bettex, A. Deliberate, fixed extra-articular obstruction. Tratamiento de elección para la subluxación y la verdadera luxación recurrente de la articulación temporomandibular. J Craniomaxillofac Surg 15:137-140, 1987.
- Bradley, P. Lesiones del proceso condilar y coronoide. En: Rowe, N.L., Williams, J.L. (eds) Maxillofacial Injuries. Nueva York, Churchill Livingstone. pp. 420-473, 1995.
- van der Kwast, W.A.M. Surgical management of the habitual luxation of the mandible. Int J Oral Surg 7:329-332, 1978.
- Nevakari, K. Elapsio pre-articularis of the temporomandibular joint. Acta Odontol Scand 18:123-170, 1960.
- Sheppard, I.M. y Sheppard, S.M. Subluxation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol 44:821-829, 1977.
- Schade, G.J. Surgical treatment of the habitual luxation of the temporomandibular joint. J Maxillofac Surg 5:146-150, 1977.
- Ricketts, R.M. Variations of the temporomandibular joint as revealed by cephalometric laminography. Am J Orthod 36:877-898, 1950.
- Sheppard, I.M. and Sheppard, S.M. Range of condylar movement during mandibular opening. J Prosthet Dent 15:263-271, 1965.
- Or, S. y Ergen, G. The assessment of temporomandibular subluxation by means of cephalometry. Am J Orthod 76:165-169, 1979.
- Sensoz, O., Ustuner, E.T., Celebioglu, S. et al. Eminectomy for the treatment of chronic subluxation and recurrent dislocation of the temporomandibular joint and a new method of patient evaluation. Ann Plast Surg 29:299-302, 1992.
- Kim, S.K. y Kim, K. Subluxation of the TM joint. Complicaciones inusuales de la broncoscopia transoral. Chest 83:288-289, 1983.
- Sosis, M. y Lazar, S. Jaw dislocation during general anesthesia. Can J Anaesth 34:407-408, 1987.
- Lipp, M., von Domarus, H., Daublander, M. et al. Temporomandibular joint dysfunction after endotracheal intubation. Anaesthesist 36:442-445, 1987.
- Rao, P. Conservative treatment of bilateral persistent anterior dislocation of the mandible. J Oral Surg 38:51-52, 1980.
- Tesfaye, Y. y Lal, S. Hazard of yawning. Can Med Assoc J 142:15, 1990.
- Tesfaye, Y., Skorzewska, A. y Lal, S. Hazards of yawning. Can Med Assoc J 145:1560, 1991.
- O’Connor, M., Rooney, M. y Nienaber, C.P. Neuroleptic-induced dislocation of the jaw. Br J Psych 161:281, 1992.
- Wood, G.D. An adverse reaction to metoclopramide therapy. Br J Oral Surg 15:278-280, 1978.
- Ibrahim, Z.Y. y Brooks, E.F. Neuroleptic-Induced Bilateral Temporomandibular joint dislocation. Am J Psychatry 153:2-3, 1996.
- Patton, D.W. Recurrent subluxation of the temporomandibular joint in physchiatric illness. Br Dent J 153:141-144, 1982.
- Gahhos, F. y Ariyan, S. Facial fractures: hippocratic management. Head Neck Surg 6:1007-1013, 1984.
- Gottleib, I. Long-standing dislocation of the jaw. J Oral Surg 10:25-32, 1952.
- Adekeye, E.O., Shamia, R.I. y Cove, P. Inverted L-shaped ramus osteotomy for the prolonged bilateral dislocation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol 41:568-577, 1976.
- Fordyce, G.L. Long-standing bilateral dislocation of the jaw. Br J Oral Surg 2:222-225, 1965.
- Hayward, J.R. Prolonged dislocation of the mandible. J Oral Surg 23:585-595, 1965.
- El-Attar, A. and Ord, R.A. Longstanding mandibular dislocations: report of a case, review of the literature. Br Dent J 160:91, 1986.
- Lewis, J.E.S. A simple technique for long-standing dislocation of the mandible. Br J Oral Surg 19:52-56, 1981.
- Mizuno, A., Fujita, A., Shimada, T. et al. Longstanding luxation of the mandible. Int J Oral Surg 9:225-230, 1980.
- Littler, B.O. The role of local anesthesia in the reduction of longstanding dislocation of the temporomandibular joint. Br J Oral Surg 18:81-85, 1980.
- Leclerc, G.C. and Girard, C. Un nouveau procédé de dutée dans le traitement chirurgical de la luxation recidivante de la machoire inferieur. Mem Acad Chir 69:457-659, 1943.
- Gosserez, M., Dautrey, R., Dornier, R. et al. Luxations temporomaxillaires et butées arthroplastiques. Rev Stomatol 65:690, 1964.
- Boudreau, R.G. y Tideman, H. Treatment of chronic mandibular dislocation. J Oral Surg 41:169-173, 1976.
- Lawlor, M.G. Recurrent dislocation of the mandible: treatment of ten cases by the Dautrey procedure. Br J Oral Surg 20:14-21, 1982.
- Iszuka T, Hidada, Y., Murakami, K.I. et al. Chronic recurrent anterior luxation of the mandible. A review of 12 patients treated by the LeClerc procedure. Int J Oral Maxillofac Surg 17:170-172, 1988.
- Srivastava, D., Rajadnya, M., Chaudhary, M.K. et al. The Dautrey procedure in recurrent dislocation: a review of 12 cases. Int J Oral Maxillofac Surg 23:229-231, 1994.
- Schultz, L.W. Report on ten years experience in treating hypermobility of the temporomandibular joint. J Oral Surg 5:202-207, 1947.
- McKelvey, L.E. Sclerosing solutions in the treatment of chronic subluxation of the temporomandibular joint. J Oral Surg 8:225-236, 1950.
- Findlay, I.A. Operation for arrest of excessive condylar movement. J Oral Surg 22:110-117, 1964.
- Howe, A.G., Kent, J.N. y Farrell, C.D. Implante de eminencia articular para la luxación recurrente de la ATM. J Oral Surg 36:523-526, 1978.
- Blank, D.M., Stein, A.C., Gold, B.D. et al. Treatment of protracted temporomandibular joint dislocation with proplast-vitallium prostheses. Oral Surg Oral Med Oral Pathol 53:335-339, 1982.
- Buckley, M.J. y Terry, B.C. Use of bone plates to manage chronic mandibular dislocation: report of cases. J Oral Maxillofac Surg 46:998-1002, 1988.
- Kent, J.N. Use of bone plates to manage chronic mandibluar dislocation: report of cases. (Discusión). J Oral Maxillofac Surg 46:1002-1003, 1988.
- Laskin, D.M. Myotomy for the management of recurrent and protracted mandibular dislocations. 4th International Confrence on Oral Surgery, Amsterdam, Copenhague, 1973, Munskgaard 264, 1973.
- Sindet-Petersen, S. Intraoral myotomy of the lateral pterygoid muscle for the treatment of recurrent dislocation of the manibular condyle. J Oral Maxillofac Surg 46:445, 1988.
- Blankestijn, J. and Boering, G. Myrhaug’s operation for treating recurrent dislocation of the temporomandibular joint. Cranio 3:245- 250, 1985.
- Dingman, R.O. y Moorman, W. Meniscectomy in the treatment of lesions of the temporomandibular joint. J Oral Surg 9:214-224, 1951.
- Ward, T.G. Surgery of the mandibular joint. Ann R Coll Surg Engl 28:139-152, 1961.
- Tasanen, A. y Lamberg, M.A. Closed condylotomy in the treatment of recurrent dislocation of the mandibualr condyle. Int J Oral Surg 7:1-6, 1978.
- Irby, W.B. Surgical correction of chronic dislocation of the TMJ not responsive to conservative therapy. J Oral Surg 15:307-312, 1957.
- Cherry, C.Q. y Frew, A.L. Reducciones bilaterales de la eminencia articular para la luxación crónica: revisión de 8 casos. J Oral Surg 35:598-600, 1977.
- Sanders, B., Frey, N. y McReynolds, J. Evaluación anatómica, radiográfica y clínica de la reducción de la eminencia articular temporomandibular como tratamiento de la luxación recurrente y la subluxación crónica. Ann Dent 37:33-44, 1978.
- Lovely, F.W. and Copeland, R.A. Reduction eminoplasty for chronic recurrent luxation of the temporomandibualr joint. J Can Dent Assoc 47:179-184, 1981.
- Helman, J., Laufer, D., Minkov, B. et al. Eminectomy as surgical treatment for chronic mandibular dislocations. Int J Oral Surg 13:486-489, 1984.
- Thexton, A. A case of Ehlers-Danlos syndrome presenting with recurrent dislocation of the TMJ. Br J Oral Surg 2:190-193, 1965.
- Vora, S.B., Feinsod, R. y Annitto, W. Temporomandibular joint dislocation mistaken as dystonia. JAMA 242:2844, 1979.
- Loh, H.S. Idiopathic oromandibular dystonia causing failure of mouth closure. Br Dent J 154:291-292, 1983.
- Gambling, D.R. and Ross, P.L.E. Temporomandibular joint subluxation on induction of anesthesia. (Carta) Anesth Analg 67:91-92, 1988.
![]()
Deja una respuesta