US Pharm. 2012;37(7):HS-9-HS-12.
Pleurisy, også kaldet pleuritis, er en betændelse i den parietale pleura i lungerne. Klinisk genkendt som smerter, der er skarpe, lokaliserede og forværres ved dyb inspiration eller hoste, har pleuritis en bred vifte af mulige årsager.1 Denne artikel vil gennemgå fysiologien og de generelle symptomer på pleurisy og pleuritiske brystsmerter samt diskutere årsager og behandlingsmuligheder.
Anatomi og fysiologi
For at forstå pleurisy og tilknyttede pleuritiske smerter skal man forstå lungens anatomi og fysiologi og dens nerveinnervationer.Lungerne, brystvæggen og brystkassen er beklædt med to sammenhængende lag epithel, der kaldes den parietale pleura og den viscerale pleura (FIGUR 1). den parietale (ydre) pleura er den epitheliale beklædning, der dækker brystvæggen, brystkassen og mediastinum; den viscerale (indre) pleura dækker lungens samlede overflade.1,2 Den parietale pleura er forsynet med somatiske smertereceptorer, som forsynes af nervus phrenicus; smertesignalerne transmitteres hurtigt, hvilket fører til smerter, der er skarpe og lokaliserede. I modsætning hertil har den viscerale pleura en autonom nerveforsyning, der udvikles fra indre organer; smertefornemmelser, hvis der er nogen, overføres langsomt og er karakteriseret som matte, ømme og svagt lokaliserede.2
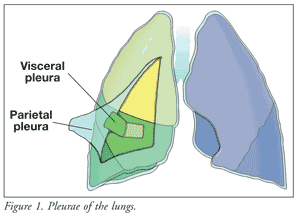
Mellem den parietale og viscerale pleura findes pleurarummet, der indeholder en serøs væske. Pleuravæske produceres af pleurakarrene gennem det undertryk, der skabes ved inspiration. Væsken udledes derefter gennem det parietale lymfesystem og absorberes af den viscerale pleura på en kontinuerlig måde. Pleuravæske sørger for smøring mellem brystvæggen og lungerne, så lungerne kan glide ubesværet under indånding og udånding.2 Hvis de glatte overflader i pleurae bliver betændte, eller hvis pleuravæsken bliver større eller mindre, opstår der en pleural gnidning – en knirkende eller knirkende lyd, der opstår, når pleurafolierne gnider mod hinanden. Dette klassiske træk ved pleuritis, der kan påvises ved lungeauskultation, kan hjælpe klinikeren med at identificere årsagen til brystsmerterne.3
Ved normal inspiration af lungerne skabes der et undertryk i pleurarummet, når brysthulen udvides. Når overskydende væske ophobes i pleurarummet, mindskes det negative tryk og ændrer lungernes evne til at udvide sig fuldt ud under inspirationen.Ubehandlet fører dette til en utilstrækkelig udveksling af ilt og kuldioxid.2,4
Tre mekanismer menes at kunne forårsage pleuraeffusion (ophobning af overskydende væske i pleurarummet).2,4 Ved den første mekanisme overgår en øget produktion af væske fra parietalcellerne i pleurarummet lymfesystemets evne til at fjerne væsken. Ved en anden mekanisme ophobes pleuravæske, når der sker en øget dræning af væske i pleurarummet som følge af tilbagestrømning fra lungerne eller leveren. Dette kan ses hos patienter med kongressiv hjertesvigt, hvor hjertet ikke er i stand til at opretholde hjertets produktion, hvilket fører til lungeophobning. Denne overbelastning inden for lungekredsløbet kan medføre, at væske siver fra alveolerne ind i pleurarummet. Ved den tredje mekanisme kan en nedsat dræning af væske fra pleurarummet som følge af en obstruktion forhindre væsken i at blive reabsorberet i blodbanen.2,4 En obstruktion af denne type kan opstå, når en tumor invaderer pleura.
Symptomer
Afhængigt af den underliggende årsag til pleuris kan patienterne have en lang række symptomer. Som beskrevet ovenfor er et almindeligt træk hos patienter med pleurisy en pleural gnidning, hvor de parietale og viscerale pleurae gnider mod hinanden og forårsager friktion. Denne gnidning, der skyldes pleurainflammation, kan være akut eller kronisk. Smerten, som er skarp og lokaliseret, har tendens til at blive yderligere forstærket ved hoste, nysen, dyb inspiration eller bevægelse af brystet.1,2 En fysisk undersøgelse kan afsløre yderligere fund, herunder nedsat åndedrætslyd, hvæsende vejrtrækning, produktiv hoste med sputumproduktion eller hurtig, overfladisk vejrtrækning. For at stille en nøjagtig diagnose af årsagen til pleurisy bør lægen kombinere en anamnese af patientens symptomer med en fuldstændig fysisk undersøgelse og resultaterne af diagnostiske tests.1-3
Diagnose
Pleurisy kan være tegn på et bredt spektrum af lidelser, der spænder fra milde til livstruende. Klinikeren skal først overveje og udføre diagnostiske tests for at udelukke kritiske diagnoser som f.eks. lungeemboli, myokardieinfarkt eller pneumothorax. Pneumothorax, lungebetændelse og pleuraeffusioner kan let identificeres ved røntgen eller CT-scanning af brystet. De fund og karakteristika, der kan identificeres ved røntgen af brystet, omfatter infiltrationer (dvs. lungebetændelse), effusioner (dvs. lungeemboli, malignitet) og/eller mangel på identificerbare lungeaftegninger (dvs. pneumothorax).1
CT-scanning kan give mange fund, der ligner dem fra røntgen af brystet, men med en mere sikker diagnose. EKG-vurdering foreslås, hvis en patient udviser tegn og symptomer, der tyder på myokardieinfarkt, lungeemboli eller perikarditis. Laboratorieanalyser som f.eks. CBC, D-dimer, arteriel blodgas og kulturer gør det muligt for klinikeren at bestille yderligere undersøgelser for mistænkte diagnoser. I mange tilfælde kan årsagen til pleurisy differentieres ud fra symptomdebut: akut (minutter til timer), subakut (timer til dage), kronisk (dage til uger) eller tilbagevendende. Identifikation af, hvornår symptomdebut er opstået, kan være en hjælp til at differentiere diagnosen.1
Orsager
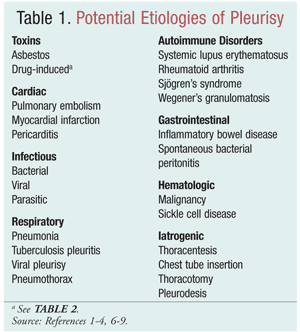
Fælles årsager til pleurisy omfatter traume, postkardiel skade, infektion (dvs. viral, bakteriel eller parasitær), respiratorisk sygdom, kaustisk eksponering (dvs. lægemiddelinduceret), autoimmun sygdom ogmalignitet (TABEL 1). Mens virusinfektioner er en af de mest almindelige årsager, kan årsagen også være idiopatisk eller uspecifik. Uspecifik pleuritis findes hos 30-40 % af de patienter, der underkastes pleurabiopsi til diagnosticering. Idiopatisk pleuritis bør anvendes som en udelukkelsesdiagnose, efter at andre årsager er blevet udelukket gennem omfattende diagnostiske foranstaltninger.2,5
En retrospektiv analyse af Branch og McNeil, der omfattede voksne i alderen 40 år eller derunder, søgte at bestemme en fremgangsmåde til at skelne patienter med idiopatisk eller viral pleuritis fra patienter med lungeemboli. Idiopatisk eller viral pleurisy var den hyppigste type og tegnede sig for 53% af tilfældene. Tilstedeværelsen af pleuraeffusioner øgede sandsynligheden for, at pleurisy var sekundær til en lungeemboli, betydeligt. Af de 97 gennemgåede tilfælde havde 22 pleuraeffusioner; af disse var lungeemboli den primære årsag i 12 tilfælde (55 %).Lungeemboli er alvorlig, og det er absolut nødvendigt at skelne denne tilstand fra andre årsager, da de kliniske træk ved lungeemboli og andre årsager kan være ret ens.6
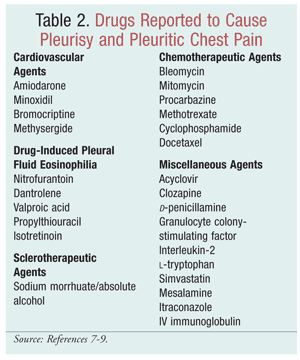
Der findes talrige caserapporter, der diskuterer lægemiddelinducerede lungesygdomme, men der er kun blevet lagt lidt vægt på lægemiddelinducerede pleuralsygdomme, herunder pleuraeffusion, pleuritis og/eller pleuralthickening. Efterhånden som flere lægemidler introduceres, er det bydende nødvendigt at forstå de mekanismer, hvormed de rapporterede stoffer har resulteret i pleurasygdom (TABEL 2).7,8 Morelock og Sahn foretog en gennemgang af litteraturen fra 1966 til 1998 for at identificere lægemidler, der er forbundet med pleurasygdom, og for at undersøge fund og respons på behandlingen. Lægemiddelvirkningen var medvirkende, når eksponering for lægemidlet forårsagede pleurasygdom, når pleurareaktionen aftog efter ophør med lægemidlet, og når lægemiddelinduceret pleurasygdom opstod igen ved fornyet eksponering.8 Mens mange mekanismer for de fleste lægemiddelinducerede pleurale sygdomme fortsat er hypoteser, er der identificeret fem mekanismer, hvor lægemiddelinduceret pleurasygdom kan forekomme: overfølsomhed eller allergisk reaktion; direkte toksisk virkning; øget produktion af frie radikaler; undertrykkelse af antioxidantforsvaret; og kemisk induceret inflammation.7,9
Behandlingsmetoder
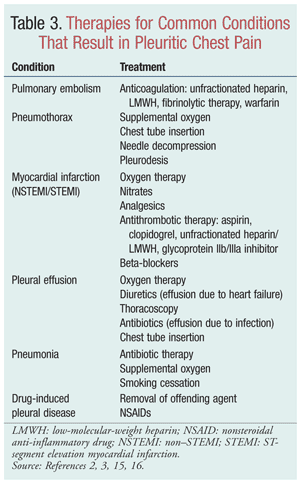
Håndtering og behandling af pleurisy omfatter en grundig vurdering af patienten, kontrol af pleuritiske brystsmerter og behandling af den underliggende tilstand (TABEL 3).Behandlingen bestemmes efter en detaljeret patientvurdering, som bør omfatte forespørgsler vedrørende tidligere sygehistorie, social og familiemæssig historie og nuværende medicinering samt spørgsmål, der specifikt omhandler de pleuritiske smerter, som patienten oplever.Faktorer, der skal drøftes, omfatter (men er ikke begrænset til) smertens indtræden og varighed, smertens art og lindrende faktorer (medicin eller positionering).1,2
For pleurisy og tilknyttede pleuritiske brystsmerter ordineres nonsteroide antiinflammatoriske lægemidler (NSAID) ofte som indledende terapi til behandling af inflammation i pleurarummet. NSAID’er er ideelle, fordi de ikke forårsager en reduktion i åndedrætsdriften eller påvirker hosterefleksen. Hvis NSAID’er er ineffektive, kontraindicerede eller ikke tolereres, kan opioidanalgetika anvendes med forsigtighed.1,2 Mens det antages, at der opstår en klasseeffekt, når NSAID’er anvendes, har humane undersøgelser af brugen af NSAID’er til behandling af pleuritiske brystsmerter været begrænset til indomethacin.1 Den anbefalede dosis af indometacin til pleuritiske brystsmerter er 50 til 100 mg oralt op til tre gange dagligt med mad eller mælk.1,10
I 1984 evaluerede Klein brugen af indometacin hos 17 patienter med pleuritis. Patienterne evaluerede deres smertelindring hver 24. time og vurderede den som fremragende, god, rimelig eller dårlig. Elleve patienter (65%) opnåede god til udmærket smertelindring inden for 24 timer. Selv om patienterne havde mulighed for at vælge andre smertestillende behandlinger, valgte ingen af dem en alternativ metode; fem patienter (29 %) afbrød dog indometacin efter manglende smertelindring efter 24 timers behandling.Der blev konstateret ikke tilbagevendende smerter efter afbrydelse af indometacin efter 72 timers behandling. Indometacin blev konkluderet at være en levedygtig og anbefalet mulighed for behandling af pleuritiske smerter.10
Brug af tricykliske antidepressiva eller antikonvulsiva kan have en begrænset rolle i behandlingen af patienter med neuropatiske smerter og vedvarende pleuritiske smertesyndromer.3 Psykologiske faktorer kan forstærke patienternes synspunkter og frygt for smerte. Der er en stærk sammenhæng mellem smerteintensitet og interferens med daglige aktiviteter, hvilket reducerer den samlede livskvalitet.3,11 Foranstaltninger til minimering af disse psykologiske faktorer kan være lige så vigtige som medicinering i optimering af smertekontrol. Når årsagen til pleurisy er blevet diagnosticeret, bør specifikke behandlingsmetoder iværksættes.
Resten af dette afsnit vil diskutere specialiseret behandling af de mere almindelige årsager til pleurisy.
Pneumothorax: Pneumothorax, som er tilstedeværelsen af luft i pleurarummet, kan opstå spontant, efter traumer, efter operationer eller iatrogent.3 Mens den specifikke mekanisme for pleuritiske brystsmerter som følge af pneumothorax er dårligt forstået, foreslås det, at luft i pleurarummet kan forårsageosinofil pleural inflammation. Selv om der ikke findes nogen defineret lægemiddelbehandling for pneumothorax, går de fleste tilfælde tilbage spontant eller med konventionel behandling. Man bør straks være opmærksom på patienter, der præsenterer sig med spændingspneumothorax, da dette kan være en livstruende årsag til pleuritiske brystsmerter. I tilfælde af spontan pneumothorax er intrapleurale lokalanæstetiske midler (f.eks. bupivacain) blevet undersøgt med begrænsede resultater.3,12
Pulmonalemboli: Lungeemboli: Pleuritiske brystsmerter skyldes irritation af den parietale pleura som følge af inflammation af den underliggende viscerale pleura, der er påvirket af embolien. De kan opstå efter de første symptomer på lungeemboli.3 Hurtig identifikation og behandling baseret på de gældende kliniske retningslinjer bør iværksættes hurtigt.
Malignitet: Pleurale maligniteter kan have deres oprindelse i pleura og brystvæggen eller kan fremstå som metastaser fra ekstrapleurale kræftformer (f.eks. mesotheliom).3 Smertebehandling hos patienter med pleurale maligniteter har til formål at forbedre smerter, lindre dyspnø og forbedre patientens livskvalitet. Nårfarmakologiske foranstaltninger (dvs. NSAID’er, opioide analgetika) ikke kan kontrollere patientens smerter, kan strålebehandling være et alternativ til palliativ lindring af smerter i brystvæggen. Selv om strålebehandling ikke er fuldt ud opretholdt, er det blevet påvist, at strålebehandling lindrer brystsmerter hos ca. 60 % af patienter med mesotheliom.13
Pneumoni eller pleurainfektion: Patienter med lungebetændelse, enten erhvervet i samfundet eller på hospitalet, har ofte pleuritiske brystsmerter, der er lokaliseret til infektionsområdet.Brandenburg og kolleger gennemførte en prospektiv kohortestudie, der vurderede træk ved pneumokokpneumoni og symptomer 30 dage efter infektionen. Tretten procent af patienterne havde pleuritiske brystsmerter, som varede ved i 30 dage.14 Smerter, der er forbundet med disse infektioner, menes at udvikle sig fra pleuritis som følge af pleural inflammation sekundært til involvering af lungeparenchym med infektion.3 Behandlingen bør være rettet mod den specifikke forårsagende organisme med passende antimikrobiel behandling.
Konklusion
Pleurisy er en tilstand, hvor pleuritiske brystsmerter kan udvikle sig som et symptom sekundært til en primær årsag. NSAID’er (især indometacin) er sammen med opioide analgetika fortsat hovedhjørnestenen i behandlingen af pleurisy; identifikation og behandling af den primære årsag er også vigtig. En række forskellige sygdomme kan forårsage pleurisy, herunder lungeemboli, lungebetændelse og myokardieinfarkt; tilstanden kan også være medicininduceret. Det er bydende nødvendigt, at livstruende tilstande overvejes først, når en patient præsenterer sig med pleuritiske brystsmerter.
1. Kass SM, Williams PM, Williams PM, Reamy BV. Pleurisy. Am Fam Physician. 2007;75:1357-1364.
2. Robinson T. Identifikation, vurdering og behandling af pleurisy. Nurs Stand. 2011;25:43-48.
3. Brims FJ, Davies HE, Lee YCG. Respiratoriske brystsmerter: diagnose og behandling. Med Clin North Am. 2010;94:217-232.
4. Light RW. Pleural effusion. N Engl J Med. 2002;346:1971-1977.
5. Wrightson JM, Davies HE. Udfaldet af patienter med uspecifik pleuritis ved thorakoskopi. Curr Opin Pulm Med. 2011;17:242-246.
6. Branch WT Jr, McNeil BJ. Analyse af differentialdiagnosen og vurdering af pleuritiske brystsmerter hos unge voksne. Am J Med. 1983;75;75:671-679.
7. Huggins JT, Sahn SA. Medicininduceret pleural sygdom. Clin Chest Med. 2004;25:141-153.
8. Morelock SY, Sahn SA. Lægemidler og pleura. Chest. 1999;116:212-221.
9. Antony VB. Lægemiddelinduceret pleurasygdom. Clin Chest Med. 1998;19:331-340.
10. Klein RC. Virkninger af indomethacin på pleurale smerter. South Med J. 1984;77:1253-1254.
11. Wells N. Smerteintensitet og smerteinterferens hos hospitalsindlagte patienter med kræft. Oncol Nurs Forum. 2000;27:985-991.
12. Engdahl O, Boe J, Sandstedt S. Intrapleural bupivacain til analgesi under brystdrænage ved pneumothoraxbehandling. En randomiseretdobbeltblind undersøgelse. Acta Anaesthesiol Scand. 1993;37:149-153.
13. Waite K, Gilligan D. Strålebehandlingens rolle i behandlingen af malignt pleural mesotheliom. Clin Oncol (R Coll Radiol). 2007;19:182-187.
14. Brandenburg JA, Marrie TJ, Coley CM, et al. Klinisk præsentation, processer og resultater af behandlingen af patienter med lungebetændelse med pneumokokker. J Gen Intern Med. 2000;15:638-646.
15. Guyatt GH, Akl EA, Crowther M, et al. Executive summary:antithrombotic therapy and prevention of thrombosis, 9th ed: AmericanCollege of Chest Physicians Evidence-Based Clinical Practice Guidelines.Chest. 2012;141(suppl 2):7S-47S.
16. Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society konsensusretningslinjer for håndtering af samfundserhvervet lungebetændelse hos voksne. Clin Infect Dis. 2007;44(suppl 2):S27-S72.
Skriv et svar