Author: (@rebridwell, EM Resident Physician, SAUSHEC / San Antonio, TX) // Redigeret af: Rachel Bridwell, MD (@rebridwell, EM Resident Physician, SAUSHEC / San Antonio, TX) // Redigeret af: Rachel Bridwell, MD Brit Long, MD (@long_brit, EM-læge, San Antonio, TX) og Alex Koyfman, MD (@EMHighAK, EM-læge, UTSW / Parkland Memorial Hospital)
Velkommen til EM@3AM, en emDOCs-serie, der er designet til at fremme din arbejdsmæssige viden ved at give en hurtig gennemgang af kliniske grundbegreber. Vi holder det kort, mens du holder din EM-hjerne skarp.
En 8-årig mand blev bragt ind af sine forældre på grund af uafbrudt skrigeri i 12 timer. Forældrene bemærkede, at han tager fat i sit lyskenområde, men vil ikke lade dem inspicere området. Gennemgang af systemer er bemærkelsesværdig for ingen omskæring.
Triage vitale tegn (VS): BP 110/61, HR 135, T 98,0 temporal, RR 18, SpO2 100 % på rumluft. Han er i nød, og undersøgelsen viser inkarceration af glans af forhuden med udtalt glansødem. Testikellægen er normal med positiv cremasterisk refleks bilateralt. Der er ikke noget scrotalt ødem eller erytem.
Hvad er diagnosen?
Svar: Paraphimose1-15
Epidemiologi:
- Risikofaktorer: Uomskårne mænd
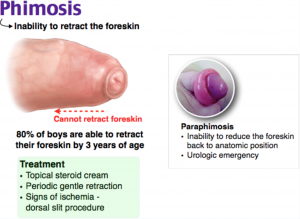
- Paraphimose: Nødsituation, hvor forhuden trækkes tilbage omkring den koronale sulcus, hvilket forårsager vaskulær overbelastning og ødem af glans1
- Kan udvikle sig til penisnekrose og gangræn2
- Forekommer hos 0.7% af uomskårne drenge, hvilket er stigende i takt med den faldende omskæring3
- Phimose: Forhuden trækkes tilbage over glans
- Nødtilfælde kun hvis det forårsager akut urinretention
- Majoriteten af uomskårne spædbørn har normal phimose
Klinisk præsentation:
- Hos unge og ældre mænd – forsinket præsentation på grund af forlegenhed, kan være forårsaget af samleje, genital piercing, langvarig erotisk dans4
Evaluering:
- Vurder ABC og vitale tegn – takykardi og hypertension kan forekomme på grund af smerter
- Før en komplet fysisk undersøgelse
- Penis
- Paraphimose: Glansødem og vaskulær overbelastning på grund af inkarceration ved tilbagetrukket forhud
- Phimose: Manglende evne til at trække forhuden tilbage over glans – undersøg for smerter, pruritus, smegma5
- Protum: Sørg for, at der ikke er nogen samtidig torsion, Fournier’s
- Penis
- Laboratorieundersøgelse: kan overveje
- POC glukose ved DM
- KOH-udstrygninger – svampehyphaer kan ses ved samtidig balanitis
Behandling:
- ABC’er
- Etablerer tidsramme
- Overvej og påbegynd ikke-manipulative reduktionsmetoder, samtidig med at der mobiliseres ressourcer til manuel reduktion og sedation
- Non-manipulativ reduktion: rimelig første mulighed i fravær af iskæmi1
- Osmotiske midler, isvandskompression2
- Idealt mindske ødem med “ishandske”, aktuelt sukker, af 50% dextroseopløsning2
- Høj opløsningskoncentration udnytter gradient til at trække væske fra ødematøs forhud
- 1-2 timer for at se effekt4
- Afhænger af patientens og forældrenes samarbejde
- Overvej lokal infiltration, når Adson-pincet eller Babcock-klemmer anvendes til at gribe om forhuden6
- Sammenligning af aktuel anæstesi vs. IV proceduremæssig sedation ved pædiatrisk paraphimose
- Ingen forskel i succes i første forsøg, LOS kortere ved aktuel anæstesi, stigning i mindre uønskede hændelser ved proceduremæssig sedation3
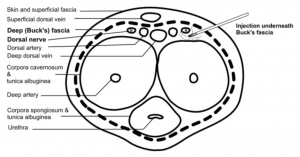
- Dorsale penisnerveblokader – kan udføres ved 10- og 2-klokkens placering
- Risiko ved blindblokader – LAST, urethralskade, mislykket anæstesi, mislykket anæstesi
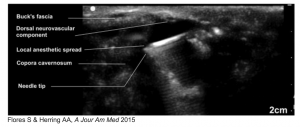
- Kan udføres med højfrekvent lineær sonde, injicere med 25 Ga nål lige under Bucks fascia, 15 min til anæstesi7
- Succesfuldt beskrevet i pædiatriske og voksne populationer7,8
- Manuel reduktion:
- Klassisk manuel reduktionsteknik: Omfattende kontinuerligt tryk påføres distal penis for at skubbe hævelsen ind under det konstriktive bånd9
- Anvend begge tommelfingre på glans med modtræk til forhuden med pegefingrene2
- Kan anvende Adsons eller Babcocks til at hjælpe med modtræk6
- Colorado CoFlex®:
- Succesfuld reduktion hos 4/4 patienter med symptomdebut 5-48 timer2
- Placér enkelte eller flere nålehuller i ødematøs forhud med 22-25 G-nål10,11
- Aspiration af blod fra glans1
- Dorsal slids12
- Phimose
- Nødtilfælde, når det forårsager akut urinretention – konsulter urolog for dorsal slids
- I forbindelse med fri urinudskillelse, undervisning i korrekt forhuderensning og demonstration af tvangsmæssig tilbagetrækning af præpuce
- 3 måneders præpuceudstrækning genererede opløsning af phimose hos 76% af patienterne13
- Topiske kortikosteroider kan gives til via antiinflammatorisk, immunosuppressive og hudfortyndende virkningsmekanismer14
- Meta-analyse af 12 RCT’er viste, at topiske steroider forbedrede eller helt opløste phimose15
- Topisk triamcinolon 0.025% BID i 4-6 uger
Disposition:
- Omgående hvis betydelig iskæmi1
- Efter mislykket manuel reduktion trods tilstrækkelig sedation/analgesi1
- Symptomer > 12 timer1
Perler:
-
- Efter reduktion, sikre at patienten kan passere urin, ikke trække forhuden tilbage i 2 uger1

En mor bringer sin 1-årige uomskårne dreng til skadestuen efter at have opdaget under badning af barnet, at hans forhuden ikke var retractil. Han har ingen feber og har stadig rigeligt med våde bleer. Undersøgelsen afslører en normal, intakt forhud, der overskrider glans, og man kan se, at der kommer urin ud af meatus. Hvilket af følgende er det mest hensigtsmæssige næste skridt?
A) Beroligelse og udledning
B) Retraktion af forhuden for at blotlægge den distale glans penis
C) Aktuel hydrokortison påføres på den distale penis
D) Urologisk konsultation
Svar: A
Denne patients præsentation er i overensstemmelse med fysiologisk phimose. Phimose er den manglende evne til at trække forhuden tilbage proximalt i forhold til glans. Det er vigtigt at skelne mellem phimose og paraphimose (manglende evne til at trække forhuden tilbage over glans), da paraphimose er en medicinsk nødsituation, der kan føre til nekrose af glans på grund af hindring af venestrømmene. Phimose skyldes oftest stenose af den distale forhuden. Disse tilfælde vil oftest forsvinde spontant i en alder af 5-7 år og kræver ikke yderligere behandling, medmindre stenosen er alvorlig nok til at hindre urinflowet og forårsage obstruktion eller infektion. Denne patient har stadig våde bleer, og der er konstateret urinflow ved undersøgelsen, så i dette tilfælde er beroligelse og udskrivning den rette behandling. Desuden bør forældrene rådes til at rengøre under forhuden for at reducere risikoen for lokale eller urinvejsinfektioner.
Retraktion af forhuden for at blotlægge den distale glans (B) bør ikke forsøges, da dette ikke vil gavne patienten og potentielt kan føre til paraphimose, en meget mere alvorlig tilstand. Topisk hydrokortison (C) eller anden steroidcreme kan anvendes efter fem års alderen, hvis symptomerne fortsætter, men er ikke hensigtsmæssigt hos børn under fem år, da dette sandsynligvis er fysiologisk betinget. Urologisk konsultation (D) anbefales ikke for denne godartede tilstand, medmindre symptomerne varer ved efter fem års alderen.
Rosh Review Free Qbank Access
Videre læsning:
FOAMed:
WikEM – Paraphimosis og Phimosis
EM News – Paraphimosis
Peds EM Morsels – Paraphimosis
Peds EM Morsels – Phimosis
- Clifford ID, Craig SS, Nataraja RM, Panabokke G. Pædiatrisk parafimose. Emerg Med Australas. 2016;28(1):96-99. doi:10.1111/1742-6723.12532
- Pohlman GD, Phillips JM, Wilcox DT. Simpel metode til parafimose-reduktion revisiteret: Point of technique and review of the literature. J Pediatr Urol. 2013;9(1):104-107. doi:10.1016/j.jpurol.2012.06.012
- Burstein B, Paquin R. Comparison of outcomes for pediatric paraphimosis reduction using topical anesthetic versus intravenous procedural sedation ☆. 2017. doi:10.1016/j.ajem.2017.04.015
- Little B, White M. Behandlingsmuligheder for paraphimose. Int J Clin Pract. 2005;59(5):591-593. doi:10.1111/j.1742-1241.2004.00356.x
- Hayashi Y, Kojima Y, Mizuno K, Kohri K. Præpuce: Phimosis, Paraphimosis, and Circumcision.Sci World J. 2011;11:289-301. doi:10.1100/tsw.2011.31
- Turner CD, Kim HL, Cromie WJ. Dorsal bandtraktion til reduktion af paraphimose. Urologi. 1999;54(5):917-918. http://www.ncbi.nlm.nih.gov/pubmed/10565759. Tilgået den 15. juni 2019.
- Flores S, Herring AA. Ultralydsvejledt dorsal penisnerveblokade til reduktion af ED-paraphimose. Am J Emerg Med. 2015;33(6):863.e3-863.e5. doi:10.1016/j.ajem.2014.12.041
- Sandeman DJ, Dilley A V. Ultrasound Guided Dorsal Penile Nerve Block in Children. Anaesth Intensive Care. 2007;35(2):266-269. doi:10.1177/0310057X0703500217
- Choe JM. Paraphimose: nuværende behandlingsmuligheder. Am Fam Physician. 2000;62(12):2623-2626, 2628. http://www.ncbi.nlm.nih.gov/pubmed/11142469. Tilgået den 15. juni 2019.
- King PA. Reduktion af paraphimose på den enkle måde – Dundee-teknikken. BJU Int. 2001;88(3):305. http://www.ncbi.nlm.nih.gov/pubmed/11488759. Tilgået den 15. juni 2019.
- Kumar V, Javle P. Modificeret punkteringsteknik til reduktion af paraphymose. Ann R Coll Surg Engl. 2001;83(2):126-127. http://www.ncbi.nlm.nih.gov/pubmed/11320922. Tilgået den 15. juni 2019.
- Waters TC, Sripathi V. Reduktion af paraphimose. Br J Urol. 1990;66(6):666. http://www.ncbi.nlm.nih.gov/pubmed/2265349. Tilgået den 15. juni 2019.
- Zampieri N, Corroppolo M, Camoglio FS, Giacomello L, Ottolenghi A. Phimosis: Udstrækningsmetoder med eller uden anvendelse af topiske steroider? J Pediatr. 2005;147(5):705-706. doi:10.1016/j.jpeds.2005.07.017
- Kragballe K. Topiske kortikosteroider: virkningsmekanismer. Acta Derm Venereol Suppl (Stockh). 1989;151;151:7-10; diskussion 47-52. http://www.ncbi.nlm.nih.gov/pubmed/2533778. Tilgået den 15. juni 2019.
- Moreno G, Corbalán J, Peñaloza B, Pantoja T. Topiske kortikosteroider til behandling af phimose hos drenge. Cochrane Database Syst Rev. 2014;(9):CD008973. doi:10.1002/14651858.CD008973.pub2
Skriv et svar