DET BUCKALE OMRÅDE – EN FORDELIG RUTE FOR LÆGEMIDDELFØRSEL
Innovationer inden for lægemiddeltilførsel giver løfte om at minimere dosisafhængige bivirkninger og maksimere den biologiske aktivitet og samtidig forbedre patientens overholdelse af lægemidlets regler.
Peroral administration af lægemidler, som er den foretrukne vej til lægemiddeladministration med hensyn til patientoplevelsen, har flere ulemper, såsom hepatisk first-pass-metabolisme, længere virkningstid og enzymatisk nedbrydning af lægemidler i mave-tarmkanalen (GI-kanalen). Når GI og hepatisk nedbrydning begrænser et lægemiddels sikkerhed eller effektivitet, er invasive injektioner ofte den eneste levedygtige leveringsform – med den potentielle konsekvens af lavere patientadhærens.

Buccal administration kan opnå lokale og systemiske virkninger og er attraktiv, idet den overvinder manglerne ved peroral administration. Stoffer, der absorberes gennem den bukkale slimhinde, omgår nemlig gastrointestinal enzymatisk nedbrydning og den hepatiske first-pass-effekt. Buccal administration udgør desuden et bedre alternativ til injektioner eller tabletter for de patienter, der har svært ved at synke.
Hvad er det bukkale område?
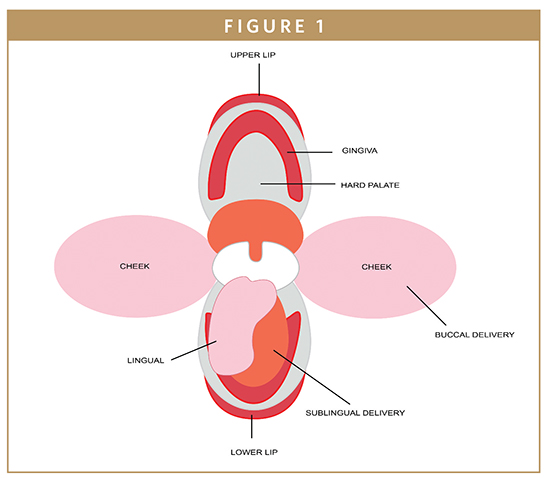
Det bukkale område er den indre foring af kinden og læben og udgør ca. en tredjedel af mundhulens overflade (figur 1).1 Den bukkale slimhinde består af et overfladelag af stratificeret pladeepitel, der er forbundet med det underliggende bindevæv ved hjælp af en basallaminus. Der findes et netværk af blodkapillærer i bindevævet, hvor lægemidler, der er trængt gennem epitelet, kan komme ind i det systemiske kredsløb via den indre halsvenen.2
Det bukkale epitel fungerer som en barriere for hydrofil lægemiddelpermeation, mens bindevævet, der er mere hydrofilt af natur, synes at påvirke diffusionens forsinkelsestid for lipofile forbindelser.3 Lægemiddeltransport gennem slimhinden kan være trans- eller paracellulær (figur 2), idet de fleste hydrofiliske lægemidler og makromolekyler permeerer gennem passiv paracellulær diffusion og lipofile forbindelser og små hydrofobiske molekyler overvejende passerer gennem paracellulær transport.4 Som sådan fungerer cellemembranen som den vigtigste transportbarriere for hydrofile forbindelser, og de intercellulære rum udgør den vigtigste barriere for permeation af lipofile forbindelser.

Vigtigheden af mucoadhæsion
Mucoadhæsion er, når to overflader, hvoraf den ene er en slimhinde, klæber til hinanden. Det er en kritisk parameter for buccal administration og formuleringsmaterialer med optimale adhæsive egenskaber, der skal vælges. Mucoadhæsion sker i to faser – kontaktfasen efterfulgt af konsolideringsfasen, hvor der etableres klæbende interaktioner. Der er sandsynligvis flere mekanismer i spil, som forårsager adhæsion. Det er vigtigt at bemærke, at adhæsionssvigt vil forekomme som følge af overhydrering af en doseringsform eller som følge af epitel- eller slimomsætningen. Omsætningstiden for det bukkale epithel er blevet anslået til at være 3 til 8 dage sammenlignet med ca. 30 dage for huden4 .

Stedsfordele
Ud over den store fordel ved systemisk tilførsel, der omgår lever- og tarmnedbrydning for større biotilgængelighed og færre bivirkninger, har munden et relativt stort område til lægemiddelanvendelse og god tilgængelighed sammenlignet med næse, rektum og vagina.5 Desuden reducerer den hurtige celleomsætning i slimhinden i mundvigen risikoen for vævsskader eller irritation.6 Mens den sublinguale slimhinde er mere permeabel, vaskulariseret og tyndere end den bukkale slimhinde, er overfladen af denne slimhinde mindre, konstant vasket af spyttet, og den forskydning, der udøves af tungen, gør det vanskeligt at holde doseringsformen i kontakt med den sublinguale slimhinde.7 Af alle disse grunde er kindmukosaen et foretrukket sted i mundhulen til administration af systemer med kontrolleret frigivelse, der skal holde sig i længere tid.8
Stedsbegrænsninger
For at kompensere for den begrænsede overflade, der er til rådighed, er det ofte nødvendigt at øge absorptionshastigheden (μg/mm2/s) eller permeabiliteten i det bukkale væv for at kompensere for den begrænsede overflade, der er til rådighed. Brugen af permeationsforstærkere (dvs. stoffer, der reorganiserer epidermis- eller epithelstrukturerne eller åbner de intercellulære tætte junctions) er meget vigtig på dette område. Makromolekyler er mere komplekse at levere gennem slimhinden på grund af enzymatisk nedbrydning i spyttet og dårlig permeation gennem bukkalepitelet uden kemisk og elektrisk baseret permeationsforstærkning9 . Ukorrekt brug af permeationsforstærkere kan give anledning til sikkerhedsproblemer med hensyn til lokal vævsirritation, men også som følge af en uønsket bolus-effekt, der presser koncentrationen af lægemidlet i blodet op til niveauer, der ikke er sikre.
En alternativ strategi til at sikre en højere absorption af dårligt opløselige eller permeable lægemidler i vævet er at øge opholdstiden i munden. Som med permeationsforstærkere kan en forøgelse af opholdstiden forårsage irritation af vævet samt ubehag for patienten og kræver en omhyggelig vurdering af både de umiddelbare og langsigtede virkninger på vævsintegritet og -funktionalitet. Det kan desuden være en udfordring at øge opholdstiden i mundhulen, da lægemidlet hurtigt kan blive elimineret som følge af spytets skyllevirkning. Som følge heraf kan det være nødvendigt med gentagne og hyppige doser, medmindre doseringsformen skaber en stærk binding med den absorberende slimhinde. Der er behov for forskning for at kvantificere, hvor meget spytskylning påvirker effektiviteten af oral transmucosal afgivelse fra forskellige lægemiddelafgivelsessystemer.
Det er vigtigt at tage hensyn til menneskelige faktorer, når man udvikler et buccalt produkt. Da den bukkale slimhinde strækker sig fra de øvre og nedre mellemrum mellem kinderne, læberne og tandkødet, kan det præcise sted, hvor patienten placerer doseringsformen, påvirke adhærensen og absorptionen af lægemidlet, og disse menneskelige faktorers implikationer kan påvirke variabiliteten mellem patienterne. Hvordan doseringsformen placeres, kan forårsage yderligere komplikationer, når doseringsformen er designet til ensrettet frigivelse og har en specifik klæbende side, der skal placeres mod den indre kind. Endelig kan det, hvornår og hvad patienten spiser, drikker eller ryger, yderligere påvirke absorptionen af lægemidlet gennem slimhinden.
Risikoen for dislodning og patientvariabilitet på grund af spyt-stimulering kan minimeres, hvis lægemidlet administreres om natten, f.eks. når patienten ikke spiser eller taler.
Buccale doseringsformer
Og selv om den buccale slimhinde først nu undersøges indgående som en ny lægemiddeltilførselsvej, har dens potentiale til lægemiddeltilførsel været kendt af menneskeheden i århundreder. Indfødte amerikanere introducerede tyggetobak til europæiske bosættere i 1500-tallet, og kokablade blev tygget for 8.000 år siden af peruvianske fouragere. Der er blevet anvendt konventionelle doseringsformer, som f.eks. tabletter, troches og sugetabletter samt mundskyllevæske og -sprays, som er målrettet mod slimhinden, og der er i øjeblikket flere af disse produkter på markedet. Udfordringen består i at holde disse doseringsformer på det sted, hvor de absorberes, i doseringspræcision (væsker) og i ubehag (tabletter). Tabletter har potentiale til at løsrive sig fra slimhinden, blive slugt og derefter klæbe til spiserørets væg, hvilket medfører kvælningsfare, især for børn og ældre.
Mere avancerede lægemiddelafgivelsessystemer omfatter film, plastre, tabletter i to lag, hydrogeler og bånd sammen med brugen af mikro- og nanopartikler, der er under udvikling for at overvinde begrænsningerne ved konventionelle doseringsformer.
FILMER TIL BUCKAL LEVERING – CUREFILM
Mucoadhæsive film er en foretrukken doseringsform til administration via slimhinden på grund af deres fleksibilitet, komfort, smagsneutralitet og justerbare størrelse. De har vist bedre patientoverholdelse sammenlignet med klæbende tabletter.10,11 I modsætning til flydende, gel- og salveformuleringer forbliver mucoadhæsive film længere i kontakt med slimhinden, dækker et større overfladeareal og giver derfor en mere præcis lægemiddeldosering.12 Faktisk kan mucoadhæsive film designes gennem omhyggelig materialevalg for at opretholde en omfattende klæbende kontakt med slimhinden, hvilket forlænger tilførselssystemets retentionstid for øget total lægemiddelabsorption. Desuden er mucoadhæsive film velegnede til lokalbehandling og beskytter f.eks. såroverflader i munden mod infektion.13
Filmsammensætninger er designet med henblik på at opnå følgende fysiske egenskaber: bioadhæsiv styrke, trækstyrke, smidighed, fleksibilitet og forlænget nedbrydning. Disse egenskaber er afgørende for at opnå den ønskede lægemiddelfrigivelsesprofil, patientens accept og kompatibilitet med kommercielle fremstillingsprocesser. Opnåelse af målspecifikationerne for buccale polymerfilm er i høj grad afhængig af typen og koncentrationen af de valgte polymerer og den dosis af aktive ingredienser, der afgives.
Som diskuteret her vil spytskylningen, selv med en stærkt klæbende film, få en del af filmen til at opløses i mundhulen og blive slugt. Film med to lag med et okklusivt baglag er blevet designet til at drive ensrettet lægemiddelfrigivelse og absorption i slimhinden og kan levere høje doser af aktiv bestanddel. Selv om sådanne designs kan forbedre den bukkale absorption, har de flere ulemper. De kan føre til brugerfejl ved anvendelsen, det okklusive lag kan løsne sig og blive en kvælningsfare, og endelig øger kompleksiteten ved opskalering af en film med to lag produktionsomkostningerne.
I betragtning af disse begrænsninger udnytter CURE Pharmaceuticals tilgang til udvikling af buccalfilm med CUREfilm den uundgåelige spytskylning af en film med et enkelt lag til at skabe bedre lægemiddelfrigivelsesprofiler. Vi designer vores produkter til at kombinere den hurtigt indsættende bolus-effekt ved buccal tilførsel med den forlængede frigivelse ved GI-tilførsel for at opnå en samlet pulserende eller langvarig frigivelsesprofil. Ved buccal tilførsel kan blodniveauet nemlig hurtigt nå sit højdepunkt, og en kortere halveringstid kan betyde, at virkningen hurtigt aftager. Hvis der udelukkende gives høje doser af et lægemiddel via munden (f.eks. over 100 mg), kan den lokale vævskoncentration også blive for høj og skade vævet. En tilgang med et enkelt lag er at foretrække, da den minimerer omkostninger og brugerfejl.
For at skabe en buccal CUREfilm kombineres en nøje udvalgt blanding af polymerer, permeationsforstærkere og lipider for at optimere adhærens, lægemiddeldiffusion og permeation gennem slimhinden. Lipider spiller en afgørende rolle for opløsningen og stabiliteten af aktive ingredienser. De hjælper med at drive hydrofile forbindelser gennem slimhindeepitelet og fremmer transcellulær transport af lipofile forbindelser gennem epitelet for at nå blodkarrene. Nanopartikulering af den aktive ingrediens kan give formulatorens formulator en ekstra pil i kogger for at øge absorptionshastigheden.
For at opnå tilstrækkelig mavebeskyttelse og effektiv intestinal frigivelse af den del af lægemidlet, der sluges, kan lægemiddelpartikler være helt eller delvist indkapslet, enterisk belagt eller tværbundet til polymerer, f.eks. chitosan, før de indarbejdes i filmmatrixen. Andre strategier omfatter liposomal eller micellær dannelse, samkrystallisering og anvendelse af gelerende eller svulmende polymerer.
Denne dobbelte strategi kan være meget nyttig til kombinationslægemidler med forskellige metaboliske profiler, hvor det ene lægemiddel er fremstillet til bukkal absorption (dvs. hvis det har en høj first pass-effekt), og det andet er fremstillet til frigivelse i GI.
SUMMARUM
Den faktiske udformning og konstruktion af en oral film, der er i stand til effektiv terapeutisk afgivelse, kan være en udfordring og kræver, at der skabes nye teknologier. Som følge af disse innovationer er bukkale film nu en kommercielt levedygtig doseringsform, der kan løse mange af de problemer, som medicinalindustrien, patienterne og deres plejere står over for. De vil kunne erstatte daglige injektioner, som f.eks. apomorfinindsprøjter, der tages af patienter med Parkinsons sygdom. De kan forbedre biotilgængeligheden af lægemidler som f.eks. cannabinoider og dermed potentielt reducere deres dosis og psykoaktive bivirkninger. Når der er behov for hurtig symptomlindring, kan de give en bolusvirkning. De er et praktisk alternativ til usmagelige væsker til børn og svært synkebare piller til ældre.
I betragtning af de vigtige uopfyldte markedsbehov, som de opfylder, er udbredelsen af orale film stor. Faktisk blev det globale marked vurderet til 2,1 mia. dollars i 2017 og forventes at vokse med en CAGR på 13 % i prognoseperioden fra 2018 til 2026.14 Denne kommercielle vækst i orale film, herunder bukkale film, afspejler lægemiddelindustriens øgede fokus på patientcentreret innovation i forbindelse med udvikling af nye lægemidler og forbedring af gamle lægemidler – hvor patientoplevelsen styrer lægemiddeltilførselsdesignet, hvilket igen forbedrer patientresultaterne.
- Curatolo W. The lipoidal permeabilitetsbarrierer i huden og tarmkanalen. Pharm Res. 1987;4(4):271-277.
- Colombo P, Cagnani S, Buttini F, Santi P, et al. Biological In Vitro Models for Absorption by Non-Oral Routes, Reference Module in Chemistry, Molecular Sciences and Chemical Engineering, Elsevier. 2013.
- Kulkarni U, Mahalingam R, Pather SI, Li X, Jasti B. Porcine buccal mucosa as an in vitro model: relative contribution of epithelium and connective tissue as permeability barriers. J Pharm Sci. 2009;98(2):471-483. doi: 10.1002/jps.21436.
- Gandhi RB, Robinson JR. Oral cavity as a site for bioadhesive drug delivery Adv Drug Deliv Rev. 1994;13:43-74.
- Rathbone MJ, Drummond BK, Tucker IG. Mundhulen som et sted for systemisk lægemiddeltilførsel Adv Drug Deliv Rev. 1994;13:1-22.
- Squier CA, Wertz PW. Structure and Function of the Oral Mucosa and Implications for Drug Delivery M.J. Rathbone (Ed.), Oral Mucosal Drug Delivery, Marcel Dekker, New York. 1996:1-26.
- Madhav NVS, Shakya AK, Shakya P, Singh K. Orotransmucosal drug delivery systems: a review. J Control Release. 2009;140:2-11.
- Madhav NVS, Shakya AK, Shakya P, Singh K. Orotransmucosal drug delivery systems: a review J Control Release. 2009;140:2-11.
- Morales JO, Brayden DJ. Buccal levering af små molekyler og biologiske stoffer: af mucoadhesive polymerer, film og nanopartikler. Current Opinion Pharmacol. 2017;36;36:22-28.
- Kraisit P, Limmatvapirat S, Nunthanid J, et al. Fremstilling og karakterisering af hydroxypropylmethylcellulose/polycarbophil mucoadhesive blandingsfilm ved hjælp af en blandingskonstruktion Chem Pharm Bull. 2017;65(3):284-294.
- Giovino C, Ayensu I, Tetteh J, et al. Udvikling og karakterisering af chitosanfilm imprægneret med insulinladede PEGb-PLA-nanopartikler (NP’er): en potentiel tilgang til buccal levering af makromolekyler. Int J Pharm. 2012;428(1-2):143-151.
- Abruzzo A, Bigucci F, Cerchiara T, et al. Mucoadhesive chitosan/gelatinefilm til buccal tilførsel af propranololhydrochlorid. Carbohydr Polym. 2012;87(1):581-588.
- Tejada G, Lamas MC, Svetaz L, Salomón CJ, Alvarez VA, et al. Effekt af teknik til inkorporering af lægemiddel og polymerkombination på ydeevnen af biopolymeriske svampedræbende bukkale film. Int J Pharmaceut. 2018;548(1):431-442.
- Transparency Market Research (TMR) rapport. Oral Thin Films Market – Global Industry Analysis, Size, Share, Growth, Trends, and Forecast, 2018-2026.

Robert Davidson er CURE’s CEO og Chariman of the Board of Directors. Før sin stilling hos CURE Pharmaceutical var han formand og administrerende direktør for InnoZen Inc. og administrerende direktør for Gel Tech LLC samt administrerende direktør for Bio Delivery Technologies Inc. og har siddet i flere bestyrelser. Davidson var ansvarlig for udviklingen af flere teknologier til lægemiddeloverførsel og kommercielle mærkeudvidelser. Han har et mastercertifikat i anvendt projektledelse fra Villanova University, en master i folkesundhed fra American Military University, Virginia, og en master i sundhed og velvære fra Liberty University, Virginia. Davidson afsluttede også sine postgraduate studier ved University of Cambridge med anbefaling.

Jessica Rousset er CURE’s Chief Operating Officer. Fru Rousset fører tilsyn med driften og driver virksomhedens strategi og vækst. Fru Rousset har tidligere været chef for innovation på Children’s Hospital Los Angeles, hvor hun i løbet af en tiårig periode hjalp med at lancere både terapeutiske virksomheder og virksomheder inden for medicinsk udstyr og grundlagde og drev en national pædiatrisk teknologiaccelerator. Før det var fru Rousset ansat på The Scripps Research Institute og GlaxoSmithkline Biologicals i stillinger inden for laboratorieforskning, klinisk forskning og forretningsudvikling. Hun er uddannet som biokemisk ingeniør på Institut National des Sciences Appliquées i Lyon, Frankrig.
Skriv et svar